卵巢卵黄囊瘤9例临床分析
2020-06-24张娜高燕籍海虹张佩瑾曲芃芃
张娜,高燕,籍海虹,张佩瑾,曲芃芃
300100天津,天津市中心妇产科医院 妇瘤科
卵巢卵黄囊瘤(ovarian yolk sac tumor,OYST),又名内胚窦瘤是一种较为罕见的卵巢恶性肿瘤,它的发病率仅低于无性细胞瘤,是第二大危害女性的卵巢生殖细胞恶性肿瘤,在卵巢恶性肿瘤中占比达到14%~20%[1-3]。OYST常见于儿童及年轻妇女,该病发病率低但恶性程度高,生长迅速,易发生早期转移,故早期诊断、早期治疗具有重要意义。该肿瘤可分泌甲胎蛋白(alpha-fetoprotein,AFP),患者体内的血清AFP会显著升高,故AFP是诊断OYST及病情监测的重要标志物[4-5]。OYST既往预后差,经过对大量该病患者的临床资料分析,发现该肿瘤对化疗十分敏感,经手术及有效的联合化疗,OYST的预后得到显著改善,生存期明显延长。在术中,对一些提出保留生育要求的年轻患者采取了相应的术式,防止永久性丧失生育功能, 提高了患者的生活质量。为了更深入认识该罕见病,改进对该病的诊疗方法,本文对我院10年来收治的9例OYST患者的临床表现、诊断、治疗及影响预后的主要因素等临床资料进行回顾性分析,并结合国内外相关资料展开讨论。
1 资料与方法
1.1 资料来源
1.1.1 观察对象 2004年10月至2014年10月天津市中心妇产科医院收治并经过手术和病理诊断确诊的9例OYST患者。
1.1.2 随访 采用电话方式进行随访,随访截止日期为2019年10月31日,随访时间80~178月,中位随访时间为132月。
1.2 方法
复习全部9例OYST患者的病历资料,对其发病情况、临床表现、辅助检查、治疗、化疗及预后等资料进行回顾性分析和总结。
2 结 果
2.1 临床特点
2.1.1 年龄 9例患者年龄17~60岁,中位年龄21岁,8例患者有生育要求,1例60岁患者已绝经无生育要求。
2.1.2 症状 9例患者均存在腹痛或腹胀等症状。其中,出现腹痛5例,出现腹部坠胀4例。2例患者有食欲减退症状,1例患者出现一定程度的发热现象。全部患者的症状情况如表1。
2.1.3 术前肿瘤标志物及临床信息 术前对全部患者血清AFP进行检测,结果均增高,7例患者血清CA125升高,具体肿瘤标志物水平及详细临床信息见表1所示。
表1 9例患者的各项临床信息
Table 1. Clinical Information of 9 Patients
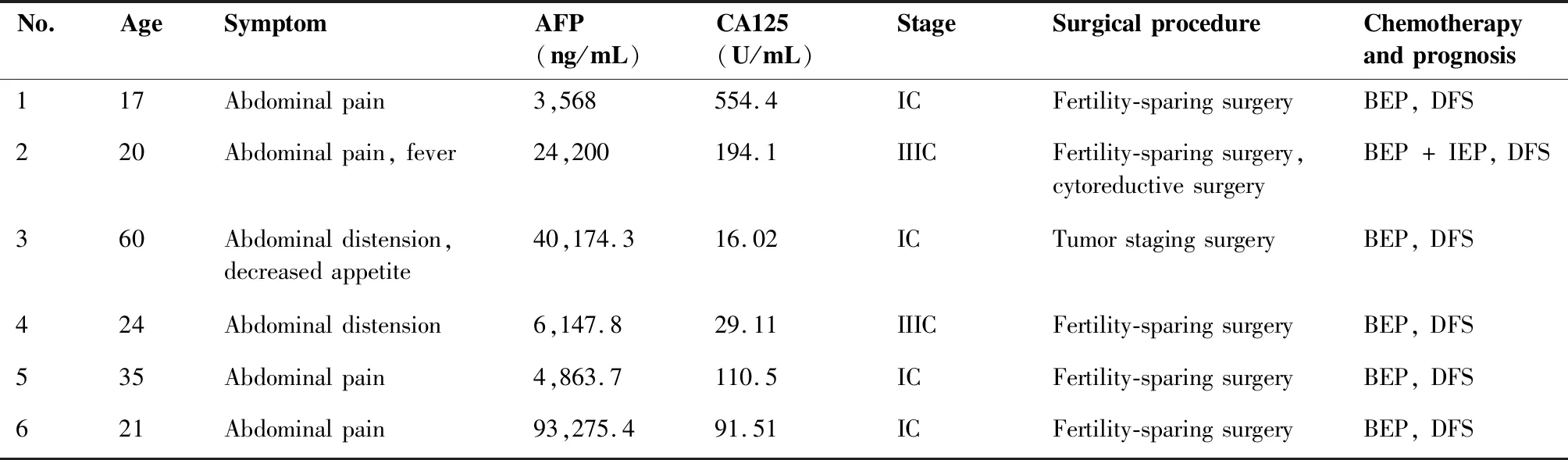
No.AgeSymptomAFP(ng/mL)CA125(U/mL)StageSurgicalprocedureChemotherapyandprognosis117Abdominalpain3,568554.4ICFertility-sparingsurgeryBEP,DFS220Abdominalpain,fever24,200194.1IIICFertility-sparingsurgery,cytoreductivesurgeryBEP+IEP,DFS360Abdominaldistension,decreasedappetite40,174.316.02ICTumorstagingsurgeryBEP,DFS424Abdominaldistension6,147.829.11IIICFertility-sparingsurgeryBEP,DFS535Abdominalpain4,863.7110.5ICFertility-sparingsurgeryBEP,DFS621Abdominalpain93,275.491.51ICFertility-sparingsurgeryBEP,DFS
(Table 1 continues on next page)
(Continued from previous page)
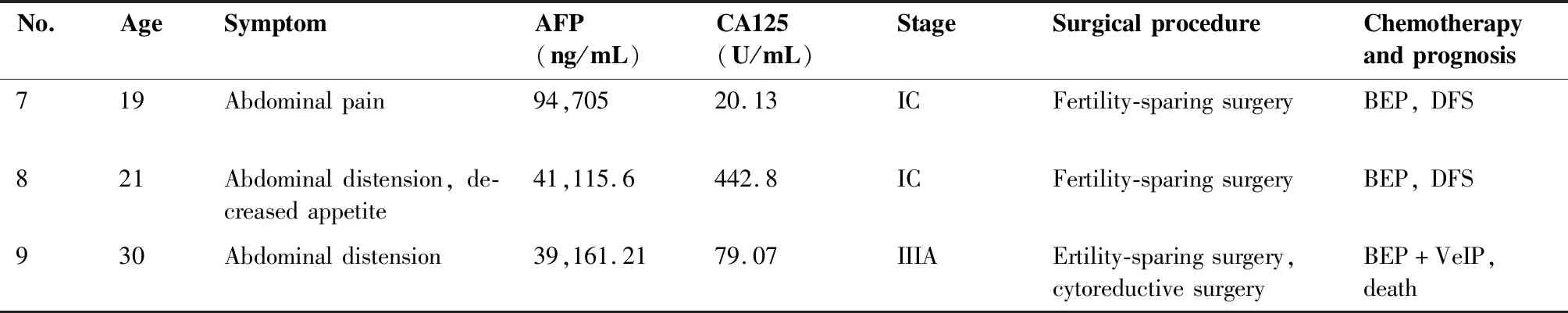
No.AgeSymptomAFP(ng/mL)CA125(U/mL)StageSurgicalprocedureChemotherapyandprognosis719Abdominalpain94,70520.13ICFertility-sparingsurgeryBEP,DFS821Abdominaldistension,de-creasedappetite41,115.6442.8ICFertility-sparingsurgeryBEP,DFS930Abdominaldistension39,161.2179.07IIIAErtility-sparingsurgery,cytoreductivesurgeryBEP+VeIP,death
AFP:Alpha-fetoprotein;DFS:Disease-free survival.
BEP=bleomycin+etoposide+platinol;IEP=ifosfamide+etoposide+platinol;Velp=vincristine+ifosfamide+platinol.
2.1.4 术前影像学检查 9例患者彩色多普勒超声检查皆表现为单侧卵巢囊实性椭圆形肿物,直径10~20 cm,边界清,血流丰富。5例患者合并较多盆腹腔积液,4例患者合并少量盆腔积液。
2.2 治疗
9例患者均实施手术治疗,术后均进行联合化疗进行辅助治疗。
2.2.1 术中情况 6例患者伴血性腹水(3例IC期分别为:20 mL、30 mL、50 mL,1例IIIA期为60 mL,2例IIIC期分别为:500 mL、2 000 mL);2例为淡黄色腹水(2例IC期分别为:300 mL、7 000 mL);1例IC期患者为草绿色腹水,2 300 mL。9例患者中6例肿瘤位于左侧卵巢,3例位于右侧卵巢。
2.2.2 手术情况 对有要求保留生育功能的8例患者在术中均采用了相应的术式,5例I期患者行患侧附件切除+大网膜切除+盆腔腹膜活检,其中2例行对侧卵巢活检,1例行盆腔淋巴结活检。 1例IIIA期患者因发现对侧卵巢成熟畸胎瘤同时行对侧卵巢肿物剔除,术后5月因肿瘤未控行根治性手术,术中发现腹主动脉旁淋巴结转移。2例IIIC期患者中,1例因对侧卵巢先天性缺如,仅行患侧卵巢肿物剔除+大网膜切除术,术后4月因肿瘤未控,直肠转移,再次行根治性肿瘤细胞减灭术,另1例因病灶广泛累及结肠、大网膜,行患侧附件+大网膜切除+盆腹腔病灶切除术;1例已绝经I期患者行根治性切除术,包括全子宫、大网膜、双附件和盆腔淋巴结。
2.2.3 病理表现 8例患者肿瘤直径>15 cm,最大直径20 cm;1例肿瘤直径10 cm。1例肿瘤无包膜;8例肿瘤有包膜,术中发现包膜均有不同程度破裂;肿瘤具有囊实性结构,组织质脆,多有出血和坏死等现象。其中5例患者病理提示卵黄囊瘤伴成熟畸胎瘤成分,1例患者合并对侧卵巢成熟畸胎瘤。遵循国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)(2000)手术病理分期标准,IC期、IIIA期、IIIC期的患者分别为6例、1例和2例。图1中可见OYST在镜下的特征性內胚窦样结构(S-D小体)。
2.2.4 术后化疗 全部患者在术后均采用辅助BEP[博来霉素(bleomycin)、依托泊苷(etoposide)、顺铂(platinol)]方案化疗。因AFP下降不满意,2例患者再次行肿瘤细胞减灭术,其中1例术后改为IEP[异环磷酰胺(ifosfamide)、依托泊苷(etoposide)、顺铂(platinol)]方案化疗,另1例改为VeIP方案化疗[长春新碱(vinblastine)、异环磷酰胺(ifosfamide)、顺铂(platinol)]。6例IC期患者进行了3~6个疗程的化疗;1例IIIA期患者化疗10疗程(BEP方案 5程+VeIP方案4程+紫杉醇、异环磷酰胺方案1程);2例IIIC期患者,1例采用BEP方案化疗8程,另1例化疗10疗程(BEP方案 4程+ IEP方案6程)。
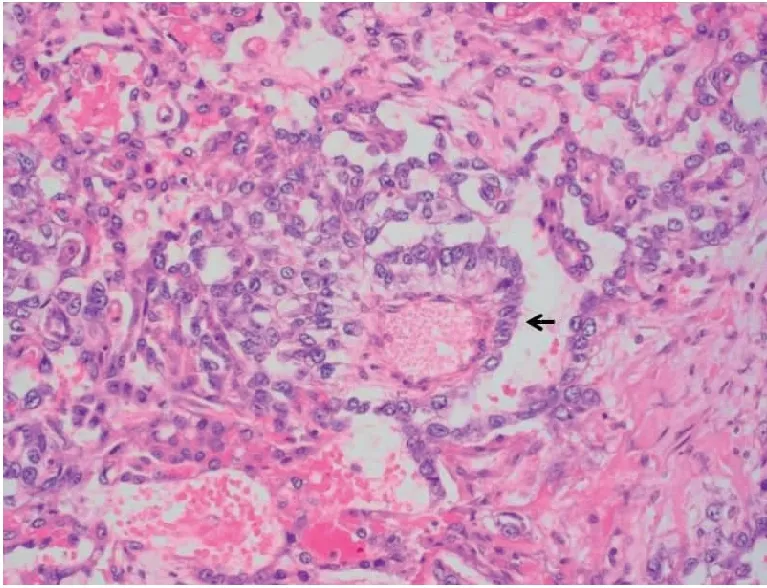
图1 卵巢卵黄囊瘤的內胚窦样结构 (HE,×100)
Figure 1. Endodermal Sinus Like Structure of Ovarian Yolk Sac Tumor (HE,×100) (as Indicated by the Arrow)
2.3 预后
1例IIIA期患者死亡,2例IIIC期及6例IC期患者均无瘤生存,其中6例患者保留生育功能,化疗后3个月内均恢复正常月经,3例患者已完成生育,生育子女健康。
3 讨 论
3.1 OYST的临床特征和诊断
OYST是一种较为罕见的高度恶性肿瘤,由生殖细胞卵黄囊分化形成,患者以青少年为主,多处于育龄期[6-7]。Cicin等[8]的研究中32例OYST患者的年龄分布在20~30岁之间。本文收集的9例OYST患者中只有1位为60岁,其余年龄17~35岁,中位年龄21岁,与文献报道一致。因此,OYST多发于年轻女性,现已被业内公认为一种损害年轻女性健康的恶性肿瘤。
绝大多数OYST患者的临床表现为腹部坠胀、腹部疼痛、盆腔包块[6]。患者瘤体通常较大,并多见于单侧卵巢,双侧卵巢同时出现较为罕见[9]。在Cicin等[8]的报道中,接近3/4的病例均出现了腹部包块,超过六成的患者存在不成程度的腹部疼痛症状。本文9例患者中均为单侧发病,5例有腹痛症状占56%,腹胀者占44%。上述临床表现虽是OYST的典型特征,但仍不能构成足够的特异性,发生于卵巢的其它恶性肿瘤也具有上述临床表现,故OYST的诊断仍需依赖于特异性更强的肿瘤标志物:血清AFP。
血清 AFP可在肿瘤细胞中产生,因此其可作为OYST的特异性标志物,对该疾病的诊断、疗效观察及复发随访等均有重大意义[10]。在Cicin等[8]的报道中,85%的患者术前AFP值显著升高,升高范围10.5~35 000ng/mL,平均为7 682 ng/mL。本文收集的9例患者术前AFP值亦显著升高,范围3 568~94 705ng/mL,平均(38 579.1±34 950.27)ng/mL。因此,如女性患者检测后发现肿瘤标志物AFP值存在显著性上调,在排除妊娠或肝病后,应考虑患者存在发生OYST的可能性。虽然血清AFP检测对确诊OYST意义重大,但也不能绝对地认为全部OYST患者在术前均存在AFP值异常上调。CA125作为肿瘤标志物的特异性较低,多见于卵巢上皮性癌患者,针对OYST的报道中极少有关于CA125特异性的介绍。经对本文9例患者的临床特征进行统计,发现7例患者的CA125水平升高,这预示OYST患者AFP特异性升高的同时可能合并CA125特异性升高,可为今后该病的临床诊断提供一种新的思路和方法。
常见的影像学检查,如彩色多普勒超声、计算机体层扫描(computed tomography,CT)和核磁共振成像(magnetic resonance imaging,MRI),虽有助于提高OYST诊断的正确率,但其特异性不足,只能起到辅助诊断的作用。在彩色多普勒超声检查中,OYST患者的单侧卵巢呈囊实性、实性及囊性椭圆形,边界清晰,肿瘤较大且增长迅速,血供丰富,经常有出血及坏死液化区,部分患者在盆腹腔出现积液。该方法虽特异性较差,但其对于准确诊断OYST具有一定的参考价值。CT和MRI相比于超声检查具有更高的准确性,其中MRI可多方位多序列成像,故优于CT。但因OYST影像学表现缺乏特异性,故不能单纯依靠其影像学表现,应结合患者临床进行综合判断。
病理是OYST诊断的金标准。卵黄囊瘤大多为一侧发生,肿物一般较大,平均直径约15 cm,切面实性,灰红、灰黄色,质脆或鱼肉样,常伴有出血及坏死现象,部分呈囊性,含胶冻样液体,通常有包膜。镜下见:多泡卵黄囊结构、微囊或网状结构及粘液瘤样结构、内胚窦结构(S-D小体)、实性结构、乳头状结构、管泡样结构、肝样结构、腺样或原始内胚层(肠型)结构等。其中S-D小体是该肿瘤的特征性标志[11]。
3.2 治疗
OYST首选的治疗方案为手术联合化疗,OYST多发于年轻女性,患者普遍存在生育要求,故此肿瘤手术的一个主要特点是要在术中尽量保留患者的生育能力。大量文献证明,根治性手术与保留生育功能的手术相比,前者并没有表现出更高的生存率[12-13],随着有效的联合化疗方案使用以来,保留患者的生育功能已成为此类肿瘤治疗的重要原则之一。在佟晓晶等[14]报道中,对不同期别的接受保留子宫和单侧附件手术患者与接受全子宫切除或双附件切除手术患者的5年生存率进行统计分析,发现差异不存在统计学意义。因此认为,采用保留生育功能手术对患者预后没有显著影响,建议对有生育要求的患者采用该术式。沈铿等[15]的研究成果亦支持上述观点,作者认为无论OYST的分期早晚,只要患者仍具有正常的卵巢组织,皆可考虑采用保留生育功能手术。对于不具备正常卵巢组织的患者,亦可以考虑保留子宫,术后进行激素替代和体外授精胚胎移植。本研究中采用了两种手术治疗方案,3例接受切除全子宫及双附件的根治性手术治疗,其中I期1例,为绝经患者直接行根治性手术;III期2例,均为肿瘤未控患者;其余6例行保守手术治疗,其中 I 期 5 例,III 期 1例。I 期患者中,全部实现5年无瘤生存,1例IIIA期患者死亡,III期患者5年无瘤生存率66.6%。6例接受保守手术治疗的患者中3例已完成生育,生育子女均健康。因此,对于有生育要求的 OYST 患者应采取保留生育功能的术式,以提高患者日后生活质量。
OYST对化疗异常敏感,对术后患者宜及时采取有效的化疗方案进行辅助治疗,以期达到更好的治疗效果。1975年,Smith和Rutledge首次提出VAC[长春新碱(vincristine)、更生霉素(actinomycinD)、环磷酰胺(cyclophosphamide)]方案,大为改善了患者预后。但经过大量临床分析,VAC方案对患者损伤较大。后来,Einhorn与Donahue提出改进方案——PVB[顺铂(platinol)、长春新碱(vincristine)、博来霉素(bleomycin)]。现在,首选的是BEP方案,BEP毒性更小,疗效没有降低。建议低危患者进行3个疗程BEP化疗,中危和高危患者建议采取4个疗程BEP化疗[16]。对一线化疗后效果不佳患者,推荐采用TIP[紫杉醇(taxol)、异环磷酰胺(isocyclophosphamide)、顺铂(platinol)]方案或干细胞移植支持下的大剂量化疗,对于此类患者,应转诊至更高级别的医疗机构进行治疗。对经过多种化疗方案治疗后均不见好转、已无更好的治疗手段进行治疗的患者,建议采用复发治疗方案,包括TIP、VAC、VeIP、VIP[依托泊苷(VP-16)、异环磷酰胺(isocyclophosphamide)、顺铂(platinol)]、顺铂+依托泊苷、多西他赛+卡铂、紫杉醇+卡铂、紫杉醇+吉西他滨、紫杉醇+异环磷酰胺、多西他赛、紫杉醇、放疗或支持治疗[17]。
本文9例患者术后进行了辅助BEP方案化疗,2例肿瘤未控患者再次行肿瘤细胞减灭术,1例术后改为IEP方案,另1例改为VeIP方案化疗,化疗疗程3~10疗程,除1例IIIA期患者死亡,其余8例患者均无瘤生存。
3.3 预后
佟晓晶等[14]依据FIGO分期标准把I期和II期OYST患者划归为早期患者,III、IV期患者划归为晚期患者,对比两组患者的5年生存率存在着显著差异。故OYST分期越早,预后越好。此外,作者又按术中腹水量将患者分为≤100 mL组和>100 mL组,两组的5年生存率同样存在显著差异,这表明术中腹水量亦可作为预测OYST患者预后的重要指标。文献[18]认为术后血清AFP>1 000 ng/mL、不完全的手术分期和术后残余瘤皆可作为预测卵黄囊瘤预后的危险因素,这表明是否满意减瘤对患者的预后具有重要影响。总之,OYST是一种恶性程度高且较易复发的肿瘤,临床分期、术中腹水量、残余瘤直径、术后 AFP 下降情况和术后化疗方案是影响其预后的主要因素。本文9例患者,I期6例,III期3例,腹水>100 mL 5例,≤100 mL 4例,AFP有2例下降不满意更改化疗方案,3例接受全子宫双附件切除的根治性手术患者均达到R0切除,随访至今,1例IIIA期患者死亡,余8例患者均无瘤生存。但本文例数较少,对文献报道的影响预后的各个因素的分析有赖于将来大样本研究分析总结。
综上所述,OYST是一种多发于年轻女性群体的罕见恶性卵巢生殖细胞肿瘤,血清AEP对OYST的诊断具有明确价值,但确诊仍需依靠组织病理学检查。建议采用手术及术后化疗相结合的综合治疗方法,对无生育要求患者,初治手术时宜行全面分期手术;对有生育要求者,任何期别的皆可保留生育功能。术后化疗对OYST患者非常必要,建议采取BEP方案,可改善OYST的预后,延长生存期,提高生活质量,减少OYST对女性健康的威胁。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
