腹腔镜肠粘连松解术用于小儿肠梗阻的效果
2020-06-23段永福姚丹丹梅孝臣赵成鹏
段永福 姚丹丹 梅孝臣 赵成鹏
(河南省南阳市中心医院小儿外科,南阳 473000)
粘连性肠梗阻是腹部手术、腹部炎症后的常见并发症,占肠梗阻的20.0%~63.0%[1],是儿童肠梗阻常见原因。粘连性肠梗阻存在易反复发作、进行性加重等特点,如没有得到及时有效的治疗,可进展为绞窄性肠梗阻[2]。传统方法为开腹分离肠粘连,但创伤大,对免疫、应激损伤较大,且二次粘连发生率高。腹腔镜创伤小,对腹腔干扰小,术后恢复快,在胃肠手术中的应用日渐广泛[3]。目前关于腹腔镜用于儿童粘连性肠梗阻对应激和胃肠运动功能影响的研究较少。本研究回顾性分析2017年1月~2019年12月106例小儿粘连性肠梗阻肠粘连松解术的临床资料,腹腔镜和开腹手术各53例,从手术指标、应激和肠胃功能指标三个角度进行比较,报道如下。
1 临床资料与方法
1.1 一般资料
本组106例,年龄1~14岁,(6.8±4.3)岁;发病时间10~50 h,(34.0±10.2)h;距上次手术时间0.7~5年,(2.3±1.5)年。由家属选择手术方式,腹腔镜和开腹手术各53例。既往手术类型腹腔镜组为肠切除吻合术9例、腹腔感染手术26例、其他手术18例,开腹组为肠切除吻合8例、腹腔感染手术25例、其他手术20例,2组差异无显著性(χ2=0.184,P=0.912)。由X线或CT测得腹内充气及积液直径。术中根据MCASS评分系统(More Comprehensive Adhesion Scoring System)[4]对粘连程度进行量化,分为无粘连(none)、膜性粘连(filmy,avascular)、致密或血管性粘连(dense and/or vascular)、愈着(cohesive),其评分依次为0、1、2、3。2组一般资料比较见表1,除腹腔粘连程度MCASS评分腹腔镜组高于开腹组外,其他各项指标差异无显著差异性(P>0.05)。
纳入标准:①符合肠梗阻的诊断标准[5],包括有腹痛、呕吐、腹胀和肛门停止排气排便四大症状,腹部出现肠型和肠蠕动波,有肠鸣音亢进等,且经X线、CT检查提示存在肠壁增厚、肠管粘连;②年龄≤14岁;③既往有且仅有1次腹部手术史,且距上次手术时间>6个月;④常规胃肠减压、导尿、禁食、静脉补液等治疗24~48 h,立位腹平片显示肠梗阻病情未见缓解,甚至加重,转为手术治疗;⑤临床资料完整。
排除标准:①患有恶性疾病;②合并严重腹膜炎或严重腹胀;③存在凝血功能障碍、血流动力学不稳定;④合并严重心、肝、肾、肺等重要脏器疾病;⑤有心血管疾病;⑥不耐受气腹;⑦术中发现肠粘连广泛且紧密,肠管呈团状,需要行肠切除肠吻合。

表1 2组一般资料比较(n=53)
1.2 治疗方法
气管插管,全身麻醉,仰卧位。
开腹组[6]:于原切口开腹,用电刀或剪刀将肠梗阻段的粘连锐性分离,生理盐水冲洗,处理渗液,逐层关腹。
腹腔镜组[6]:在脐部5 mm切口置入5 mm trocar为观察孔,建立CO2气腹,压力8~13 mm Hg(1 mm Hg=0.133 kPa),适当抬高床头,使肠管下坠,置入腹腔镜探查腹腔,根据肠管粘连部位选择2~4个辅助孔,并依据肠管的粘连轻重紧密情况置入腔镜剪、电钩或超声刀行粘连分解术。如存在肠管和手术切口粘连,可直接行粘连肠管松解;对于因束带粘连而引起的小肠梗阻,在腹腔镜下行束带松解;对于小肠与腹壁粘连成角、小肠以及网膜和腹壁粘连,用分离钳分离后再进行适当松解。完成所有松解后,用生理盐水冲洗腹腔,吸尽液体后缝合切口。
术后均常规补液、抗感染处理。
1.3 观察指标
1.3.1 手术指标 手术时间:开始切皮至缝合结束时间。出血量:采用纱布称重法,1 g=1 ml。肛门排气时间、下床活动时间:患儿自述或家属提供。住院时间:术后排气排便正常,伤口无感染,体温正常,无不适症状即可出院。术后1个月内并发症:切口感染、尿路感染、肺部感染均以临床症状及病原学检查细菌培养阳性为判定依据[7,8],肠道损伤以术后早期出现典型腹膜炎症状,排除其他可能因素,B超确认肠道损伤[9]。
1.3.2 胃肠道功能和应激指标 术前1 d及术后1 d、3 d清晨取空腹静脉血5 ml,经3000 r/min半径20 cm离心15 min,留取上清液待测。①胃肠道功能指标(仅术前和术后1 d检测):放射免疫法检测血清胃动素(motilin,MOT),酶联免疫吸附法(enzyme-linked immunosorbent assay,ELISA)检测胃泌素(gastrin,GAS)、二胺氧化酶(diamine oxidase,DAO),GAS、DAO试剂盒购自Bio-Swamp公司。②应激指标:ELISA法检测氧化应激指标超氧化物歧化酶(superoxide dismutase,SOD)、丙二醛(malondialdehyde,MDA),以及炎症应激指标C反应蛋白(C-reactive protein,CRP)、白细胞介素6(interleukin-6,IL-6)、皮质醇(cortisol,Cor),试剂盒均购自南京建成生物工程研究所。操作均严格参照说明书。
1.4 统计学分析
2 结果
2.1 2组手术指标比较
腹腔镜组手术时间、肛门排气时间、下床活动时间以及住院时间均明显短于开腹组,且术中出血量少,并发症少(P<0.05),见表2。腹腔镜组术后发现肠道损伤1例,开腹组2例,再次手术。腹腔镜组尿路感染1例,开腹组切口感染4例、尿路感染3例、肺部感染2例,均对症抗感染、换药治愈。
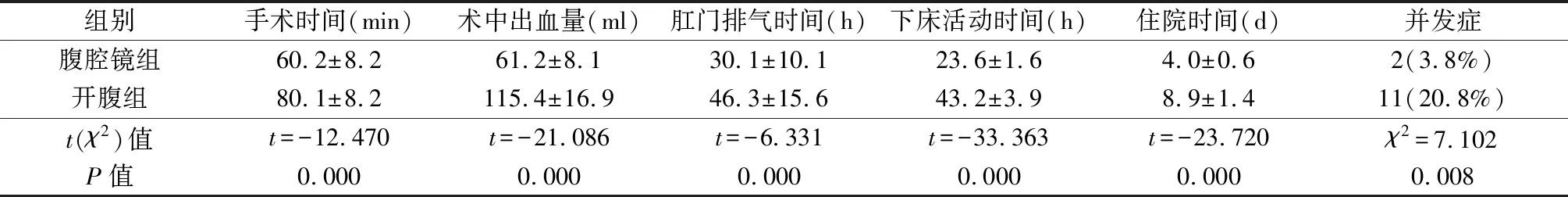
表2 2组手术指标比较(n=53)
2.2 2组胃肠道功能指标比较
2组术前MOT、GAS、DAO水平差异无显著性(P>0.05);术后1 d 2组均较术前降低(P<0.05);腹腔镜组术后MOT、GAS明显高于开腹组(P<0.05),DAO明显低于开腹组(P<0.05)。见表3。
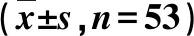
表3 2组胃肠道功能指标比较
a与术前比较,配对t检验,P<0.05
2.3 2组炎症应激指标比较
2组术前CRP、IL-6、Cor水平差异无显著性(P>0.05);术后1 d 2组均较术前升高(P<0.05);术后3 d腹腔镜组CRP恢复至术前水平,其余指标2组均未恢复到术前水平,但腹腔镜组明显低于开腹组(P<0.05)。见表4。
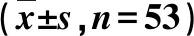
表4 2组炎症应激指标比较
a与术前比较,配对t检验,P<0.05
2.4 2组氧化应激指标比较
术前2组SOD、MDA水平差异无显著性(P>0.05);术后1 d 2组SOD均较术前降低(P<0.05),MDA均较术前升高(P<0.05);术后3 d腹腔镜组SOD、MDA均恢复到术前水平(P>0.05),开腹组与术前仍存在明显差异(P<0.05)。见表5。
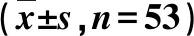
表5 2组氧化应激指标比较
a与术前比较,配对t检验,P<0.05
3 讨论
粘连性肠梗阻有先天性和后天性,后天性在临床上比较常见,主要由胎粪性腹膜炎、外伤、腹部手术以及异物等原因造成,腹部手术是造成肠梗阻的首要原因,但其发生机制尚不十分清楚,疾病的发生时间难以预测,复发率较难控制[10,11]。儿童由于自身发育未完善,年龄小而无法较好地配合诊治等原因,容易导致疾病得不到控制而加重病情[12]。虽然常规保守治疗会在一定程度上缓解病情,但容易反复复发,因而手术成为保守治疗无效的肠梗阻的首选方式。
传统开腹手术能直视粘连位置,并进行松解;但手术切口较大,创伤大,术后会出现持续性应激反应,并且开腹手术的探查范围较广,存在一定盲目性,容易造成肠道损伤,增加感染、肠漏等并发症的发生率[13]。腹腔镜能全面探查腹腔情况,更加准确地了解腹腔内肠梗阻的位置与粘连情况,有助于正确解剖和分离粘连,且不易对肠管造成损伤,促进术后恢复[14]。本研究腹腔镜组肠粘连程度(MCASS评分)高于开腹组(P<0.05),结果显示,对比开腹手术,肠粘连程度更高的腹腔镜组手术时间、肛门排气时间等各项围术期指标均明显优于开腹组(P<0.05),且术后1个月内并发症发生率明显低于开腹组(P<0.05),说明腹腔镜肠梗阻粘连松解术创伤更小,术后恢复较快,安全性更高,与朱宏升等[15]的研究结果一致。此外,肠道为主要手术位置,操作对胃肠道功能有一定不良影响。MOT为胃肠运动过程中十分重要的激素,能够促进消化期间肌电Ⅲ相活动,从而增强肠、胃的分节运动与蠕动[16]。GAS同样是消化系统重要激素,具有促进肠道分泌的功能,可以增强胃收缩,并有效促进肠道运动[17]。DAO主要表达于小肠黏膜绒毛内,常作为临床上小肠黏膜损伤的检测指标[18]。本研究结果表明,2组术后MOT、GAS、DAO均较术前降低(P<0.05),且腹腔镜组术后MOT、GAS均明显高于开腹组(P<0.05),DAO明显低于开腹组(P<0.05),说明腹腔镜肠梗阻粘连松解术对小儿胃肠功能的不良影响小,能更好地促进术后肠道运动,对胃肠道功能改善具有积极意义。
目前对于腹腔镜肠梗阻粘连松解术对小儿术后应激影响的报道较少。MDA是自由基引起的脂质过氧化过程中生成的醛类物质,可以作为交联剂促进核酸、蛋白质及磷脂的交联,改变生物大分子的功能,加剧膜损伤程度。MDA可以反映脂质过氧化的程度,可作为细胞氧化损伤的重要指标。SOD可以岐化超氧离子生成H2O2,哺乳类细胞大多含有SOD,其作用的重要意义在于清除H2O2和OH的前身超氧离子,从而保护细胞不受毒性氧自由基的损伤。故SOD是人体防御内外环境中超氧离子损伤的重要酶。MDA水平升高,SOD活性降低,即可引发氧化应激反应,导致细胞损伤甚至细胞凋亡[19]。本研究将MDA、SOD与常规手术应激指标相结合,术后1 d 2组应激指标均较术前升高(P<0.05),术后3 d腹腔镜组CRP已恢复至术前水平,而开腹组与术前仍存在明显差异(P<0.05),IL-6、Cor 2组均未恢复到术前水平,但腹腔镜组恢复情况明显优于开腹组(P<0.05),说明腹腔镜肠梗阻粘连松解术对肠道应激损伤较小,有助于术后肠胃功能恢复。腹腔镜组术后1 d SOD较术前降低(P<0.05),MDA较术前升高(P<0.05),术后3 d SOD、MDA均恢复到术前水平,与CRP变化一致。可能是因为腹腔镜手术切口较小且分散,因而对局部刺激较小;另外,气腹的建立有助于获得更好的术野,减少腹内脏器暴露风险,同时有效减少对腹内其他组织造成不必要的损伤,有助于减轻术后应激反应,这可能是腹腔镜有助于术后恢复的内在机制之一。
综上所述,腹腔镜的应用避免对肠管的翻动与牵拉等刺激,降低腹腔内纱布纤维、手套的滑石粉等异物污染的风险,治疗小儿粘连性肠梗阻创伤小,安全,有效,且对胃肠功能影响小,应激反应小,有助于早日恢复、出院;但腹腔镜术中只能观察脏器的表面,而不能触摸脏器内部,对存在肠管广泛致密粘连的肠梗阻或需要肠切除者,应及时转开腹手术。
