俯卧位通气对重度ARDS 治疗的效果观察
2020-06-23薛芳张海钢徐红波叶媛熊桂兰吴京兰
薛芳 张海钢 徐红波 叶媛 熊桂兰 吴京兰
(华中科技大学协和深圳医院EICU 广东 深圳 518000)
急性呼吸窘迫综合征(ARD S)是一种表现为持续性呼吸窘迫、难治性低氧血症的疾病。重症ARDS 病情复杂,治疗棘手,与肺部急性弥漫性肺部炎症反应密切相关,导致肺血管通透性增加,肺组织通气减少,肺顺应性降低,无效腔与肺内分流增加。流行病学研究显示,重度ARDS 的病死率高达40%,预后极差[1]。临床治疗主要从保护性肺通气、肺复张等呼吸支持技术入手,常规仰卧位通气对氧合改善效果较差,近年来,俯卧位通气在重症ARDS 的治疗中获得了显著效果,能改善氧合情况,减少呼吸机相关性肺损伤,维持血流动力学稳定[2]。本研究进一步分析俯卧位通气对重度ARDS 治疗的效果,现具体汇报如下。
1.资料与方法
1.1 一般资料
将2018 年10 月—2019 年10 月在我院ICU 治疗的78 例重度A RDS 患者按通气位置不同分为两组。观察组39 例,男22 例,女17 例,年龄28 ~68 岁,平均年龄(47.2±10.7)岁;对照组39 例,男21 例,女18 例,年龄26 ~69 岁,平均年龄(47.5±10.4)岁;所有患者均在7d 内发生气促、呼吸窘迫等症状加重,出现呼吸衰竭,胸片显示双肺斑片状阴影,血气分析显示为低氧血症,PaO2/FiO2<100mmHg,肺动脉楔压(PAWP)≤18mmHg,确诊为重度ARDS;排除肺不张、肺结节、胸腔积液、肺水肿、心力衰竭等所致呼吸衰竭,MAP<65mmHg,血液动力学不稳定,急性出血等;对比两组的年龄、性别、病情严重程度等无显著差异,具有可比性。
1.2 方法
观察组实施俯卧位通气,确保患者生命体征平稳后改为俯卧位,头偏向一侧,俯卧时间≥16h,使用TBird VELA 呼吸机进行气管插管机械通气,采用保护性肺通气策略,保持气流恒定,选择容量控制通气模式,设置潮气量6ml/kg,依据PEEP-FiO2选择PEEP,每隔8h 进行1 次控制性肺膨胀法,促进肺复张;若出现Pa O2/Fi O2≥150mm Hg、Fi O2≤0.6,PEEP ≥5cmH2O 视为氧合改善,或俯卧位时PaO2/FiO2较仰卧位下降≥20%则终止俯卧位通气[3]。对照组实施仰卧位通气,抬高床头30°~45°,取半卧位,通气方法与观察组一致。两组治疗均密切监测病情变化,每次患者翻身时均需评估耐受性,维持呼吸道通畅,加强呼吸管理等。
1.3 观察指标
于治疗后7d 测定各项血流动力学指标,包括HR、MAP、CI、C V P;治疗前及治疗后1d、3d、7d 检测氧合指数,评估机体氧合改善情况;观察有无心律失常、气胸、气管导管脱落、心脏骤停等不良事件发生率。
1.4 统计学方法
数据采用SPSS19.0统计学软件分析处理,计数资料采用率(%)表示,行χ2检验,计量资料用均数±标准差(±s)表示,行t 检验,P <0.05 为差异有统计学意义。
2.结果
2.1 两组间治疗后血流动力学指标比较,见表1。
表1 两组间治疗后血流动力学指标比较(±s)

表1 两组间治疗后血流动力学指标比较(±s)
组别 n HR(次/min) MAP(mmHg) CI(L/min) CVP(cmH2O)观察组 39 85.2±5.4 73.8±3.1 3.1±0.4 4.3±1.7对照组 39 83.9±4.7 72.6±3.0 3.0±0.3 4.1±1.9 P>0.05 >0.05 >0.05 >0.05
2.2 两组间治疗前后氧合指数比较,见表2。
表2 两组间治疗前后氧合指数比较(±s)
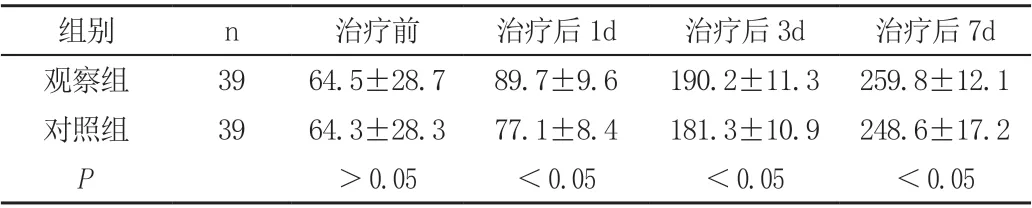
表2 两组间治疗前后氧合指数比较(±s)
组别 n 治疗前 治疗后1d 治疗后3d 治疗后7d观察组 39 64.5±28.7 89.7±9.6 190.2±11.3 259.8±12.1对照组 39 64.3±28.3 77.1±8.4 181.3±10.9 248.6±17.2 P>0.05 <0.05 <0.05 <0.05
2.3 两组不良事件发生率比较,见表3。
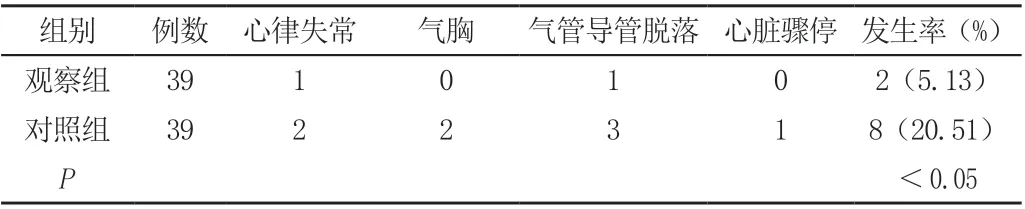
表3 两组不良事件发生率比较(例)
3.讨论
重度A R D S 病情重且复杂,预后差,治疗棘手。患者肺容积减小,肺泡大面积塌陷,若常规行机械通气,潮气量大,可使气道平台压力过高、肺泡过度膨胀、加重肺脏损伤。因此,临床推荐从小潮气量机械通气开始,实施保护性肺通气策略,设置气道平台压力不超过30cmH2O,但这又会影响肺复张,对氧合指数的改善效果不明显[4]。
机械通气的目的不仅要改善低氧血症,还应尽量避免呼吸机相关性肺损伤。俯卧位通气符合肺生理病理机制,有助于稳定血流动力学,促进氧合指数的改善。其作用机制为:①重度A R D S 患者肺水肿与肺不张情况在靠近背部处更为严重,俯卧位能促进水肿液体的重新分布,提高背侧胸腔内压,降低胸腔压力梯度,开放背侧塌陷的肺泡,增加复张的肺泡,改善背侧肺通气功能,增加肺通气量,减少肺内分流,提高通气/血流比例,从而提高氧合能力[5]。②重度A R D S 患者存在部分肺泡反复开闭的现象,剪切力较大,可加重肺损伤,俯卧位通气能改善肺部压力梯度分布,使肺内气体可沿重力重新分布,确保全肺均匀通气,缩小肺泡剪切力,减少肺泡的过度膨胀,减轻肺泡受损程度[6]。③俯卧位可增加背侧膈肌尾端运动幅度,减少组织压迫,利于病灶处分泌物的引流,提高肺气体交换能力。因此,俯卧位通气可开放背部塌陷肺泡,减轻背侧水肿及肺不张程度,改善肺通气功能,减轻肺水肿及炎性介质的产生,进而减少肺组织损伤。
综上所述,俯卧位通气对重度A R D S 治疗的效果确切,能有效提高氧合指数,稳定血流动力学,且不良事件发生率低,值得在临床应用。
