不同部位原发性胃癌临床病理特征对比研究*
2020-06-06庞芳宁赵青川蒋金泉李国才苑海明武珍珍胥龙龙吴新安孙建兵惠晓辉
庞芳宁,白 槟,杨 鹏△,赵青川,蒋金泉,李国才,苑海明,武珍珍,张 凯,胥龙龙,吴新安,孙建兵,惠晓辉
1.西安国际医学中心医院消化外科(西安710075);2.空军军医大学西京消化病医院(西安710032)
胃癌是最常见的恶性肿瘤之一,其发病率占世界恶性肿瘤的第4位,病死率居恶性肿瘤的第2位,而亚洲国家较其它国家胃癌更常见[1]。胃癌也是我国最常见消化道来源的恶性肿瘤之一[2]。有研究显示,处于不同部位的胃癌其临床病理学特点、预后结果之间有较明显的差异[3]。为进一步了解胃癌患者的生存情况及发病状况,本研究纳入手术治疗的胃癌患者2141例,从患者的性别、年龄、肿瘤大小、病理类型、术后出现转移及预后来讨论不同部位胃癌的差异,现报告如下。
对象与方法
1 研究对象 收集2010年4月1日至2013年3月31日手术治疗的胃癌患者,排除资料不完整患者,排除全胃癌患者及分组不明确的患者,共收集2141例患者的资料。按照胃底贲门、胃体、胃窦幽门分成三组,其中肿瘤位于胃底贲门部为A 组,位于胃体为B组,位于胃窦幽门为C组。其中A 组529例,B组737例,C组875例。病例纳入标准:①所有患者术前经内镜及病理确诊为胃癌;②患者及家属同意并行手术治疗;③患者或家属知情并自愿参与研究;④所有病例均符合外科手术指征并行胃癌根治术。
2 研究方法 统计每组中患者人数、性别、年龄、肿瘤大小、病理类型、术后转移情况及5年内患者的生存月数,每组间并进行比较分析。
3 统计学方法 采用SPSS 17.0统计学软件,计数资料以频数和百分比表示,计量资料以(±s)表示,采用ANOVA 分析及Kruskal-Wallis检验,三组胃癌患者5年的生存率采用OS曲线表示。P<0.05为差异有统计学意义。
结 果
1 三组性别比较 见表1。2141 例患者中,男1642例,女499例,男性多于女性,男女比例约3.29∶1。A 组中男性458 例,女性71 例。B 组中男性552例,女性185例。C 组中男性632例,女性243例。A组与B组、A 组与C组间比较差异有统计学意义(P<0.05)。B组与C组间比较差异统计学无统计学意义
(P>0.05)。
2 三组年龄比较 见表1。A 组患者中平均年龄为(60.59±9.28)岁,B 组平均年龄为(55.88±11.34)岁,C组平均年龄为(55.37±11.75)岁。A 组与B组、A 组与C 组间比较差异有统计学意义(P<0.05),B组与C 组之间比较差异无统计学意义(P>0.05)。A 组中患者平均年龄大于B、C 组,即胃底贲门癌部位的肿瘤患者发病平均年龄大于胃体及胃窦、幽门部位患者。
3 三组胃癌肿瘤大小比较 见表1。A 组患者中肿瘤直径平均为(5.11±2.17)cm,B 组中肿瘤直径平均为(6.13±2.99)cm,C 组中肿瘤直径平均为(4.37±2.31)cm。A 组与B 组、A 组与C 组、B 组与C组间比较差异均有统计学意义(P<0.05)。肿瘤大小方面B组大于A 组大于C组,即胃体部肿瘤平均值大于胃底、贲门部位肿瘤,大于胃窦幽门部位肿瘤。肿瘤越大,预后越差。
4 三组病理类型比较 见表1。印戒细胞癌A
组中3例,B组中5例,C组中5例。腺癌A 组中208例,B组中304例,C组中336例。鳞癌A 组中3例,B组中3例,C组中6例。神经内分泌瘤A 组中4例,B组中11例,C组中2例。多种病理类型混合的肿瘤A组中291例,B组中343例,C 组中468例。其它类型肿瘤A 组中41例,B 组中55例,C 组中53例。六种病理类型中三组间比较差异无统计学意义(P>0.05)。但病理类型中以腺癌及多种病理类型混合的肿瘤居多。
5 三组术后转移情况比较 见表1。A 组患者中术后转移170例,无转移359例;B组患者中术后转移246例,无转移491 例;C 组患者中术后转移240例,无转移635例。A 组与B 组、A 组与C 组间比较差异均无统计学意义(P>0.05)。B组与C 组间比较差异有统计学意义(P<0.05),即胃体癌转移发生率高于胃窦、幽门部位癌。
6 三组5年生存情况比较 见表1。A 组中患者存活261例(49.34%),死亡268例(50.66%);B组中存活323例(43.83%),死亡414例(56.17%);C 组中存活496例(56.69%),死亡379 例(43.31%)。A组与B 组间比较差异无统计学意义(P>0.05),A 组与C组、B组与C 组间比较差异有统计学意义(P<0.05),即胃底贲门癌病死率大于胃窦、幽门癌,胃体癌病死率大于胃窦、幽门癌。总生存(OS)在A 组患者平均生存时间为(40.78±22.05)月,B 组患者平均生存时间为(36.44±23.63)月,C 组患者平均生存时间为(42.69±22.16)月(图1);A 组与B组、B组与C 组比较差异有统计学意义(P<0.05),A 组与C 组比较差异无统计学意义(P>0.05)。即胃体癌平均生存时间最短。胃癌发生的部位不同其预后亦不同。胃体癌预后最差;胃底贲门部位预后比胃体癌好,但比胃窦幽门部位差;胃窦幽门部位预后最好。
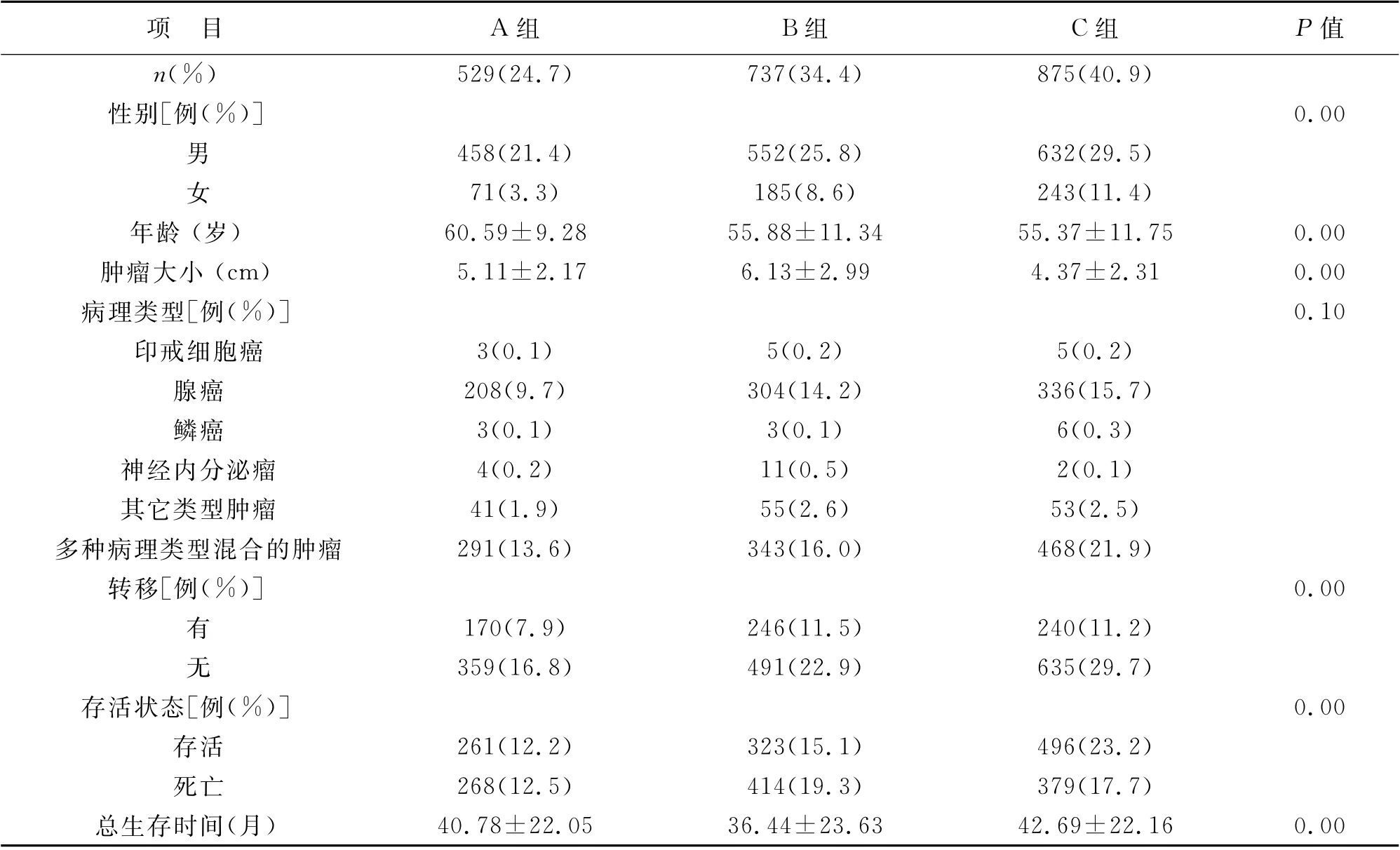
表1 三组胃癌不同部位特征比较
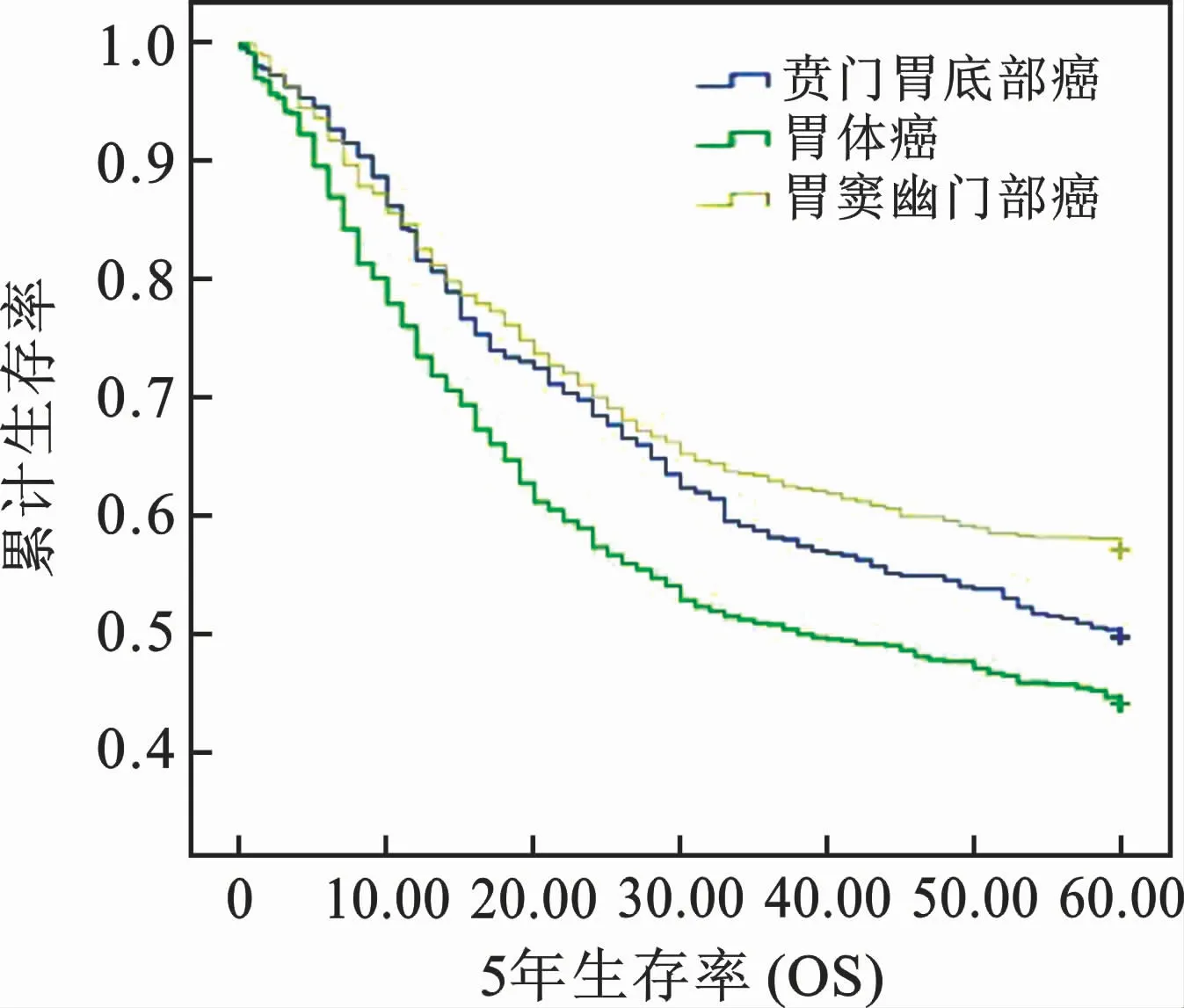
图1 三组患者5年生存率曲线
讨 论
胃癌是我国最常见恶性肿瘤之一,该疾病导致的治疗负担严重,是世界各国癌症的防治重点[4]。我国胃癌的发病率已趋于平稳,但总发病数可能还将随人口的老龄化加剧增加[5]。吴育美等[6]认为采用非侵入性诊断方法可提高早期胃癌诊断率,但总体上,胃癌患者多缺乏预警及早期有效的诊疗手段,多数患者首诊时病情已届入进展期[7],在我国,中西医治疗已广泛用于胃癌治疗[8],但中晚期胃癌患者预后仍较差。本文回顾性分析的2141例病例资料,其中男性多于女性,男女的比例约3.29∶1。现代社会生活节奏加快,人们生活压力大。尤其男性,需要面对来自工作、家庭及生活中各种困难和压力。这将导致饮食不规律、人体处于应激状态、胃酸分泌增加和胃黏膜易形成溃疡等病变。多数男性对自己身体健康状况并不在意,缺乏及时检查及治疗;不善于与他人沟通、宣泄不良情绪;有吸烟、饮酒、熬夜、应酬等不良生活习惯亦可能导致消化性溃疡、胃癌等发生。有研究报道,胃癌中男性多于女性可能是男性的工作压力大,不善于发泄不良情绪,有吸烟、饮酒等多种不良习惯[9]。本研究中胃底贲门与胃体、胃窦幽门癌之间男女性别比较差异有统计学意义,胃底贲门组中男性患病比例更高一些。胃体与胃窦幽门之间男女性别比较无统计学差异。
有研究报道,影响胃癌预后众多的独立因素包含胃癌发生的部位[10]。本研究从胃癌患病的年龄来看,A 组中胃癌患者患病年龄偏大,即胃底贲门癌患者发病年龄均值大于胃体、胃窦幽门癌患者组。胃体与胃窦幽门癌患者之间年龄比较无统计学差异。胃癌患者中贲门癌发病率高,原因可能是老年患者身体消化机能退化,进食后胃排空所用时间长,胃底黏膜腺体萎缩、变化等有关[11]。有研究发现胃上部癌患者男性比例高于其他部位的胃癌,胃上部癌年轻人少,老年人多,发病时平均年龄高于中部、下部以及全胃癌[12],大致与本文研究结果相同。
相关研究提示,不同的发病部位胃癌患者的临床病理特征有差异[13]。胃癌患者组织的分化程度、TNM 分期及肿瘤直径对其预后有重要影响[14]。本研究中,三组胃癌患者在肿瘤大小方面比较,胃体部位肿瘤平均直径大于胃底贲门部位肿瘤,大于胃窦幽门部位肿瘤。本次研究中病理类型比较,胃癌中以腺癌及多种病理类型混合存在的肿瘤居多。胃印戒细胞癌的侵袭性强、常易发生淋巴结转移、预后差[15]。胃体癌转移发生率高于胃窦幽门部位癌。有研究表明约90%肿瘤死亡的病例是癌细胞的转移所致[16]。肿瘤所在位置、病理类型、肿瘤的直径、器官的转移是影响淋巴结的转移因素[17]。早期胃癌的淋巴结转移主要因素包括胃癌肿瘤大小、浸润的深度、淋巴管的浸润、神经的浸润、分化程度和组织学表现[18-19]。
胃癌患者术后5 年的生存率低[20]。对接受手术治疗的胃上部三分之一的胃癌患者,肿瘤浸润程度和(或)淋巴结的转移是患者5年OS、远处转移和肿瘤复发独立预后因素[21]。本研究的患者生存情况,胃底贲门癌病死率大于胃窦幽门癌,胃体癌病死率大于胃窦、幽门癌。胃体癌平均生存时间最短。胃癌发生的部位不同其预后亦不同。胃体癌预后最差;胃底贲门部位预后比胃体癌好,但比胃窦幽门部位差;胃窦幽门部位预后最好。胃体部肿瘤预后差可能与肿瘤侵袭蔓延及淋巴转移等相关。综上所述,在临床诊疗过程中应对不同部位的胃癌病理特点、临床特征及预后有充分的认识及了解,为个体化和精准化的治疗提供可靠线索。
