腹腔镜诊治疑似急性阑尾炎的临床价值分析
2020-06-05陈小保李明武刘思义
陈小保 李明武 刘思义
临床工作中经常遇到症状及体征不典型的急性阑尾炎,特别是一些炎症较重的特殊或复杂类型的急性阑尾炎[1-2],如阑尾脓肿、坏疽、穿孔等,可引起急性腹膜炎。急性起病和腹痛广泛,难以确定原发病灶部位。还有一些不能准确提供病史或体格检查不配合的病人,特别是小儿及老年病人。我们将这些怀疑是急性阑尾炎,但术前又不能确诊的急腹症统称为疑似急性阑尾炎(SAA)[3-4]。延误手术时机可能造成阑尾包块形成或腹腔弥漫性感染,增加手术难度及术后并发症[5]。腹腔镜探查+腹腔镜阑尾切除术(LE+LA)为SAA的诊断及治疗带来了进展。我们对86例SAA病人的临床资料进行分析。
对象与方法
一、对象
2013年1月~2018年10月收治SAA病人86例。按照手术方式的不同将86例病人分为两组,观察组(LE+LA组)54例,男性28例,女性26,年龄5~79岁,平均年龄(25.2 ±21.8)岁; 对照组(EL+OA组)32例,男性18例,女性14例,年龄5~78岁,平均年龄(27.1±23.4)岁。两组病人性别和年龄比较,差异无统计学意义(P>0.05)。纳入标准:(1)性别随机,年龄5~79岁,能耐受全身麻醉。(2)术前拟诊为急性腹膜炎-疑似急性阑尾炎。(3)剖腹探查或腹腔镜探查术证实为急性阑尾炎行阑尾切除术或腹腔镜阑尾切除术。(4)术后病理检查确诊为急性阑尾炎。排除标准:术中探查为阑尾炎合并其他疾病,术中探查为其他疾病引起的急性腹膜炎如消化道穿孔、结肠憩室炎、卵巢扭转、黄体破裂出血、急性盆腔炎、大网膜坏死等病例[6-7]。
二、方法
1.对照组:采取EL+OA手术方式。全身麻醉,多采用右下腹探查切口(一般为右下腹经腹直肌纵行切口)逐层进腹,如遇渗液或脓液吸引尽后提起腹膜保护切口。先探查最可疑的病变部位-阑尾,确定后行阑尾切除术;如病灶不能完全确定,可上下延长切口,尽可能探查腹腔其他部位脏器,排除其他脏器病变后行阑尾切除术。根据阑尾根部情况及腹腔有无细菌污染决定是否放置腹腔引流管。
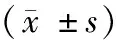
表1 两组术中及术后一般情况比较
注:与对照组相比,aP<0.05

表2 两组术后并发症(例,%)
注:与对照组比较,aP<0.05
2.观察组:采取LE+LA手术方式。气管插管全身麻醉,于脐上缘切开约10 mm的皮肤层,切口两侧提起,插气腹针入腹腔。连通管道,用二氧化碳建立气腹。拔除气腹针后置入10 mmTrocar作为观察孔,用腹腔镜摄像头探查腹腔病灶所在部位,往往网膜包裹、渗液、脓液或脓痂聚集部位就是病灶所在。可将5 mmTrocar放置在右下腹McBurney点附近作为副操作孔,用无损伤钳辅助探查腹腔。排除其他可能引起腹膜炎的病灶,确定是阑尾炎症后,在左下腹反McBurney点偏内下方置入10 mm Trocar作为主操作孔。阑尾通过副操作孔钳夹暴露,阑尾系膜通过主操作孔用电勾处理,阑尾动脉上Hem-o-lok夹闭后切断,直至阑尾根部裸化。如阑尾根部无明显水肿可用Hem-o-lok封闭,如水肿严重可改用套扎器或4号丝线结扎处理的方法。切断阑尾后,进一步烧灼破坏阑尾残端黏膜以避免残余黏膜继续分泌黏液导致黏液瘘。阑尾可拖入主操作孔Trocar内连同Trocar一并取出,如阑尾较大可放入标本袋从主操作孔掏出,确保戳孔不被污染。腹腔渗液应吸引尽,如有脓性渗液或阑尾穿孔,应反复冲洗腹腔,吸尽液体后置入引流管至盆腔,从副操作孔引出。
3.观察指标:比较两组病人的手术时间、术中出血量、术后疼痛程度、术后肠功能恢复时间、术口感染发生率、阑尾残端瘘、腹腔残余脓肿发生率、术后肠梗阻发生率、住院时间、住院总费用等指标。疼痛程度采用VAS评分标准[8]。为避免麻醉药物的影响,疼痛评分时间统一在术后24小时进行。
三、统计学处理

结 果
1.两组术中及术后一般情况比较见表1。结果表明,观察组与对照组比较,手术时间短,术中出血量少,术后VSA评分低,术后肠功能恢复时间早,住院时间短,差异有统计学意义(P<0.05)。观察组住院总费用略小于对照组,但差异无统计学意义(P>0.05)。
2.两组术后并发症比较见表2。结果表明,观察组与对照组比较,术口感染发生率,腹腔残余脓肿发生率,术后肠梗阻发生率显著下降,并发症明显减少,差异有统计学意义(P<0.05)。
讨 论
在外科急腹症中,急性阑尾炎的发病率位居首位。部分急性腹膜炎病人疑似急性阑尾炎,体征重、病情急,但又不能确诊,特别是老年及小儿。随着人口老龄化,老年急性阑尾炎逐渐增多[9-10]。儿童各器官尚未发育成熟,再加上其自身阑尾的解剖结构及生理的特殊性,腹部炎症局限能力差,抵抗力低下,病情进展快,阑尾炎早期即容易化脓,穿孔率高,再加上患儿采集病史困难,体格检查不配合,给疾病的诊断带来困难,误诊几率非常高,极易延误治疗时机。通过血液炎性指标改变和影像学检查,结合急性腹膜炎体征,是腹腔探查的手术指征。延误最佳手术时机可能造成阑尾坏疽、穿孔、包块形成,从而增加手术难度及术后并发症。LA较传统的OA具有明显的优势[11-13],但对于一些需要急诊手术的SAA病人,LE+LA较传统的EL+OA手术方式优势更为明显。
与传统的EL+OA术式相比,LE+LA术式具有以下优势:(1)探查范围广,有利于疾病的诊断及鉴别诊断[14]。我们在SAA病人探查过程中发现了消化道穿孔、粘连性肠梗阻、卵巢黄体破裂出血、卵巢蒂扭转坏死、急性化脓性盆腔炎、大网膜扭转坏死等一些特殊病例,避免了误诊,避免了手术切口的延长。(2)手术创伤大幅减小,手术时间明显缩短。传统EL+OA手术采取纵行手术切口,需要逐层进腹,由于探查范围小,探查过程中有时需要延长切口,手术创伤大、术中出血量大、探查费时费力。腹腔镜下探查发现病变更容易,诊断效率更高,LA操作并不复杂,故LE+LA组较EL+OA组平均手术时间明显缩短。(3)术后并发症明显减少,恢复更快,住院总费用却不增加。在腹腔镜直视下可彻底冲洗腹腔,避免炎性渗液及脓液遗漏,并能将残余液体吸尽,减少液体渗入手术切口的机会,阑尾标本可放入标本袋中或拖入Trocar一并取出,不污染术口。术后手术切口感染几率大幅度降低,疼痛明显降低,术后麻痹性肠梗阻及腹腔残余脓肿发生率也降低,肠功能恢复更快,住院时间也随之缩短。LE+LA手术用到腹腔镜器械及耗材,故手术费用会多于对照组,但由于手术创伤小,术后并发症少,恢复快,可减少术后治疗费用及治疗并发症带来的额外费用,故两组病人的住院总费用相当,差异无统计学意义。
综上所述,对于SAA病人,如伴有急性腹膜炎体征,应早诊早治,建议早期使用腹腔镜探查并明确诊断。在诊治SAA病人方面LE+LA手术方式具有探查范围广、效率高、避免漏诊误诊、早期明确诊断并能有效治疗;手术创伤小、出血少、并发症少,痛苦小,恢复快等,住院总费用却不增加,对于诊治SAA是一种安全、高效、可行的方法。
