肾素瘤合并副肾动脉致青年继发性高血压病一例
2020-05-25张顺芬刘薇张君臣徐武华
张顺芬?刘薇?张君臣?徐武华

【摘要】肾素瘤及副肾动脉均为继发性高血压病的诱因,但两者同时或先后存在临床罕见,且难以甄别两者与高血压病之间的因果关系。该文报道一例早期出现副肾动脉同时伴有典型腎素瘤“三高一低”临床症候群但缺乏肾素瘤影像学证据的年轻女性患者,该患者于4年后经肾脏CT增强扫描及术后病理证实为肾素瘤,术后其“三高一低”症状消失。因此,建议临床上对所有存在“三高一低”症状的可疑肾素瘤患者应在定期监测肾素-血管紧张素-醛固酮系统激素水平的同时,每年复查至少一次肾脏增强CT或磁共振扫描。
【关键词】肾素瘤;副肾动脉;继发性高血压病;低血钾
A case of youth secondary hypertension caused by reninoma with accessary renal artery Zhang Shunfen, Liu Wei, Zhang Junchen, Xu Wuhua. School of Clinical Medicine, Guizhou Medical University, Guiyang 550004, China
Corresponding author, Xu Wuhua, E-mail: xiongwuadf@ sina. com
【Abstract】Both of reninoma and accessory renal artery (ARA) are causes of secondary hypertension, but it is clinically rare that both of them exist simultaneously or successively, and it is difficult to identify the causal relationship between the two and hypertension. This paper reported a case of a young female patient with early established ARA accompanied by typical “three high and one low” clinical syndromes of reninoma, but lacking the imaging evidence of reninoma. The patient was confirmed to be reninoma by renal CT enhanced scanning and postoperative pathology after 4 years, and the symptoms of “three high and one low” disappeared after surgery. Therefore, it is recommended that all suspected reninoma patients with “three high and one low” symptoms in the clinic should be regularly monitored for hormone levels in the RAAS system and reexamined at least once a year renal enhanced CT or magnetic resonance scanning.
【Key words】Reninoma;Accessory renal artery;Secondary hypertension;Hypokalemia
肾素瘤及副肾动脉均为继发性高血压病的诱因之一,前者的主要特征为高血压、高肾素、高醛固酮、低血钾(“三高一低”症状),两者同时存在不仅罕见,且难以甄别其与高血压病之间的关系。现报道一例先有副肾动脉,4年后才证实有肾素瘤的继发性高血压病患者的诊治过程。
病例资料
一、病史及体格检查
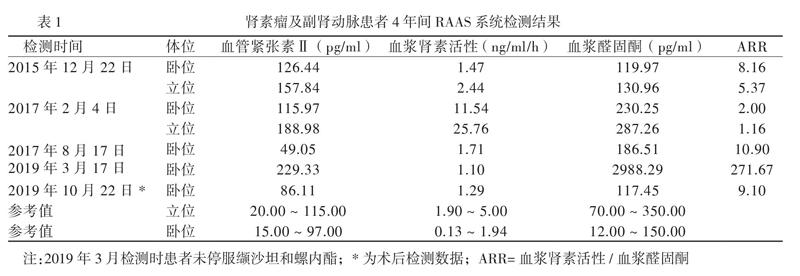
患者女,27岁。因反复血压升高伴头晕、肢体乏力4年,加重1 d于2019年2月21日入院。患者2015年10月曾因上述症状首次于暨南大学医学院附属广州市红十字会医院心内科住院,当时测得的最高血压为160/96 mm Hg(1 mm Hg = 0.133 kPa),肾脏增强CT和肾动脉CT血管成像(CTA) 均证实“右侧副肾动脉”(图1A、D)、低钾血症(2.8 mmol/L)和肾素-血管紧张素-醛固酮(RAAS)系统中多项激素水平的增高(表1),但因肾脏超声和CT增强扫描均未发现肾素瘤,拟诊“副肾动脉性高血压病”,仅予降压和补钾药物治疗,症状减轻后出院。出院后不规律的门诊血压监测在大致正常范围。2017年2月和8月先后因相同症状收入我科,复查的肾动脉CTA结果与2015年相似(图1B、E),肾血管造影进一步证实“右主肾动脉及副肾动脉灌注区域不同,面积接近,但总体灌注面积减小,左肾动脉及分支灌注正常”,肾穿刺病理活检示“高血压肾损害与缺血性肾病可能”,RAAS系统激素水平检测结果提示较2015年12月有增高趋势(表1),因仍未发现肾素瘤证据,仍诊断为“副肾动脉性高血压病”,给予缬沙坦联合螺内酯治疗,症状缓解且血压和血钾水平控制在正常范围后出院。截至本次住院前2 d,患者均能正常工作和生活,诊室血压波动在125 ~ 145/75 ~ 92 mm Hg,3 ~ 6个月定期抽血复查的血钾波动在3.5 mmol/L左右。本次发作仍无明显诱因,且主要临床症状与前3次一致。外祖母(约50岁) 和母亲(约40岁)均被证实“高血压病”,后者还同时确诊有“2型糖尿病”。近期未到过外地,月经史无特殊,已婚未育。
体格检查:体温36.6℃,脉搏101次/分,呼吸20次/分,血压152/123 mm Hg,BMI为25.2 kg/m2,发育正常,无满月脸和向心性肥胖,毛发、皮肤色泽正常。甲状腺不大。心界不大,心肺听诊无异常。腹部触诊无异常,全身动脉未闻及血管杂音,双下肢无水肿。
二、实验室及辅助检查
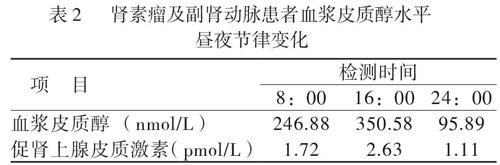
血钾2.90 mmol/L,血常规、尿常规、粪便常规、肝肾功能、甲状腺功能、血糖、血脂以及皮质醇节律正常(表2)。心电图提示“左心室高電压”。 24 h动态血压:全程收缩压和舒张压增高,昼夜节律减弱,变化曲线呈非杓型。心脏彩色多普勒超声(彩超)提示“左室壁轻度向心性增厚”,肾脏彩超提示“右肾动脉先天性改变,副肾动脉形成”。
4年间肾脏增强CT和肾动脉CTA扫描结果:患者2015年、2017年和2019年肾动脉CTA(图1 A、B、C),均可见右肾由主、副两条动脉同时供血,右副肾动脉起始口径接近于主肾动脉,但均未见明显狭窄及扩张,且前后变化不大;肾脏CT增强扫描(图1 D、E、F),与前两次明显不同的是, 2019年3月检查发现左肾门下缘肾内侧皮质可见一类圆形结节影,边界清楚,直径约1.3 cm,并呈现出不均匀的强化影。
三、诊疗经过
为进一步确诊,2019年3月22日在全身麻醉下行左肾肿物切除术。切除一块1.4 cm×1.0 cm×0.5 cm大小的灰白色组织送检病理。镜下所见:多角形、圆形、梭形细胞呈不规则条索状排列,胞浆嗜酸性,胞质过碘酸雪夫染色(±),间质毛细血管丰富,Vimentin(+),Actin(+),P53(-),CD10(-),CD34(+),LCA(-),EMA(-),CK(-),Ki-67(1%+),诊断为肾素瘤(见图2A、B)。
术后患者血压明显降至140/83 mm Hg,术后在未服用任何药物的情况下维持在120/85 mm Hg左右,术后测得的血浆RAAS激素水平在正常范围(表1)。
讨论
高血压病是影响我国成年人健康的前三位“杀手”之一,并有加速年轻化趋势。但在中国青年高血压病中,继发性比例接近1/3,明显高于总人群的5% ~ 10%,临床上对该人群继发性因素的确诊并非易事[1]。
本例患者临床上存在5个特点:①青年女性,有高血压病家族史;②数次住院均以高血压和低钾血症为主要临床表现;③首次的肾动脉CTA即检出右侧副肾动脉,但在4年间的多次复查中未见明显变化;④首诊和术前多次测得的RAAS激素水平明显升高,皮质醇水平正常,直到4年后的术前肾脏CT增强扫描才发现可疑肿物,经手术切除肿物的病理检查最终确诊为肾素瘤;⑤肿瘤切除后的“三高一低”症状消失。
目前已知,副肾动脉为肾动脉的常见解剖变异,多为胚胎期肾主动脉发出暂时性的侧支退化失败所致[2]。由于缺乏统一的诊断标准,国内外对其定义和分型仍有较大的争议:国内临床多将副肾动脉定义为不经肾门入肾的动脉,而国外更倾向于将从腹主动脉发出供应肾脏的多支动脉中直径最大者视为肾动脉,其余分支则统称为副肾动脉[3-4]。为数不多的小样本副肾动脉流行病学调查结果显示,东南亚人群发生率最低(4.0% ~ 18.4%),巴西人群最高(61.5%),而中国人群居中(23.5% ~ 54.3%),且以右侧和单支副肾动脉多见[5]。但迄今为止,副肾动脉对各国和各年龄段人群高血压的贡献值缺乏权威的统计数据。而在诊断方法上,国内外临床上目前均采用肾脏CTA、磁共振血管成像或肾动脉造影等手段。
长期以来,副肾动脉与高血压病之间的关系并不明确。目前的专家共识是,只有管径较粗且走行迂曲的副肾动脉才可能导致局部肾血流量减少和肾灌注压降低,进而激活RAAS系统并最终引发高血压病。由于副肾动脉性高血压病患者的降压药物治疗效果差,治疗方案目前首推去肾交感神经术(RDN)[5]。尽管本例患者在诊治初期即已发现其右侧副肾动脉与同侧肾动脉的直径相当,但在临床缺乏明确的肾素瘤影像学证据时,其顽固性高血压确实难以排除副肾动脉所致,而由于患者的因素,始终未执行RDN手术。值得注意的是,该患者早期即检测出高水平血管紧张素Ⅱ、肾素、醛固酮血症,提示了肾素瘤可能,但因缺乏相应的影像学证据,前期临床只能给予多联降压药物治疗,但总体疗效较差,患者术后的表现也进一步支持其“三高一低”症状确为肾素瘤所致。而仔细对比其前后3次的肾动脉CTA结果发现,其右侧的副肾动脉无论是管径还是迂曲度均无明显变化,由此我们认为,本例患者的副肾动脉仅为无临床意义的先天发育异常,之后是否会左右血压变化,仍有待于进一步的术后随访。
肾素瘤也称肾球旁细胞瘤,为一种临床罕见的良性肿瘤,因由Robertson等(1967年)和Kihara等(1968年)首先报道,也被称为Robertson-Kihara综合征[6]。我国首例报道于1981年,迄今为止仅报道100余例。余振球等[7]荟萃分析了2001至2016年国内110例经病理诊断的肾素瘤性高血压病患者后发现,女性发病率略高于男性(1.4∶1),多集中在20 ~ 40岁,仅有3例儿童或老年患者,且首发症状均为高血压。
众所周知,生理状态下肾球旁细胞主要通过合成、贮存、释放肾素参与RAAS系统对血压和水电解质的调控。但在肾素瘤状态下,由于瘤细胞分泌的大量肾素可直接导致高醛固酮血症、高血管紧张素血症、高肾素血症以及低钾血症。肾素瘤可按临床表现分为典型、非典型和静止型三种类型。本例患者所展示的临床表现正是最为常见的第一型,另外两型可仅表现为高血压(非典型)或血压和血钾均正常(静止型)[8]。对于本例患者的“三高一低”症状与实体肾素瘤之间长达4年的时间分离现象,我们认为与下列因素有关:①部分肾素瘤引发的激素水平变化可能先于实体瘤;②早期瘤体过小,难以被CT检出;③部分降压药物干扰了实验室检测结果的解读。为此,建议临床上对所有存在“三高一低”症状的可疑肾素瘤患者在定期监测RAAS系统激素水平的同时,每年复查至少一次肾脏增强CT或磁共振扫描。
参 考 文 献
[1] 宋晶京,刘小宁,蔡军, 马文君,宋雷,张慧敏,周宪粱,吴海英,娄莹,张雪,刁晓琳.青年高血压患者临床特征分析.中国全科医学杂志, 2019, 22(31): 3850-3856.
[2] Jamkar AA, Khan B, Joshi DS. Anatomical study of renal and accessory renal arteries. Saudi J Kidney Dis Transpl, 2017, 28(2): 292-297.
[3] 韩华,韩佳栩,项燕, 高正超,计胜峰,刘俭涛.副肾动脉的解剖学特征及其对肾移植的价值.局解手术学杂志,2018,27(9):678-683.
[4] Lauder L,Ewen S, Tzafriri AR, Edelman ER, Lüscher TF, Blankenstijn PJ, D?rr O, Schlaich M, Sharif F, Voskuil M, Zeller T, Ukena C, Scheller B, B?hm M, Mahfoud F, Renal artery anatomy in hypertensive patients study collaborators. Renal artery anatomy assessed by quantitative analysis of selective renal angiography in 1,000 patients with hypertension. EuroIntervention, 2018,14(1):121-128.
[5] 蔡東升,沈珈谊,韦铁民.副肾动脉与高血压相关性的临床研究进展.临床心血管病杂志, 2019,35(12):1148-1151.
[6] Wong L, Hsu THS, Perlroth MG, Hofmann LV, Haynes CM, Katznelson L. Reninoma: case report and literature review.J Hypertens, 2008, 26 (2) :368-373.
[7] 余振球,王锦纹,马琳琳.肾球旁细胞瘤110例诊断资料汇总分析和典型病例介绍.中华高血压杂志,2018,26(7):693-697.
[8] 董方,商建峰,贺晨宇, 方微,武迎,连国亮,梅少帅,陈东.肾素瘤1例并文献复习.临床与实验病理学杂志, 2018,34(7):787-789.
(收稿日期:2020-02-12)
(本文编辑:杨江瑜)
