mNGS在急性或亚急性脑炎或脑膜炎患者脑脊液中检出的DNA病毒特征及临床意义
2020-05-25甘周庆杨露王翼洁刘佳陈灼林江滢李敏彭福华
甘周庆?杨露?王翼洁?刘佳?陈灼林?江滢?李敏?彭福华
【摘要】目的 分析微生物宏基因組二代测序(mNGS)在急性或亚急性脑炎或脑膜炎患者脑脊液中检出的DNA病毒特征和临床意义。方法 对疑诊急性或亚急性脑炎或脑膜炎并接受脑脊液mNGS的病例进行回顾性分析,按照临床诊断分组并比较各组检出的DNA病毒种类、特异序列水平[每1 M序列中的比对序列数(RPM)]和传统病毒病原学检查结果。结果 160例疑诊急性或亚急性脑炎或脑膜炎的病例分别有30例(18.8%)、85例(53.1%)和45例(28.1%)的临床诊断为病毒性脑炎或脑膜炎(不能区分DNA病毒和RNA病毒)、其他感染性脑炎或脑膜炎(细菌、真菌或寄生虫)和非感染性脑炎或脑膜炎(免疫炎性、肿瘤等),这3组中分别有8例(26.7%)、30例(35.3%)和8例(17.8%)检出DNA病毒。病毒性脑炎或脑膜炎组mNGS检出的病毒均为疱疹病毒,以单纯疱疹病毒1型、水痘-带状疱疹病毒和巨细胞病毒最常见,其RPM有很高的,但大部分均很低,去除RPM≥100的数据后,其平均RPM与非感染性脑膜炎组和其他感染性脑膜炎或脑膜炎组比较差异无统计学意义(P > 0.05)。除了1例有传统病毒病原学阳性结果和1例有很高的RPM支持其致病性,其他均无传统病毒病原学证据支持其致病性;而另外2组可以检出多种DNA病毒,以EB病毒、细环病毒和巨细胞病毒最常见,尤其是其他感染性脑炎或脑膜炎组,它们的平均RPM很低,而且均无传统病毒病原学证据支持其致病性。结论 急性或亚急性脑炎或脑膜炎患者的脑脊液中疱疹病毒和细环病毒等DNA病毒较为常见,尤其是感染性疾病中,mNGS有助于其检出和诊断,但对于占多数的RPM较低的结果,是否有致病性及临床意义,仍需结合临床分析作进一步解读。
【关键词】DNA病毒;脑炎;脑膜炎;脑脊液;宏基因组二代测序;临床意义
Features and clinical significance of DNA viruses detected by metagenomic Next-generation Sequencing of cerebrospinal fluids in acute or subacute encephalitis or meningitis patients Gan Zhouqing, Yang Lu, Wang Yijie, Liu Jia, Chen Zhuolin, Jiang Ying, Li Min, Peng Fuhua. Department of Neurology, the Third Affiliated Hospital of Sun Yat-sen University, Guangzhou 510630, China
Corresponding author, Peng Fuhua, E-mail: pfh93@ 163. Com
【Abstract】Objective To analyse the features and clinical significance of DNA viruses detected by metagenomic Next-generation Sequencing (mNGS) of cerebrospinal fluids (CSF) in acute or subacute encephalitis or meningitis patients. Methods A retrospective analysis is performed on the cases of acute or subacute encephalitis or meningitis conducted mNGS (based on Illumina MiniSeq system, with reads per million mapped readers (RPM) ≥ 1 as positive for DNA viruses) of CSF, and the viral types and their RPM levels were compared among groups classified according to clinical diagnosis, a composite reference standard. Results Among 160 cases of suspected encephalitis or meningitis, 30 cases (18.8%), 85 cases (53.1%) and 45 cases (28.1%) were classified into viral encephalitis or meningitis (VEM) group, non-viral infectious encephalitis or meningitis (NVIEM) group and non-infectious encephalitis or meningitis (NIEM) group respectively, and DNA viruses were detected in 8 cases (26.7%), 30 cases (35.3%) and 8 cases (17.8%) of the 3 groups respectively. The DNA viruses in VEM group are all herpesviruses, with human alpha-herpesvirus 1, human alpha-herpesvirus 3 and cytomegalovirus being the most common, and most of them with low RPM, When excluding data with RPM ≥ 100 of this group, there are no significant statical difference among 3 group (P > 0.05). Viruses in this group all had no evidence of traditional viral etiology to support their pathogenicity, with low RPM levels as well, except for one case with positive results of traditional viral etiology and one case with really high RPM level. In contrast, Estein-Barr virus, Torque teno viruses and cytomegalovirus are most frequently seen in the other 2 groups, especially in NVIEM group, with lower RPM levels and without evidence of traditional viral etiology to support their pathogenicity for all cases. Conclusions DNA viruses like herpesviruses and Torque teno viruses can be commonly seen in CSF of acute or subacute encephalitis or meningitis patients, especially in infectious diseases, mNGS helps with DNA viral detection in CSF, but those results with low RPM levels should be explained under clinical settings.
【Key words】DNA viruses;Encephalitis;Meningitis;Cerebrospinal fluids;
Metagenomic Next-generation Sequencing;Clinical significance
病毒感染是最常见的中枢神经系统(CNS)感染类型之一,目前,仍有超过一半的CNS感染无法明确病因[1]。脑脊液微生物宏基因组二代测序(mNGS)是近年发展起来的基于基因组学的病原学检测技术,基本原理是通过对新鲜样本(脑脊液等)进行高通量测序获得其所含的微生物的核酸信息,然后与已知病原体基因组数据库进行比对和分析来确定样本所含的病原体[2-3]。目前已有一些病例报告或小样本研究报道其有助于脑脊液中疱疹病毒(HSV)、肠道病毒和一些虫媒病毒等病毒的检出,但并未系统讨论mNGS检出的这些DNA病毒的临床意义,或评估其真实性[4-8]。因此,本课题组对1年内疑诊急性或亚急性脑炎或脑膜炎并进行脑脊液mNGS(只进行DNA提取)的病例进行回顾性分析,按照临床诊断分组,比较各组检出的DNA病毒种类和特异序列水平,以及探讨其临床意义。
对象与方法
一、研究对象
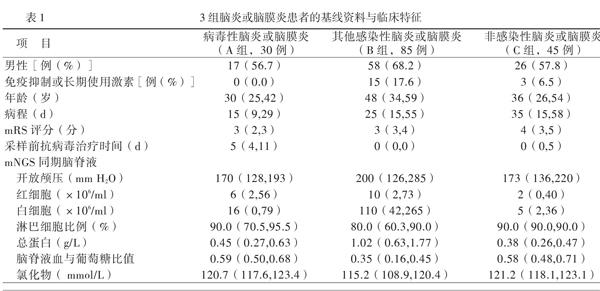
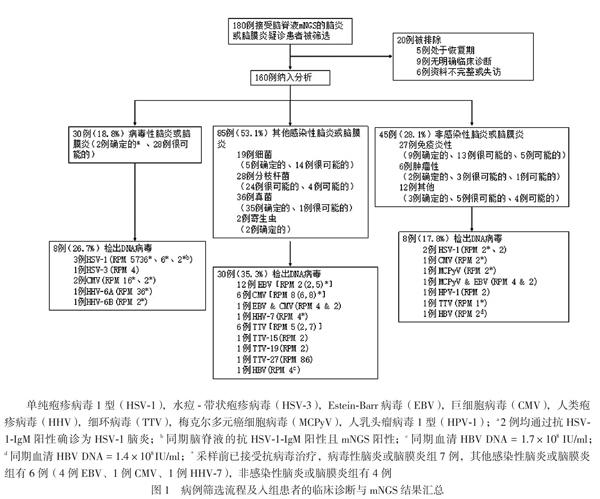
回顾性收集于2017年10月1日至2018年12月30日在我院住院治疗的患者的临床资料,按以下标准进行筛选,纳入标准:①疑诊急性或亚急性(病程< 6个月)脑炎或脑膜炎并成功接受脑脊液mNGS;②均按诊疗常规完成诊治,并接受1 ~ 6个月的随访。排除标准:①资料不完整或失访;②确诊RNA病毒性脑炎或脑膜炎;③无明确临床诊断;④处于治疗后恢复期。汇总入组患者的基线资料,将这些患者分为病毒性脑炎或脑膜炎、其他感染性脑炎或脑膜炎(细菌、真菌或寄生虫)和非感染性脑炎或脑膜炎(免疫炎性、肿瘤等)3组。
二、mNGS实验方法
取200 μl 脑脊液样本于室温下以5000转/分离
心10 min,使用天根DNA提取试剂盒(TIANGEN DNA Mini kit DP316)从脑脊液上清中提取DNA并纯化,同时每批测试设立一个无菌水的阴性对照(NTC),然后通过Qubit和琼脂糖凝胶电泳检测DNA浓度和质量,接着参照Illumina公司的文库构建试剂盒(QIAseqTM Ultralow Input Library Kit)操作手册进行DNA文库构建。将带有不同索引标签的合格DNA文库汇集在一起,进行扩增和富集,然后在Illumina测序平台(Illumina MiniSeq)进行测序。
三、生物信息学分析和阳性标准
测序生成的原始数据经过接头引物、中低质量序列和短序列(长度< 50 bp)的过滤后得到高质量的数据,然后使用Burrows-Wheeler比对软件与人类参考基因组(hg19)比对来过滤掉人源序列[9]。接著把剩余的数据与自建的微生物基因组数据库(从NCBI网站ftp://ftp.ncbi.nlm.nih.gov/genomes/下载,包含了与人类疾病相关的11 910种细菌、7103种病毒、1046种真菌和305种寄生虫的基因组信息)进行比对,以得到样本的微生物组成及相应的种或属(如果未匹配到具体物种)水平上的测序深度、覆盖度和特异序列数,特异序列数标准化为每1 M序列中的比对序列数(RPM),并计算RPM比率(RPM-r),定义为RPMsample/RPMNTC(NTC未检出时,RPMNTC = 0,RPM-r = RPMsample)。阳性标准:对于DNA病毒,RPMsample≥1,且RPM-r > 5或RPMNTC = 0。测序结果通常在2 ~ 5 d内获得,包括检出微生物(原核生物、真核生物和DNA病毒)及其RPMsample。
四、临床诊断的判断
综合患者的临床表现、实验室及辅助检查结果、治疗反应和转归对病例的临床诊断进行确认,在随访结束后由2名主治医师级别以上的医师参考相应指南的诊断标准独立进行诊断,对意见不统一的病例进行讨论后确定,其中病毒性脑炎或脑膜炎诊断标准参考既往研究[10]。对临床诊断的可靠性划分为4个水平:①确定的,有除mNGS外的病原学、血清学或病理等公认的确诊证据;②很可能的,临床表现符合相应的诊断标准,特异性治疗有效,并排除一些相似的疾病,但无确诊依据;③可能的,部分临床表现符合相应的诊断标准,特异性治疗有效或无效,无确诊依据;④无法判断(这些病例被排除)。
五、统计学处理
使用SPSS 25.0进行统计分析。比较3组的临床特征、检出的DNA病毒种类及其RPM水平,其中分类变量资料使用例数(百分比)描述,组间比较采用χ2检验,连续变量使用中位数(下四分位数,上四分位数)描述,多组间比较使用Kruskal-Wallis检验,两两比较采用Mann-Whitney U检验,α = 0.05(双侧),两两比较使用Bonferroni法校正检验水平,α= 0.0167(双侧)。
结果
一、3组脑炎或脑膜炎患者的临床资料
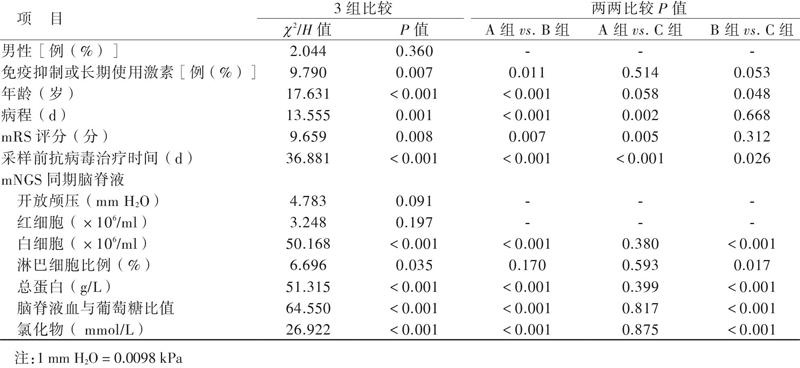
共有180例病例符合入选标准,共纳入160例,分别有30例、85例和45例的临床诊断为病毒性脑炎或脑膜炎、其他感染性脑炎或脑膜炎和非感染性脑炎或脑膜炎,见图1。除了性别和mNGS同期脑脊液的红细胞水平,其他特征在3组间比较差异均有统计学意义(P均< 0.05),病毒性脑炎或脑膜炎患者的年龄较小,很少使用免疫抑制剂或长期服用糖皮质激素(激素),病程短,改良Rankin量表(mRS)评分较低,但采样前较多已经接受阿昔洛韦或利巴韦林抗病毒治疗;各组mNGS同期脑脊液的特征亦符合各自常见的脑脊液特征,但病毒性脑炎或脑膜炎和非感染性脑炎或脑膜炎之间比较差异无统计学意义(P > 0.0167),提示临床上两者间的鉴别尤为重要[11]。
二、患者临床诊断与mNGS结果汇总
160例入组病例分别有30例(18.8%)、85例(53.1%)和45例(28.1%)的临床诊断为病毒性脑炎或脑膜炎[2例确诊为单纯疱疹病毒1型(HSV-1)性脑炎(图1a)]、其他感染性脑炎或脑膜炎(42例有传统病原学证据确诊)和非感染性脑炎或脑膜炎(14例确诊),无病毒与其他微生物的混合感染。这3组病例中分别有8例(26.7%)、30例(35.3%)和8例(17.8%)检出DNA病毒。病毒性脑炎或脑膜炎组检出的DNA病毒均为HSV,以HSV-1、HSV-3和巨细胞病毒(CMV)最常见,但仅1例的传统病毒病原学检查阳性(图1b),1例的RPM很高,考虑有致病性,其他均无传统病毒病原学证据支持其致病性。其他感染性脑炎或脑膜炎组检出的DNA病毒最常见的是EB病毒(EBV)、细环病毒(TTV)和CMV[三者共占93.3%(28/30)];这些病例均确诊或临床诊断为较明确的其他感染性脑炎或脑膜炎(细菌、真菌和寄生虫),而且仅1例HBV的同期血清病毒DNA阳性(图1c),支持合并慢性乙型肝炎活动期的诊断而非HBV性脑炎,均无传统病毒病原学证据支持其致病性,因此考虑为非致病性(亚临床感染?不排除污染可能)。非感染性脑炎或脑膜炎组则检出各种DNA病毒,除了1例HBV的同期血清病毒DNA阳性(图1d),均无传统病毒病原学证据支持其致病性,考虑非致病性(亚临床感染?不排除污染可能)。
三、检出病毒的RPM
病毒性脑炎或脑膜炎组检出的病毒RPM有很高的也有较低的;而其他感染性脑炎或脑膜炎组检出的病毒的RPM均较低;非感染性脑炎或脑膜炎组检出的病毒的RPM则很低(图2)。去除病毒性脑炎或脑膜炎组RPM ≥ 100的数据后,3組检出的病毒的RPM比较差异无统计学意义(P > 0.05,图2)。
讨论
脑脊液的mNGS目前已经作为慢性或复发的脑炎或脑膜炎的一线诊断试验和急性脑炎或脑膜炎的二线诊断试验被广泛应用[12]。本课题组对我科1年内疑诊急性或亚急性脑炎或脑膜炎并接受脑脊液mNGS的病例进行回顾性分析,综合分析患者的临床诊断、传统病毒病原学检查结果、RPM来讨论其检出的DNA病毒的特征以及临床意义,初步评估其对DNA病毒性脑炎或脑膜炎的诊断价值。
mNGS相对于传统病毒病原学检查的一个显著优势是一次试验可以同时检测上千种病毒,甚至不需要依赖临床预判,即检测范围广,尤其是在脑脊液获取困难、资源受限的情况下[2-3, 13]。本研究的结果显示mNGS检出的与临床诊断一致的,考虑有致病性的DNA病毒主要为各型的HSV,以HSV-1、HSV-3和CMV最常见,这与其他研究类似[4-8]。未发现其他类型的致病性病毒可能与样本量过小、流行病学或病例选择(较多病例接受抗病毒治疗,平均病程也偏长)有关。由于未进行RNA提取,本研究中未检测RNA病毒,尽管理论上也是可行的[7]。
本研究中最常见的考虑非致病性的DNA病毒是EBV、TTV、CMV、梅克尔多元癌细胞病毒(MCPyV)和HBV,并且通常在其他感染性脑炎或脑膜炎组检出,其平均RPM水平介于病毒性脑炎或脑膜炎组和非感染性脑炎或脑膜炎组之间。因此,带来的疑问是,这些在其他感染性脑炎或脑膜炎组检出的病毒是否是混合感染,我们推测它们可能为潜伏感染、隐性感染或携带状态等亚临床感染,当然也不排除假阳性(污染)。首先,它们也是其他研究中常见的背景微生物,尽管大部分病例采样前未接受任何抗病毒治疗,以及有较长的病程,它们的平均RPM仍很低,约50%的病例未达其他研究中较为公认的RPM≥3的阳性标准[6,8]。其次,因为CNS感染时血脑屏障被破坏或通透性增加,这些病毒核酸也可能是来源于血液,或脑脊液中的白细胞,如在检出HBV的患者的血清亦检测到很高水平的HBV DNA,这种情况更倾向于考虑合并慢性乙型肝炎(活动期),因为HBV不在神经细胞内复制。本研究中检出的各种非致病性的DNA病毒均可在健康人的血液中通过mNGS检测到,尤其是TTV、EBV和CMV[14]。超过90%的人群有EBV或CMV的淋巴细胞的潜伏感染,败血症等重症患者的EBV、CMV、HSV-1和HHV-6再激活率分别达48%、18%、26%和24%[15]。既往研究也显示,在多种非病毒性CNS感染患者甚至非感染性疾病患者的脑脊液中通过PCR发现低水平的DNA或RNA病毒[16-17]。再者,除了HBV,这些mNGS检测到的DNA病毒未对诊治流程产生影响,也因此导致多数病例未进行相应的传统病毒病原学检查。急性或亚急性脑炎或脑膜炎患者的脑脊液中HSV和TTV等DNA病毒较为常见,尤其是感染性疾病中,HBV的例子说明我们在临床工作中应重视对这些RPM较低的结果的进一步解读来明确其临床意义。
RPM反映检测到的病毒的序列数或相对丰度(半定量),既往研究已显示其不一定与病毒负荷成比例,也不一定反映疾病严重性[7]。我们的研究显示,mNGS检出的DNA病毒的RPM越高,其诊断意义可能越高,特别是RPM≥100时,几乎排除了非致病性,而RPM较低(RPM < 100)时可能是非致病性的,其临床意义需结合临床判断。此外,由于大部分病例未进行严格的同期传统病毒病原学检查,假阳性的情况不能评估,即使是病毒性脑炎或脑膜炎组检出的较低RPM的病毒,也可能是非致病性的。mNGS的阳性界限和真实性仍有待明确,本研究的结果有助于指导进一步的对比研究。
总之,mNGS检测范围广和无需临床预判的优点使得其检出率可能优于传统方法,有助于脑脊液中DNA病毒的检出和诊断,但对于占多数的RPM较低的结果,是否有致病性和临床意义,仍需结合临床分析和进一步解读。当然,本研究为回顾性分析,存在病例选择偏倚,未与传统方法比较等不足,仍需更多研究来明确mNGS检测DNA病毒的阳性界限和评价真实性,以及改进方法以检测RNA病毒。
參 考 文 献
[1] Khatib U, van de Beek D, Lees JA, Brouwer MC. Adults with suspected central nervous system infection: a prospective study of diagnostic accuracy. J Infection, 2017, 74(1): 1-9.
[2] Wilson MR, Naccache SN, Samayoa E, Biagtan M, Bashir H, Yu G, Salamat SM, Somasekar S, Federman S, Miller S, Sokolic R, Garabedian E, Candotti F, Buckley RH, Reed KD, Meyer TL, Seroogy CM, Galloway R, Henderson SL, Gern JE, DeRisi JL, Chiu CY. Actionable diagnosis of neuroleptospirosis by next-generation sequencing. New Engl J Med, 2014, 370(25): 2408-2417.
[3] Miller S, Naccache SN, Samayoa E, Messacar K, Arevalo S, Federman S, Stryke D, Pham E, Fung B, Bolosky WJ, Ingebrigtsen D, Lorizio W, Paff SM, Leake JA, Pesano R, DeBiasi R, Dominguez S, Chiu CY. Laboratory validation of a clinical metagenomic sequencing assay for pathogen detection in cerebrospinal fluid. Genome Res, 2019, 29(5): 831-842.
[4] Zanella M, Lenggenhager L, Schrenzel J, Cordey S, Kaiser L. High-throughput sequencing for the aetiologic identification of viral encephalitis, meningoencephalitis, and meningitis. A narrative review and clinical appraisal. Clin microbiol infect, 2019, 25(4): 422-430.
[5] Zhang J, Zheng P, Sun H, Dong J, Li S, Fan S, Ren H, Wu H, Guan H, Chen Q. Next-generation sequencing combined with routine methods to detect the pathogens of encephalitis/meningitis from a Chinese tertiary pediatric neurology center. J Infection, 2019, 78(5): 409-421.
[6] Wilson MR, Sample HA, Zorn KC, Arevalo S, Yu G, Neuhaus J, Federman S, Stryke D, Briggs B, Langelier C, Berger A, Douglas V, Josephson SA, Chow FC, Fulton BD, DeRisi JL, Gelfand JM, Naccache SN, Bender J, Dien Bard J, Murkey J, Carlson M, Vespa PM, Vijayan T, Allyn PR, Campeau S, Humphries RM, Klausner JD, Ganzon CD, Memar F, Ocampo NA, Zimmermann LL, Cohen SH, Polage CR, DeBiasi RL, Haller B, Dallas R, Maron G, Hayden R, Messacar K, Dominguez SR, Miller S, Chiu CY. Clinical metagenomic sequencing for diagnosis of meningitis and encephalitis. New Engl J Med, 2019, 380(24): 2327-2340.
[7] Edridge AWD, Deijs M, van Zeggeren IE, Kinsella CM, Jebbink MF, Bakker M, van de Beek D, Brouwer MC, van der Hoek L. Viral metagenomics on cerebrospinal fluid. Genes (Basel), 2019, 10(5): e332.
[8] Kufner V, Plate A, Schmutz S, Braun DL, Gunthard HF, Capaul R, Zbinden A, Mueller NJ, Trkola A, Huber M. Two inical metagenomic sequencing for diagnosis of meningitis and encases. Genes (Basel), 2019, 10(9): e661.
[9] Li H, Durbin R. Fast and accurate short read alignment with Burrows-Wheeler transform. Bioinformatics, 2009, 25(14): 1754-1760.
[10] Ai J, Xie Z, Liu G, Chen Z, Yang Y, Li Y, Chen J, Zheng G, Shen K. Etiology and prognosis of acute viral encephalitis and meningitis in Chinese children: a multicentre prospective study. Bmc Infect Dis, 2017, 17(1): 494.
[11] van Swieten JC, Koudstaal PJ, Visser MC, Schouten HJ, van Gijn J. Interobserver agreement for the assessment of handicap in stroke patients. Stroke, 1988, 19(5): 604-607.
[12] Brown JR, Bharucha T, Breuer J. Encephalitis diagnosis using metagenomics: application of next generation sequencing for undiagnosed cases. J Infection, 2018, 76(3): 225-240.
[13] Moustafa A, Xie C, Kirkness E, Biggs W, Wong E, Turpaz Y, Bloom K, Delwart E, Nelson KE, Venter JC, Telenti A. The blood DNA virome in 8,000 humans. Plos Pathog, 2017, 13(3): e1006292.
[14] 丁文,黄杏芬,薛庆欢,吴小佳,曾广旦. 近三年超广谱β-内酰胺酶细菌检测及耐药性变迁分析. 中山大学学报(医学科学版), 2008,29(35):155-158.
[15] Ong DSY, Bonten MJM, Spitoni C, Verduyn Lunel FM, Frencken JF, Horn J, Schultz MJ, van der Poll T, Klein Klouwenberg PMC, Cremer OL. Epidemiology of multiple herpes viremia in previously immunocompetent patients with septic shock. Clin infect dis, 2017, 64(9): 1204-1210.
[16] Weinberg A, Bloch KC, Li S, Tang Y, Palmer M, Tyler KL. Dual infections of the central nervous system with Epstein-Barr virus. J infect dis, 2005, 191(2):234-237.
[17] Van Koningsveld R, Schmitz PIM, Ang CW, Groen J, Osterhaus ADME, Van der Meche FGA, Van Doorn PA. Infections and course of disease in mild forms of Guillain-Barre syndrome. Neurology, 2002, 58(4):610-614.
(收稿日期:2019-12-15)
(本文編辑:洪悦民)
