血小板及平均血小板体积与支气管肺发育不良的相关性分析
2020-05-25蔡瑞瑞王子鸣徐齐齐尚利宏
蔡瑞瑞,王子鸣,徐齐齐,尚利宏 *
(1.郑州大学第三附属医院新生儿科,河南 郑州;2.重庆医科大学儿科学院,重庆)
0 引言
支气管肺发育不良(bronchopulmonary dysplasia, BPD)是早产儿尤其是极低、超低出生体重儿最常见的并发症,临床尚缺乏有效的治疗手段。研究报道,血小板在凝血、血栓形成、炎症和保护血管内皮细胞完整性等病理生理过程中起重要作用[1-3],平均血小板体积(mean platelet volume,MPV)与过敏性紫癜[4]、炎症性肠病[5]等炎症性疾病的发生有一定的相关性。本文旨在通过探究早产儿平均血小板体积与BPD 的关系,为BPD 的临床防治提供新的思路。
1 资料与方法
1.1 研究对象
选取2017 年5 月1 日至2018 年4 月30 日在郑州大学第三附属医院收住的胎龄≤32 周,出生体重≤1500g 的256 例早产儿为研究对象,符合 (1)胎龄≤32 周且出生后存活≥28d;(2)病例资料完整,诊断无争议。本研究获得患儿监护人同意并签署知情同意书,同时通过医院医学伦理委员会批准。排除标准:(1)先天性疾病(包括复杂先天性心脏病);(2)遗传代谢性疾病及染色体病。
1.2 诊断标准
按照美国国家儿童健康与人类发育研究机构(NICHD)制定的BPD 诊断标准进行诊断[6]。任何氧依赖(>21%)超过28d 的新生儿诊断为BPD。
1.3 资料搜集
所收集资料包括:(1)一般资料及临床特征;(2)生后48 小时内PLT 及MPV 数值。
1.4 满足正态分布的计量资料
2 结果
2.1 临床特征比较
纳入符合条件的患儿256 例,男133 例,女123 例,其中BPD组66 例,非BPD 组190 例,发病率25.8%。两组性别比较差异无统计学意义(P>0.05)。BPD 组胎龄(29.2±1.5)周、出生体重(1168.0±232.1)g,非BPD 组胎龄(30.0±1.2)周、出生体重(1259.1±175.8)g,BPD 组平均胎龄及平均出生体重均小于非BPD 组,差异有统计学意义(P<0.05),两组生后1 分钟、5 分钟Apgar 评分比较差异均有统计学意义(P<0.05)。两组机械通气时间、CPAP 时间、总氧疗时间、住院时间及生后14 天内抗生素使用天数差异均有统计学意义(P<0.05),见表1。
2.2 BPD 影响因素的Logistic 回归分析结果
将两组间单因素分析差异有统计学意义的因素作为自变量,以BPD 发生为因变量,进行多因素logistic 回归分析,结果显示:出生体重、总氧疗时间及生后14 天内抗生素使用天数为BPD 的独立危险因素(P<0.05),见表2。
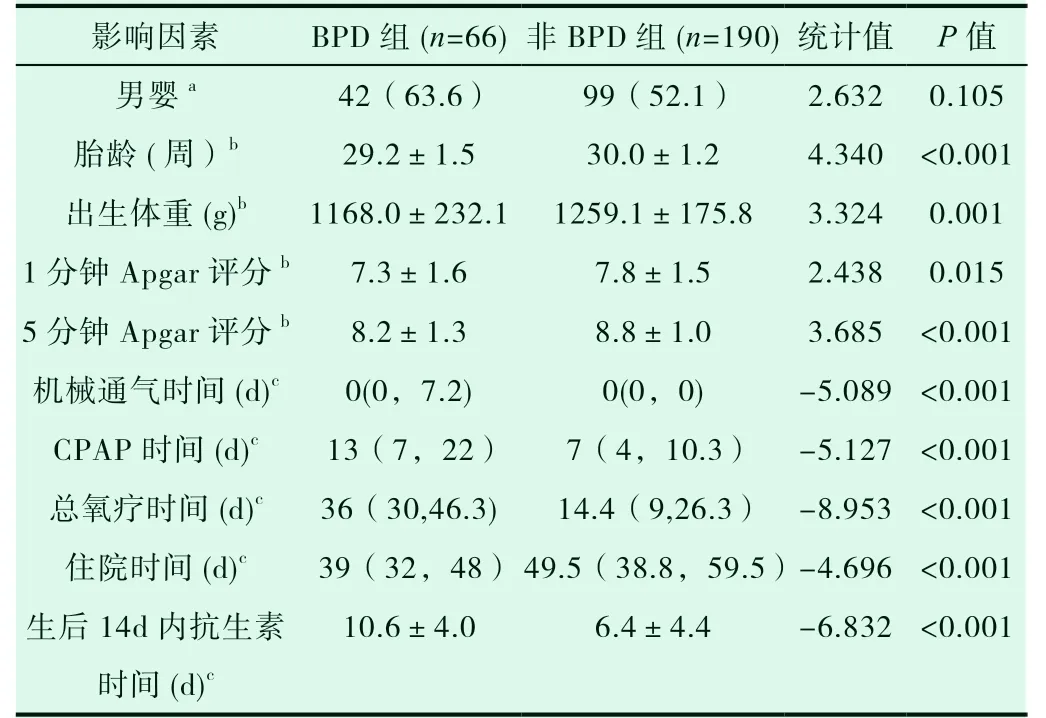
表1 两组患儿临床特征对比分析
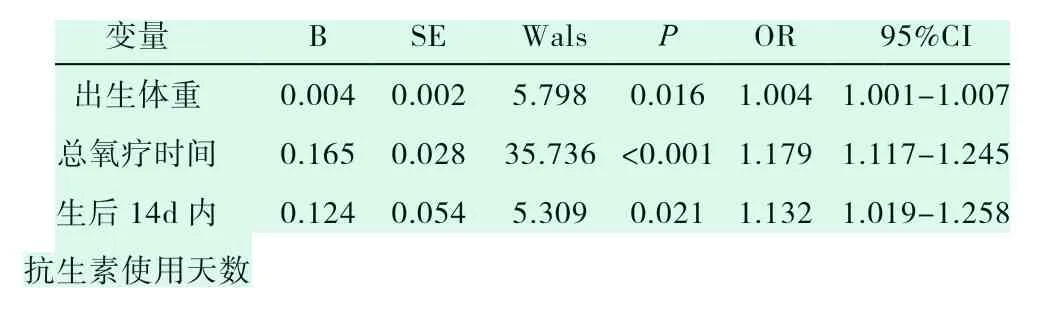
表2 BPD 影响因素的多因素 logistic 回归分析
2.3 生后48 小时内PLT 及平均MPV 比较
BPD 组生后48 小时内PLT 计数较非BPD 组明显降低,差异有统计学意义(P<0.05),BPD 组平均MPV 及MPV>9fl 比例较非BPD 组明显增高,差异均有统计学意义(P<0.05),见表3。
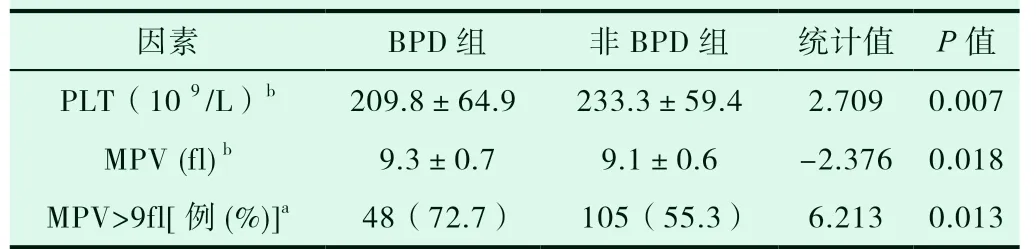
表3 两组PLT 及MPV 平均值比较
3 讨论
支气管肺发育不良是早产儿最严重的呼吸系统疾病,已成为影响早产儿生存质量的重要原因,尤其是重度BPD 患儿易遗留肺功能异常、神经系统发育障碍等问题,严重影响其远期预后[7-8]。BPD 的发病机制仍不明确,目前认为该病是在基因易感性的作用下,宫内与生后多种病因引起的炎症级联反应,损伤早产儿未发育成熟的肺部,导致肺泡化及肺微血管发育受阻、肺组织异常修复[9-10]。
本研究显示,BPD 组患儿胎龄、出生体重及生后1 分钟、5 分钟Apgar 评分均小于非BPD 组,而BPD 组机械通气时间、持续正压通气(CPAP)时间、总氧疗时间、住院时间及生后14 天内抗生素使用天数较非BPD 组明显增加。多因素logistic 回归分析显示出生体重、总氧疗时间、生后14 天内应用抗生素天数是BPD 发病的独立危险因素,表明BPD 是多种因素综合作用的结果,我们只有通过加强临床工作的精细化管理,注重细节,预防早产、减少窒息、优化氧疗方案、合理使用抗生素,这样才有可能降低BPD 的发生率。
肺微血管发育受阻、肺组织异常修复[11-12]是BPD 的主要病理特征,而血小板在血管发育过程中发挥重要作用。血小板通过分泌粘附蛋白、生长因子和促凝血因子等,促进血小板聚集、参与受损血管的修复[13],促血管生成和抗血管生成因子可通过阻止血管生成部位和炎症部位的出血维持血管及炎症部位微血管的完整性[14]。另一方面,血小板及其活化产物还可通过促进白细胞、中性粒细胞等炎症细胞的聚集浸润及其与内皮细胞的粘附,参与机体的炎症反应[15]。本研究发现BPD 患儿生后48 小时内血小板计数较非BPD 组显著降低,提示早产儿生后早期血小板计数减少对BPD 的发生有一定的提示意义。
平均血小板体积(MPV)是判断血小板活化、反映血小板功能的指标之一,体积较大的血小板具有较强的聚集能力,同时其含有丰富的酶与颗粒,可促进血栓形成及炎性疾病发生[16-17]。研究发现MPV 较高的早产儿易产生高水平的活化促凝血因子和较多的纤维蛋白,从而导致较多肺泡纤维蛋白沉积和透明膜形成[18]。本研究结果显示,BPD 患儿平均血小板体积及MPV>9fl 比例较非BPD 患儿明显增高,表明大体积血小板可能通过参与炎症反应促进BPD 的发生,另一方面可能通过抑制肺表面活性物质合成增加RDS 的严重程度,从而提高BPD 的风险。因此,MPV 水平可能对预测BPD 的发生具有一定参考价值。
综上所述,我们要通过临床工作的精细化管理,预防早产、减少窒息、优化氧疗方案、合理使用抗生素降低BPD 的发生率。血小板可能与肺微血管发育受阻、促进炎症、抑制肺表面活性物质合成参与BPD 的发生发展,生后早期血小板计数及平均血小板体积可为早期预测BPD 的发生提供一定的临床参考价值。血小板计数及平均血小板体积与不同程度BPD 的关联还需扩大样本量进行随机对照研究证实。
