以大型单中心医院登记为基础的1.37万例结直肠癌手术患者生存报告
2020-05-19周昌明郭天安王泽洲李心翔蔡国响蔡三军
周昌明 ,郭天安,莫 淼,袁 晶,沈 洁,王泽洲,黄 丹,朱 骥,李心翔,蔡国响,徐 烨,蔡三军,郑 莹
1.复旦大学附属肿瘤医院肿瘤预防部,复旦大学上海医学院肿瘤学系,上海 200032;
2.复旦大学附属肿瘤医院大肠外科,复旦大学上海医学院肿瘤学系,上海 200032;
3.复旦大学附属肿瘤医院病理科,复旦大学上海医学院肿瘤学系,上海 200032;
4.复旦大学附属肿瘤医院放射治疗科,复旦大学上海医学院肿瘤学系,上海 200032
结直肠癌是全球第三常见的恶性肿瘤,2018年全球新发结直肠癌达185万例。全球结直肠癌死亡88万例,位列所有恶性肿瘤中的第二位[1]。从全球结直肠癌发病和死亡变化趋势来看,在部分发展中国家以及转型中国家,如中国,过去10年中结直肠癌的发病率和死亡率都在上升[2]。
恶性肿瘤患者的生存资料,是用于评估恶性肿瘤预防控制、诊断治疗和康复水平的重要依据之一。相比其他恶性肿瘤,结直肠癌患者预后相对较好,且随着全球在结直肠癌筛查和治疗方法方面取得的进步,其生存率近年来稳步提高[3]。
肿瘤登记是系统收集恶性肿瘤患者发病和生存结局的基础。复旦大学附属肿瘤医院是一所集医疗、教学、科研、预防为一体的三级甲等肿瘤专科医院,是中国以人群为基础的肿瘤登记制度的起源地[4]。复旦大学附属肿瘤医院于2005年成立结直肠癌多学科团队,通过多学科诊疗的方式为结直肠癌患者提供全周期的医疗服务,2019年医院全年结直肠癌手术量近3 000例。自2009年起,医院对所有住院治疗的恶性肿瘤患者进行登记和生存随访管理,收集其复发转移情况和生存结局资料[5]。
本研究以医院肿瘤登记为基础,对过去10年中治疗的1.37万例结直肠癌手术患者的5年观察生存率进行分析,描述不同特征结直肠癌的生存率情况,为了解中国结直肠癌患者长期生存状况提供来自真实世界的依据,也从侧面反映中国经济发达地区的结直肠癌诊治水平。
1 资料和方法
1.1 研究对象
本研究纳入标准包括:①首次治疗日期在2008年1月1日—2017年12月31日的结直肠癌手术患者。其中新辅助治疗患者首次治疗时间为新辅助治疗开始时间,未行新辅助治疗的患者以复旦大学附属肿瘤医院首次结直肠癌手术时间为首次治疗时间。② 原发肿瘤部位在结直肠,即ICD-10编码为C18-C20的患者。③病理学类型为腺癌、黏液腺癌或印戒细胞癌的患者。
排除标准包括:①未在复旦大学附属肿瘤医院行手术治疗的结直肠癌患者;② 行局切后未行根治术的患者;③原发灶不在结直肠的恶性肿瘤患者(如卵巢、宫颈、子宫、空肠、回肠、十二指肠或原发不明恶性肿瘤侵犯结直肠癌等);④ 腺瘤伴低级别或高级别上皮内瘤变(未癌变)、炎性息肉等;⑤ 病理学类型为恶性黑素瘤、间质瘤、淋巴瘤、神经内分泌癌、鳞癌等非腺癌系恶性肿瘤者。
1.2 随访计划
患者出院满1年后进行首次生存随访,5年内随访周期为每年1次,5年后随访周期为每2年1次,直至死亡发生时终止随访。
完全随访是指患者随访时长和最近一次随访记录符合随访计划,具体包括以下4种情况:①随访到死亡;② 随访满10年仍存活;③随访时长在5~10年之间且近2年内有过随访记录;④ 随访时长不满5年且在近1年内有过随访记录。
1.3 资料收集
患者结局资料通过3种方式收集,包括病史查阅、电话随访和死因数据链接。病史查阅是从患者出院1年后开始,按随访计划规定的周期,通过查阅门诊及住院病历信息了解患者是否有局部复发、远处转移、第二原发恶性肿瘤等事件,末次就诊时间记为末次随访时间;电话随访是当在随访计划规定周期内患者没有任何来院复诊记录时,由专职随访人员根据病历记录的联系方式联系患者或家属,通过电话问询了解其生存情况;死因数据链接是指通过与相关省级疾病预防控制中心肿瘤登记系统或死因登记系统进行数据链接和匹配,以获得患者死亡结局资料,包括死亡日期和原因。
本研究纳入分析的变量包含以下内容:①患者基本信息,例如性别、年龄、是否在复旦大学附属肿瘤医院初治、首次治疗时间;② 随访信息,包括是否发生复发/转移、复发/转移时间、转移部位,是否发生第二原发恶性肿瘤及相应时间,是否死亡、死亡时间和原因,以及末次随访时间。随访信息收集截至2019年11月30日。
1.4 分类和统计方法
病理学分期依据美国癌症联合会(American Joint Committee on Cancer,AJCC)第8版进行[6]。直肠包括直肠、肛门;左半结肠包括乙状结肠、降结肠、横结肠脾曲、直乙交界肿瘤、左半结肠切除术切除的横结肠;右半结肠包括阑尾、回盲部、升结肠、结肠肝曲以及无法归左半结肠的横结肠。腺癌伴黏液腺癌、印戒细胞癌分别归于为黏液腺癌或印戒细胞癌;高级别上皮内瘤变癌变归为腺癌;中-低分化归为低分化、高-中分化归为中分化。环形切缘阳性包括环切缘注明阳性或是边界≤1 mm的标本。腹腔镜中转开腹手术归为开腹手术。
统计指标均采用观察生存率,包括总生存率(overall survival,OS)和无病生存率(disease-free survival,DFS)。总生存时间定义为从患者在复旦大学附属肿瘤医院首次治疗时间至终点事件全死因死亡的时间,截止统计时尚未发生终点事件及未知终点事件的患者,在末次随访时间点按删失处理。无病生存时间定义为从患者在复旦大学附属肿瘤医院首次治疗时间至初次发生包括结直肠癌局部复发、远处转移、第二原发恶性肿瘤以及全死因死亡在内的任一事件的时间,截止统计时尚未发生以上任一终点事件及未知终点事件的患者,在末次随访时间点按删失处理。
采用Kaplan-Meier法估计1、3和5年观察生存率点估计及95% CI,并根据患者年龄组、性别、治疗时期、肿瘤分期以及病理学特征、治疗方式各亚组,分别描述不同特征患者的OS和DFS。
1.5 数据质量
截至2019年11月30日,所有患者随访期间发生死亡3 144例,占22.91%;其中13 515例患者接受过至少1次随访,随访覆盖比例达到98.50%;其中11 202例患者末次随访时间符合完全随访要求,完全随访比例达到81.64%,所有患者中位随访时长为54.03个月,接近5年,适合用于估计5年内的患者OS。
2 结果
在所有13 721例住院接受手术治疗的结直肠癌患者中,直肠癌患者人数占54.38%。T分期中有411例为Tis,占3.00%,T1和T2期患者分别占4.55%和16.62%。有53.79%的患者未见淋巴结转移,13.48%的患者有明确的远处转移或复发。病理学pTNM分期当中,0~Ⅰ和Ⅱ期的患者分别占17.15%和27.85%。37.66%的患者为Ⅲ期;组织学类型中以腺癌为主,约占87.97%;中分化的比例占65.49%。分别有24.14%和22.17%的患者经病理学检查发现壁外血管侵犯(extramural vascular invasion,EMⅤI)和神经侵犯(perineural invasion,PNI),环形切缘(circumferential radial margin,CRM)“+”的患者为1.53%。有2 412例患者接受了腹腔镜手术,占17.58%。有1 692例局部晚期患者接受了新辅助治疗,占12.23%(表1)。
2008—2017年结直肠癌手术患者1、3和5年OS分别为95.25%、82.76%和73.87%。男女性的总生存时间差异无统计学意义。不同年龄、部位和分期的患者生存存在显著差异。从5年OS来看,45岁以下5年OS差于45~54和55~64岁年龄组,75岁以上年龄组患者5年OS显著低于低年龄组。从部位上来看,左半结肠和直肠癌患者的生存差异不明显,左半结肠和直肠癌患者的生存显著优于右半结肠癌患者;印戒细胞癌、低分化、EMVI阳性、PNI阳性和CRM阳性的患者OS显著较差;不同分期的患者生存状况差异明显,0~Ⅰ、Ⅱ、Ⅲ和Ⅳ期患者5年OS分别为91.92%、87.15%、70.49%和27.70%;采用腔镜手术患者5年OS略高于开腹手术患者;经过新辅助治疗的局部晚期患者5年OS为66.69%。2008—2012年和2013—2017年两阶段中患者OS差异无统计学意义(表2)。
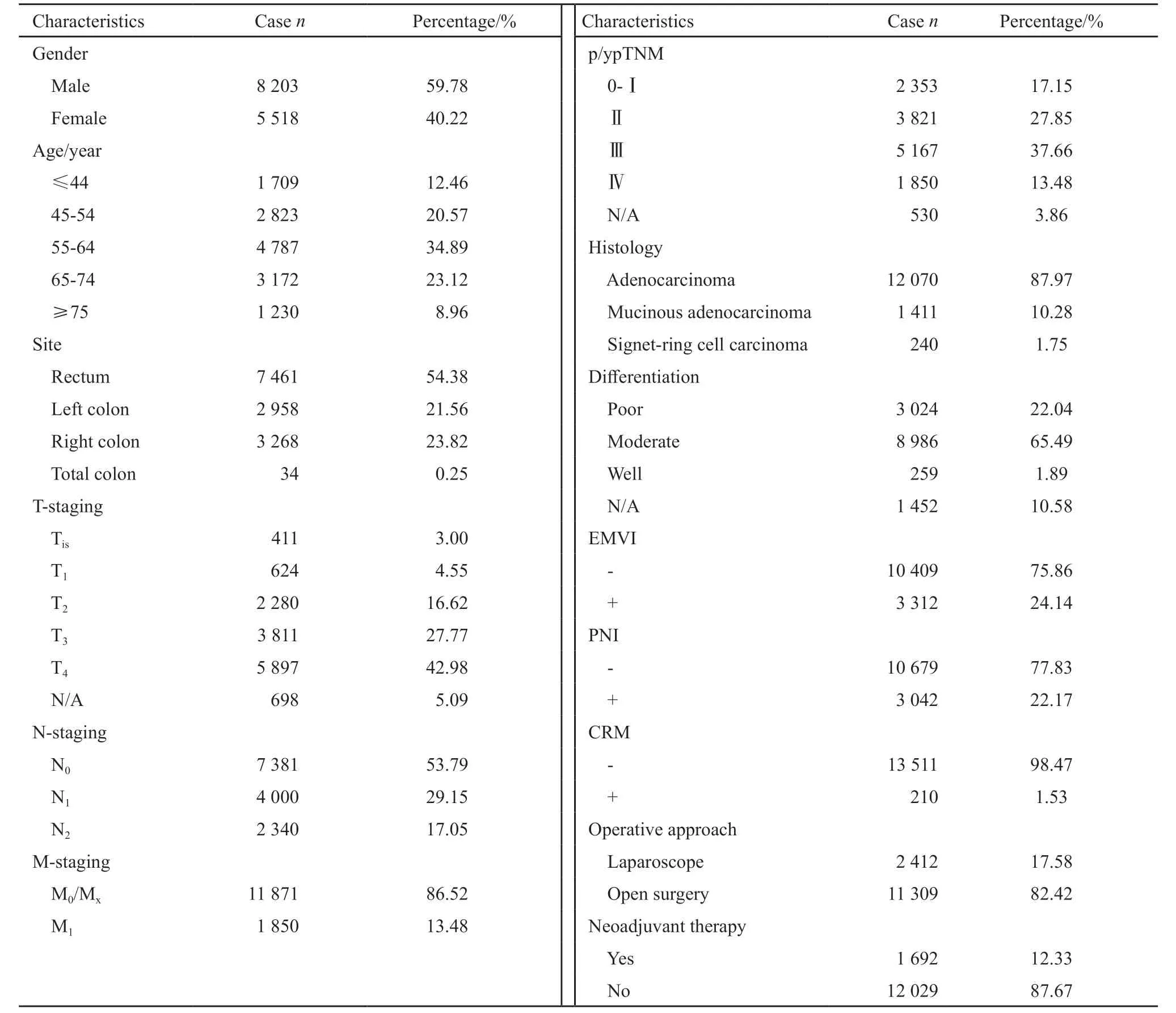
表1 结直肠恶性肿瘤手术患者特征分布Tab.1 Characteristics of colorectal cancer surgical patients
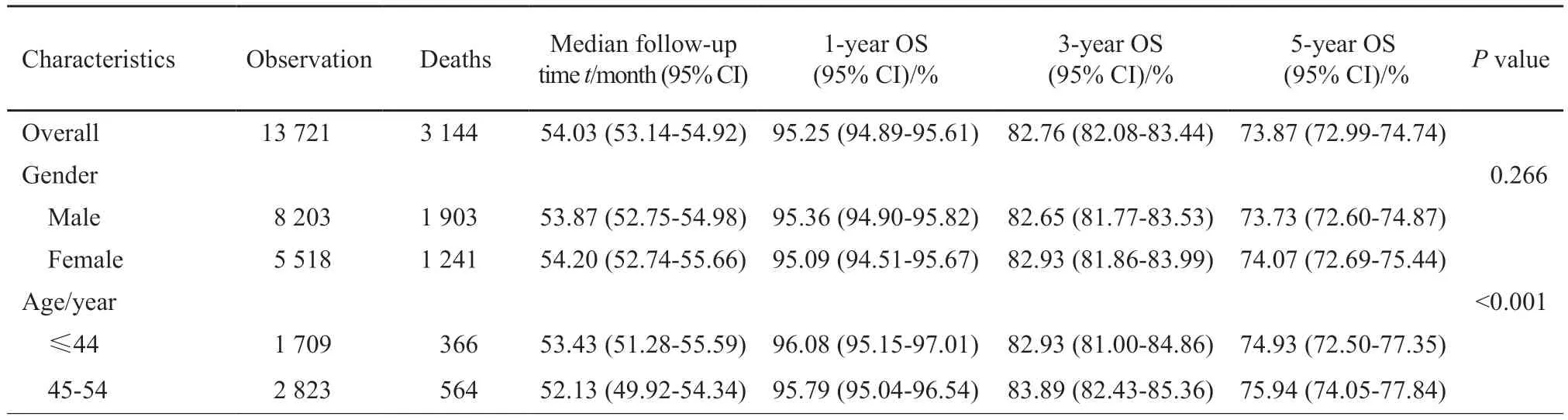
表2 2008—2017年结直肠癌手术患者OS情况Tab.2 The OS of colorectal cancer surgical patients,2008 to 2017
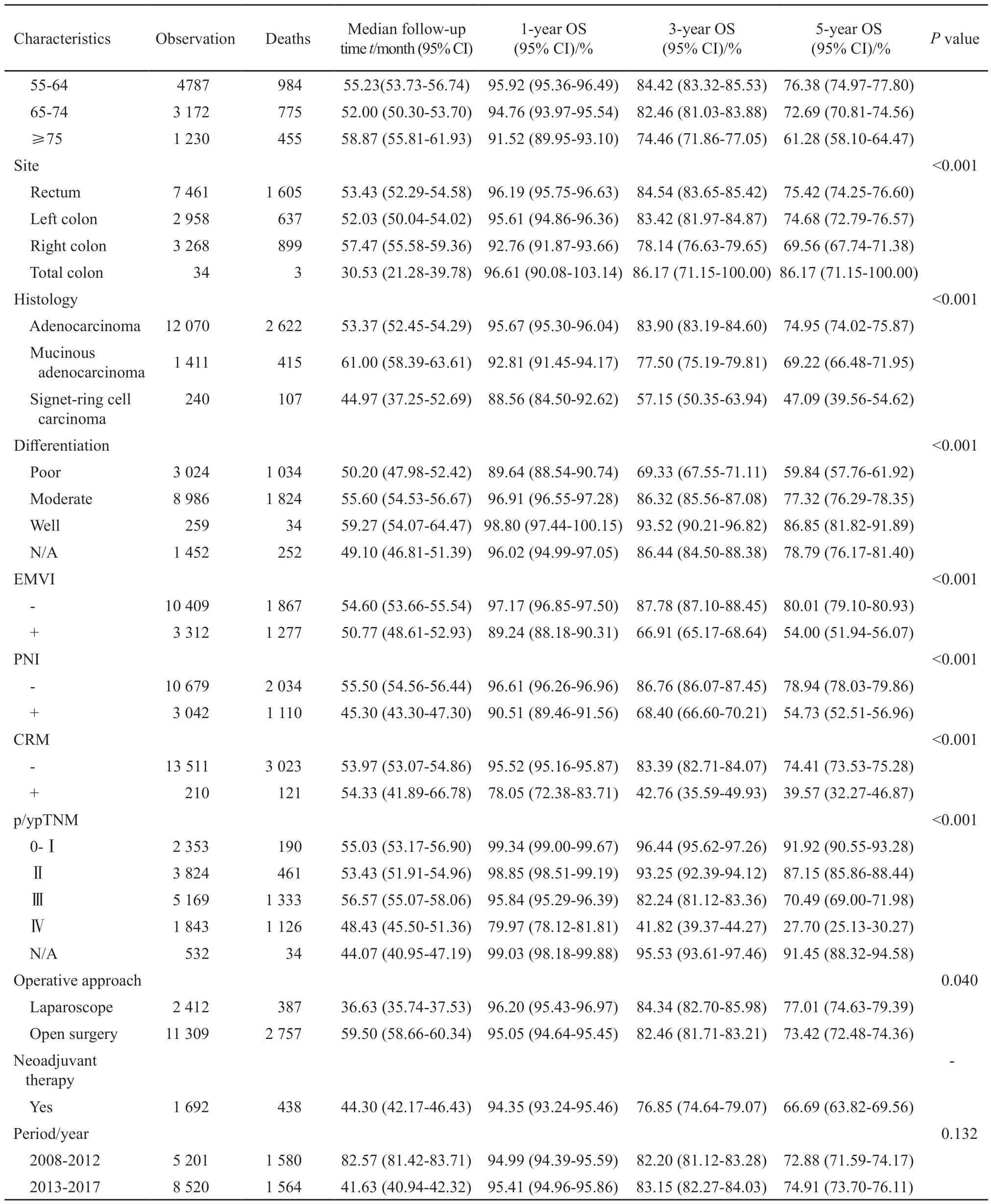
续表 2
2008—2017年0~Ⅲ期结直肠癌手术患者1、3和5年DFS分别为92.24%、79.11%和72.25%。女性5年DFS为73.48%,高于男性71.43%(P=0.005)。不同部位的结直肠癌DFS上未见显著差异。不同年龄、组织学类型、分化程度、pTNM分期、EMVI、PVI及CRM的差异显著。0~Ⅰ、Ⅱ和Ⅲ期患者5年DFS分别为84.41%、78.58%和60.96%;采用腔镜手术患者与开腹手术患者5年DFS差异无统计学意义;经过新辅助治疗的局部晚期患者5年DFS为64.65%(表3)。
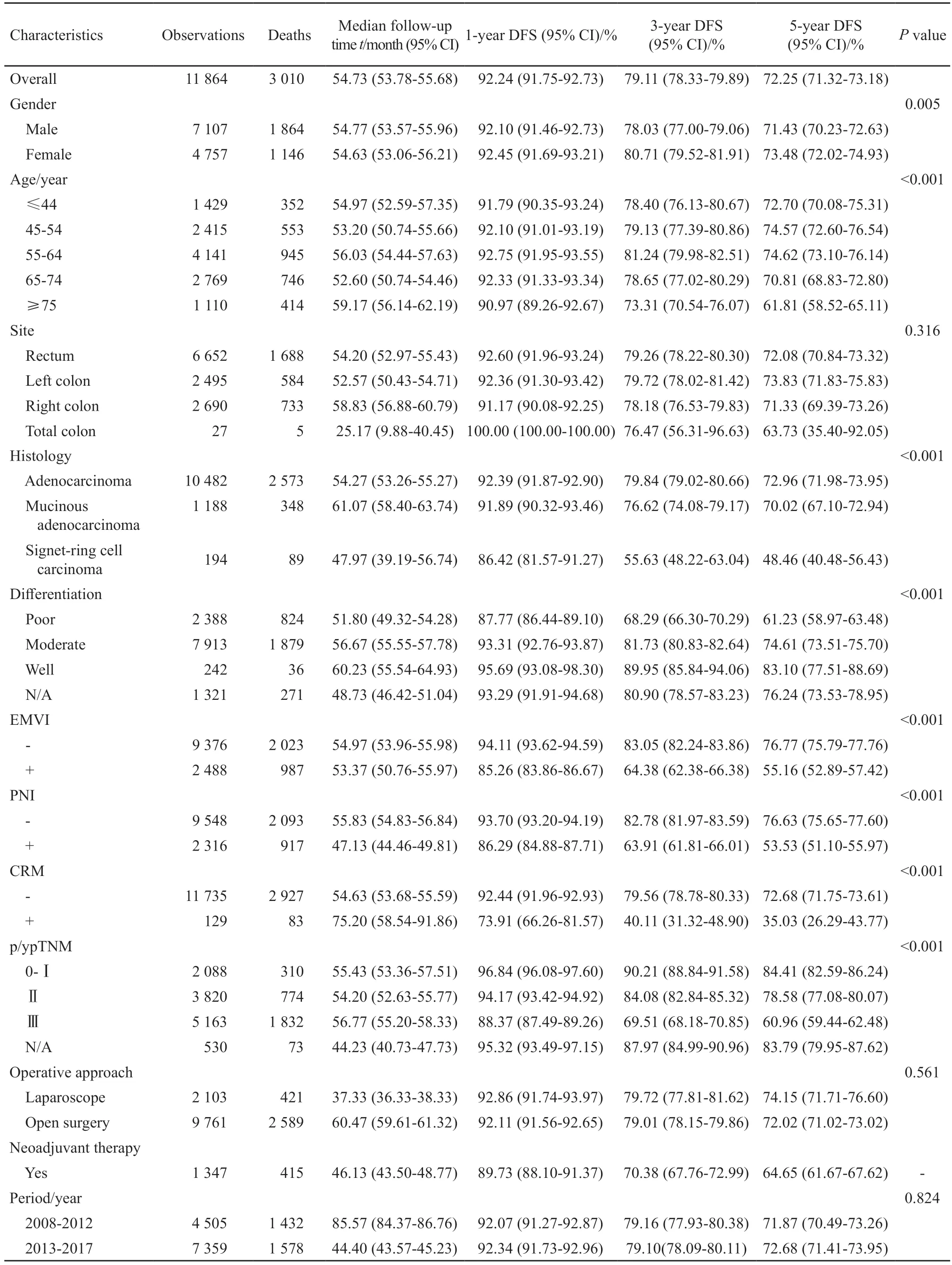
表3 0~Ⅲ期结直肠恶性肿瘤手术患者DFS情况Tab.3 Disease-free survival of stage 0-Ⅲ colorectal cancer surgical patients,2008 to 2017
3 讨 论
本研究总结了医院登记为基础的1.37万例大样本结直肠癌手术患者的长期生存结局,描绘了患者的OS和DFS,利用真实世界数据,反映中国经济发达地区近10年来结直肠癌的防治效果,也是国内第一次基于大规模、长期随访、并具丰富手术临床信息的、对结直肠癌患者长期生存状况的总结,为了解中国结直肠癌诊疗水平提供了可靠依据。
中国的结直肠癌年龄标化5年相对生存率已从2003—2005年的47.2%提升至2012—2015年的56.9%,有了长足的进步[3]。但是与本研究中以医院登记为基础的生存资料之间仍存在较大差异,可能这其中受到地区经济发展水平、诊疗水平、规范诊疗服务的覆盖情况、肿瘤筛查服务等多种与医疗卫生服务水平与医疗卫生服务可及性相关的因素的影响。随着规范化医疗服务的覆盖面不断扩大,人群为基础的结直肠癌患者生存率将继续增长,而本身已经开展规范诊疗的住院患者生存提升幅度有限。近年来抗表皮生长因子受体(epidermal growth factor receptor,EGFR)和抗血管内皮生长因子(vascular endothelial growth factor,ⅤEGF)等结直肠癌靶向药物得到了广泛应用,免疫治疗也在如火如荼地开展[8],为晚期结直肠癌患者延长生命、提高生活质量不断提供更优的方案。然而,对于长期生存的患者而言,新药开发所产生的生存获益在提升总体生存率上的作用仍然有限,且长期生存获益仍需更长的观察时间予以验证。而由于部分药物价格昂贵,患者对药物的可及性也会影响整体的治疗决策。本研究结果显示,2013—2017相对于2008—2012年,虽然OS和DFS都有小幅提升的趋势,但差异无统计学意义。
在手术治疗的患者中,Ⅲ期患者占比最大,达37.66%,而0~Ⅰ期则不足20%。本研究显示0~Ⅰ期手术患者5年生存率,即使是观察生存率也可高达91.92%。而Ⅳ期患者即使有手术机会,5年OS也仅为27.70%,而无法手术的结直肠癌患者其生存可能更差。因此,对于根治性手术的患者而言,对总体生存率影响最大的可改变因素仍应是肿瘤分期,因此加强结直肠癌早诊早治,有其必要性和紧迫性。上海市2012年即开始了结直肠癌筛查工作,且筛查效果明显。筛查组0~Ⅰ期比例可超过50%[9],但是受制于人群对筛查依从性等因素的影响,项目仍无法覆盖整个上海市的所有适龄人群,其实施效果仍有很大的提升空间,而对于上海以外的患者,结直肠癌筛查更无法得到普及。因此加强人群的结直肠癌筛查,无论对人群还是医院的结直肠癌患者生存都会产生巨大影响。美国经过多年结直肠癌筛查,已经实现了这一目标。
本研究还结合了人口学、病理学以及部分临床诊疗资料,较为完整地描述了各个特征患者的生存情况。
不同的组织学类型、分化程度、分期、EMⅤI、PNI和CRM情况患者的OS和DFS上有显著差异,与诊疗的常规经验相一致。COLORⅡ研究、CLASICC研究、COREAN研究等均显示无论在结肠还是直肠,腹腔镜手术患者在生存上都能获得不劣于开放手术的效果[10-12],本研究结果亦然。
小于等于44岁年龄组的结直肠癌患者无论DFS还是OS都显著较差。该年龄组青年人的结直肠癌属于早发型结直肠癌,往往具有发现时期别较晚、细胞分化差、印戒细胞癌比例高等特点[13],提示该人群患者预后较差。高通量DNA测序的普及使我们意识到青年与老年人结直肠癌在分子水平上存在明显差异,包括错配修复基因缺失(deficient mismatch repair,dMMR)、APC基因突变、MUTYH基因突变等[14]。尽管早发型结直肠癌中约有20%为家族性结直肠癌[13],可以根据家族史进行提前的干预和监测,但是大部分的早发型结直肠癌仍为散发型,未发现明确的危险因素可进行预防,且早发性并不在常规的筛查操作流程当中,因此在人群预防上也有较大难度[15]。
75岁以上患者的观察生存率显著下降,因为除了肿瘤之外,5年内会有7%~13%的患者因为肿瘤以外的原因而死亡,且观察时间越久、年龄越大,肿瘤以外死因所占的比例越大[16]。本中心自身数据也显示在老年患者中,尤其是肿瘤分期较早的患者,绝大部分的死因并非直接由于结直肠癌本身,而是由于心血管疾病、肺部疾病或其他疾病[17]。提示对于老年结直肠癌以及长期存活的结直肠癌患者,除了肿瘤本身以外,还应关注其全生命周期健康情况,改善术后生活方式,进一步提升患者的总体生存情况。本研究还发现男女性在OS上未见显著差异,但是DFS上女性优于男性,尽管未进行多因素分析,但是该结果可能提示不同性别、不同生活方式的人群,其复发、转移风险存在差异。未来对术后患者的生活方式开展长期跟踪随访,也许可以验证生活方式对结直肠癌患者预后影响的假设。
本研究仍有一定局限性:首先,本研究并非人群为基础数据,无法计算相对生存率,不宜与人群为基础的数据进行直接比较。其次,由于基于手术患者以及术后病理学检查进行分类,未纳入不宜手术的晚期结直肠癌患者,无法代表所有结直肠癌患者的生存情况。同一时期1.8万例结直肠癌住院患者的5年OS为64.6%[18],显然仍有较多无法手术、预后较差的患者未被纳入本研究。此外,本研究为描述性研究,描述了不同临床或病理学特征的患者结直肠癌的OS与DFS,并未对影响因素之间的混杂因素进行校正,因此对影响生存的因素的解释存在一定局限性。未来将采用COX回归模型、倾向性评分等方法,校正混杂因素,对影响结直肠癌患者生存的各个因素进行进一步深入分析。
尽管本研究的结局指标为观察的OS和DFS,不宜与人群为基础的资料中相对生存率进行直接比较,本组生存率资料却显示出明显的生存优势[7],提示规范治疗可以显著改善患者实际的生存情况。
