组织胃泌素、环氧化酶2及外周血淋巴细胞检测水平的主成分分析-决策树模型对胃癌术后淋巴结转移及预后的诊断价值
2020-04-16汪斌林萍
汪斌 林萍
(铜陵市人民医院消化内科,安徽 铜陵 244000)
胃癌是临床常见消化道恶性肿瘤,发病率、死亡率均较高,严重威胁人类的身体健康,为提高胃癌诊治效率,判定患者预后,临床生物标志物的选择至关重要〔1,2〕。胃癌临床标志物众多,如胃泌素(GAS)、环氧化酶(COX)-2、癌胚抗原、糖类抗原、外周血淋巴细胞血小板等〔3~5〕,胃癌组织可高表达GAS、COX-2,促进肿瘤细胞增长,增强肿瘤细胞侵袭能力,而癌症患者机体异常炎性反应可增加中性粒细胞、血小板水平,促进肿瘤血管新生、肿瘤细胞迁移等,从而加快癌症进展。尽管各指标均可一定程度评估胃癌术后淋巴结转移、预后等,但单一指标水平波动性较大,灵敏度较低,临床上联合指标诊断成为趋势。联合诊断各指标间相互干扰,考察变量较多,数据量极大,显著增加了诊断难度,而主成分分析(PCA)则是将多指标进行降维处理,简化复杂因素,并借助决策树选择最佳分辨节点,建立诊断模型和进行预测分析〔6〕。目前鲜有关于PCA-决策树模型对胃癌术后淋巴结转移、预后的诊断报道,现借助该模型评估组织GAS、COX-2及外周血淋巴细胞检测水平的诊断价值。
1 资料与方法
1.1一般资料 回顾性收集铜陵市人民医院2015年1月至2016年8月收治的60例胃癌患者,获取患者胃癌组织及癌旁组织。年龄60~85岁,男38例,女22例。胃腺癌44例,男29例,女15例;胃间质细胞瘤3例,男1例,女2例;印戒细胞癌13例,男8例,女5例。转移20例,死亡7例。患者入院后均签署知情同意书。
入选标准:①符合《中国胃癌诊治指南》中关于胃癌的诊断标准〔7〕,且经组织病理学、影像学检查确诊。②年龄≥60岁,术前未接受放疗。③入组前1个月内无凝血功能障碍、活动性出血、患者临床资料及病理资料完整。排除标准:①淋巴结组织样本检测结果提示阳性或存在远处转移;②重度感染者,未合并其他器官恶性肿瘤;③缺乏随访资料,耐受性较差。
1.2方法 数据收集:收集患者临床资料,主要包括性别、年龄、肿瘤类型、肿瘤分化程度。同时检测患者血常规,包括淋巴细胞、中性粒细胞、白细胞及血小板计数,并计算患者术前外周血小板与淋巴细胞比值(PLR)、中性粒细胞与淋巴细胞比值(NLR)免疫组织化学染色检测胃癌组织和癌旁组织GAS、COX-2表达水平。具体操作如下:获取胃癌组织和癌旁组织标本后用甲醛(10%)固定,依次石蜡包埋、切片、脱蜡及水化等操作,置于pH=6的柠檬酸缓冲溶液后,放入微波中开始抗原修复,接着加过氧化氢溶液(3 ml/L)孵育10 min,滴加稀释后的GAS抗体(1∶500)、COX-2抗体(1∶800),4℃过夜孵育,磷酸盐缓冲液(PBS)洗涤后加辣根过氧化物酶标记的抗兔、抗小鼠二抗,37 ℃孵育30 min,随后依次进行二氨基联苯胺(DAB)显色、苏木素复染、树脂封片,染色结果由经验丰富的医师阅片。免疫组化结果判定标准〔8〕:阳性染色强度为无染色(0分)、黄色颗粒(1分)、棕黄色颗粒(2分)、棕褐色颗粒(3分);阳性细胞计数:10个视野中选取100个细胞,阳性细胞计数≤10%(1分)、10%<阳性细胞计数≤50%(2分)、50%<阳性细胞计数≤75%(3分)、阳性细胞数>75% (4分)。
1.3阳性限值 PLR、NLR阳性判定:以患者PLR、NLR中位数为临界值,高于临界值则为阳性,否则为阴性〔5〕。胃癌组织GAS、COX-2阳性判定:阳性标记分值=阳性染色强度分值×阳性细胞数分值,若分值≥4分,则判记为阳性,否则为阴性〔8〕。
1.4PCA-决策树模型 决策树分析的生长方法采用χ2自动交互检测,分割样本验证,设置最大树深度为3,设置合并类别、拆分节点为0.05。提取主成分后便可建立PCA-决策树模型。采用SPSS19.0统计软件抽取 70%患者为训练集,剩余30%为检测集,比较决策树、PCA-决策树模型对胃癌术后淋巴结转移及预后的诊断价值。
1.5统计学处理 采用SPSS19.0统计软件进行χ2及t检验,采用Medcalc软件绘制与分析受试者工作特征(ROC)曲线,并计算ROC曲线下面积(AUC)和对应的P值。
2 结 果
2.1胃癌患者各指标阳性率 60例胃癌患者术前外周血PLR、NLR分别为141.37±68.53、2.42±1.28,阳性率41.67%、38.33%。胃癌组织GAS阳性率(81.67%)、COX-2阳性率(61.67%)显著高于癌旁组织GAS与COX-2阳性率(63.33%、28.33%,χ2=5.060,P=0.025;χ2=13.470,P=0.000)。
2.2各指标与胃癌术后淋巴结转移的关系 随访3年共有20例(33.33%)患者淋巴结转移纳入转移组,余40例纳入未转移组。转移组胃癌组织GAS、COX-2分值及外周血PLR、NLR水平均显著高于未转移组(P<0.05),见表1。

表1 各指标与胃癌术后淋巴结转移的关系
2.3各指标与胃癌术后预后的关系 随访3年共有7例(11.67%)患者死亡纳入死亡组,余53例纳入存活组,死亡组胃癌组织GAS、COX-2分值及外周血PLR、NLR水平均显著高于存活组(P<0.05),见表2。

表2 各指标与胃癌术后预后的关系
2.4胃癌术后淋巴结转移及预后的ROC曲线 GAS、COX-2、PLR、NLR均对胃癌术后淋巴结转移及预后具有诊断价值。其中淋巴结转移、死亡的单项检测以COX-2诊断价值最高,各指标的AUC、95%置信区间(CI)、敏感度(%)、特异性(%)数值见表3、4,图1、2。
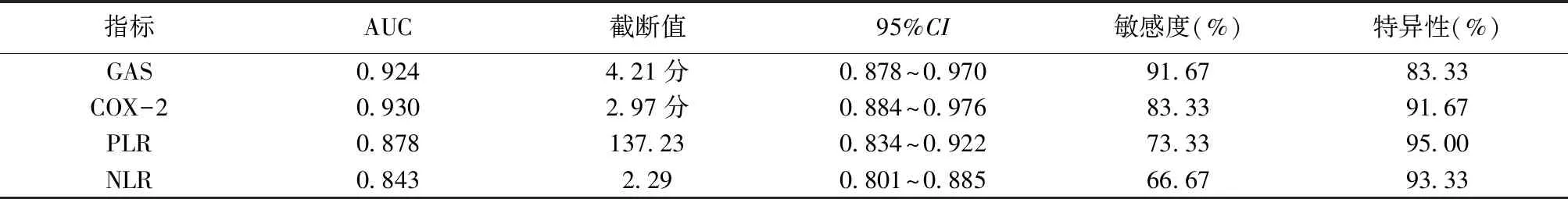
表3 各指标对胃癌术后淋巴结转移的诊断价值

表4 各指标对胃癌术后预后的诊断价值
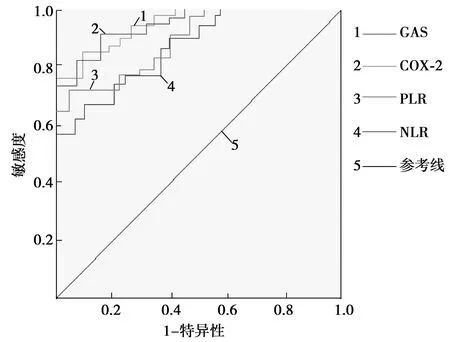
图1 各指标评估淋巴结转移的ROC曲线

图2 各指标评估预后的ROC曲线
2.5血清指标的PCA 以血清GAS、COX-2、PLR、NLR提取主成分(PC),按特征值>1提取第1、第2 PC(PC1/PC2),两者包含原始数据73.54%的综合信息,具体方程如下:PC1=0.258×GAS+0.310×COX-2+0.047×PLR+0.046×NLR,PC2=-0.087×GAS-0.062×COX-2+0.576×PLR+0.604×NLR。4个指标联合诊断的PC1/PC2 AUC分别为0.823、0.841,灵敏度分别为86.67%、83.33%,特异性均为93.33%,表明PC1/PC2均有相近的诊断效能。
2.64种胃癌相关指标联合2种决策树模型的诊断效能比较 以COX-2进入决策树模型(χ2=10.232,P=0.000),提取PC1/PC2建立4种指标联合PCA-决策树模型,比较两种模型对淋巴结转移、预后的诊断、预测准确率,见表5,6。

表5 2种决策树模型对淋巴结转移的预测准确率比较

表6 2种决策树模型对预后的预测准确率比较
3 讨 论
胃癌的发生与幽门螺杆菌感染、环境饮食因素及遗传等密切关联,目前临床根治方案以手术切除治疗为主,但由于胃癌早期临床症状不显著,导致一旦确诊为晚期,患者往往错过了最佳治疗时期,且常常伴随病灶转移(淋巴结转移),增加治疗难度和死亡风险,因此提高胃癌早期检出率对于胃癌的治疗至关重要〔9,10〕。胃癌的发生、发展具有阶段性、连续性,整个过程涉及细胞黏附因子、生长因子及其受体的异常分泌、DNA修复基因及抑癌基因等的异常表达,其中包含大量的胃癌诊断标志物。其中GAS是由胃窦部的G细胞合成分泌的肽类激素,其在胃癌组织中高表达,可与受体特异性结合而促进肿瘤细胞的增殖、转移,通过干扰GAS的表达可有效抑制肿瘤生长,诱导凋亡〔11〕。COX-2作为花生四烯酸合成前列腺素过程中的限速酶,胃黏膜上皮细胞变性、坏死、癌变均可诱导其表达,而COX-2的高表达可增强肿瘤细胞的侵袭能力,从而加快癌症进展〔4〕。本研究结果显示胃癌组织GAS、COX-2表达阳性率显著高于癌旁组织(P<0.05),与封兰兰等〔3,4〕研究一致,即GAS、COX-2均在胃癌组织中高表达,从而增加肿瘤侵袭、转移能力,促进胃癌发生发展,与胃癌的临床病理特征(浸润程度、远处转移、淋巴结转移 )具有显著相关性。同时研究结果表明组织GAS、COX-2水平及外周血PLR、NLR水平与胃癌术后淋巴结转移及预后均有相关性,各指标水平越高则患者进展越差。淋巴结转移为评估胃癌预后的重要指标,患者淋巴结受到肿瘤细胞侵犯,则免疫系统受到干扰,肿瘤组织的中性粒细胞水平大量增加,其分泌大量的血管内皮细胞生长因子,促进肿瘤组织血管新生和肿瘤细胞远处转移〔5〕。肿瘤细胞释放的炎性因子可导致血小板水平异常升高,血小板可进一步促进细胞外基质降解、血管新生、生长因子释放等,加速肿瘤细胞的生长、转移,故淋巴结转移患者外周血PLR、NLR水平显著高于未转移患者。淋巴结转移与患者不良预后(复发、死亡)密切关联,因此尽早采用影像学评估胃癌转移至淋巴结风险,指导医生手术方式、药物治疗方案的选择,有利于预后评估。
尽管各项指标或标志物可一定程度评估患者疾病进展,但单一指标检测容易受到患者饮食习惯、身体状态、伴随疾病等因素的干扰,且患者不同进展其水平波动性较大,从而造成假阳性或假阴性,降低诊断灵敏度〔12〕。本次实验各指标单独诊断淋巴结转移或者死亡时,均以COX-2诊断价值最高,其中PLR、NLR诊断效能相对较低,例如NLR诊断淋巴结转移灵敏度仅为66.67%,鉴于单项指标对胃癌淋巴结转移及预后诊断的局限性,因此本次实验尝试各指标的联合检测并进行评估。多指标联合检测时,各指标间存在复杂的相互作用,且数据量极大,增加了诊断难度,而PCA作为一种数据分析方法,可对高维空间变量进行降维处理,从而将多指标简化为2个主PC在保证数据信息最少缺失前提下达到简便、快速、准确的分析效果,非常适合大样本、大数据分析〔12~14〕。本研究采用PCA对胃癌患者淋巴结转移、预后进行分析,可揭示转移与未转移、死亡与存活患者间的空间分布差异,并利用疾病相关指标参数成功构建患者的PCA特征谱,将胃癌组织GAS、COX-2水平及外周血PLR、NLR水平等指标建成二维PCA模型,研究结果表明PCA-决策树模型诊断价值显著,可为胃癌术后淋巴结转移及预后的辅助诊断、治疗、预测提供新思路。决策树分析作为一种数据挖掘技术,利用概率分析原理寻找最佳分类节点,并以此分层递进,直至所有子集包含同一类型数据,从而增加数据直观性,减少主观诊断,保证数据样本数据稳定性〔14,15〕。同时建立PCA-决策树模型,有效消除数据间干扰,减少指标选择的工作量,最终保证诊断效率。当然此次研究纳入样本例数较少,可能存在一定程度偏倚,影响预测准确率,需扩大样本量进一步分析。
