漏斗胸患者手术前后小气道改变评估中多层螺旋CT应用价值研究*
2020-04-10王小飞刘本寅张增俊强永乾
王小飞,刘本寅,张 雅,张增俊,强永乾
1.西安市儿童医院(西安710003);2.西安交通大学附属红会医院(西安710054);3.西安交通大学第一附属医院(西安710061)
漏斗胸是小儿胸壁畸形中最常见一种类型,占小儿胸壁畸形的90%以上[1-2]。漏斗胸的主要表现为胸骨柄下缘至剑突上缘的胸骨体向背侧倾斜凹陷,两侧下部肋骨也同时向背侧弯曲,使前胸下部凹陷,呈漏斗状,所以称为“漏斗胸”。小气道是指直径小于2mm的气道,小气道管腔纤细,管壁菲薄、软骨组织缺如,但平滑肌相对增多、总横截面积大,因此小气道具有气流阻力小,但易阻塞的特点,在患者出现症状或发现有任何可测定的肺功能异常前,很容易出现心慌、气短、呼吸受阻等症状,还可出现呼吸道感染、活动能力受限的不良情况,对患儿的生存质量及胸腔脏器有严重性影响[3]。近些年CT技术不断迅速发展,多种创新技术不断出现,对图像的成像技术已经从简单的二、三维向四维立体发展,也使得临床诊断更加精准,其应用更加广泛。本研究采用64排螺旋CT三维成像处理技术,使其表面结构立体显示,方便准确地观察胸骨的异常改变及胸廓大体结构的立体形态[4]。旨在利用多层螺旋CT呈现漏斗胸胸廓畸形和小气道不同程度的变化,对患者手术改变漏斗胸的畸形程度提供一定的影像学信息。
资料和方法
1 一般资料 选取来我院胸外科就诊治疗的漏斗胸患儿58例(研究组),另选取正常儿童58例(对照组),两组年龄2~12岁,平均年龄(7.26±2.15)岁,其中男性94例,女性22例。本研究经患病儿童及家属同意手术治疗,并签署知情同意书;纳入标准:年龄在12岁以下的患病儿童经体格检查,CT检查确诊为漏斗胸,无其他重大疾病及过敏史,正常儿童经体格检查、心电图、CT检查结果均正常者;排除标准:年龄超过12岁的儿童,并伴有其他疾病及脏器严重性疾病[5-6]。
2 检查方法 所有病例均采用飞利浦64排螺旋CT机平扫,扫描参数100kV,200mAs,准直宽度:64×0.625mm ,层厚为5mm,层间距5mm,螺距0.797,检查时患者平躺在检查床上,双臂向上举过头,扫描范围:胸廓入口至膈肌底部平面(包括双侧肋膈角)。通过测量Haller指数(胸廓最大内横径与胸骨后缘至同水平线胸椎椎体前缘的距离之比)来评价胸廓凹陷程度情况;然后应用CT后处理工作站的MPR技术,在肺窗上观察小气道的改变,如小气道壁增厚、空气潴留征、马赛克征等(图1、2)。
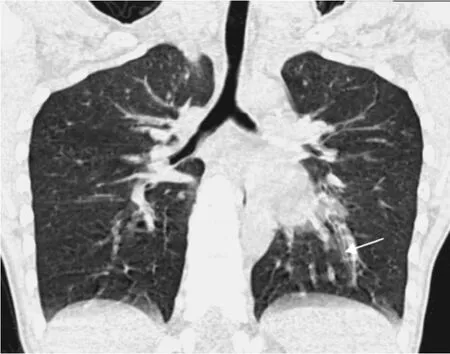
图1 漏斗胸患者小气道改变:白色箭头示小气道壁增厚
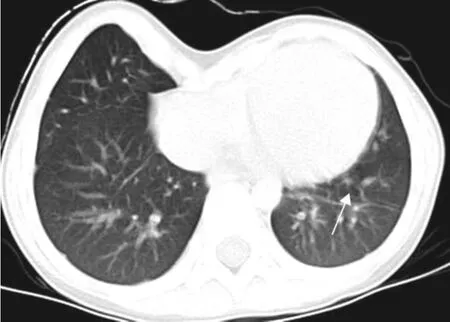
图2 漏斗胸患者小气道改变:黑色箭头示空气潴留征
3 观察指标 ①多层螺旋CT观察漏斗胸不同凹陷程度的测量指标分析;②多层螺旋CT扫描Haller指数、小气道、左肺下叶在不同凹陷程度的情况分析;③漏斗胸术前、术后进行胸廓扁平程度指数及心脏旋转角度情况分析;④多层螺旋CT在不同年龄段手术前后小气道改变结果情况分析;⑤Haller指数(c/a)分度:轻度(指数<3.2)、中度(指数3.2-3.5)、重度(指数>3.5);⑥观察测量胸廓凹陷程度:a.胸骨凹陷深度(L)以单位mm计:前胸壁最凸点和胸骨最凹点的垂直距离。b.CT凹陷指数(b/a):在胸骨最凹陷平面,左胸矢状内径与胸骨后缘至椎体前缘距离的比值。c.胸骨凹陷角度(β):在胸骨最凹平面,两侧前胸壁最凸点分别与胸骨最凹点连线间的夹角。d.心脏旋转角(α):在心尖平面,椎体前缘矢状线与椎体前缘至心尖连线的夹角[7](图3、4)。
4 统计学方法 选用SPSS 22.0统计学软件,计量资料以均数±标准差(±s)表示,采用方差分析;组内测量采取重复测量方差分析,组间比较采用t检验,P<0.05差异具有统计学意义。

图3 Haller指数(c/a)、胸骨凹陷深度(L)、胸骨凹陷角度(β)、心脏旋转角(α)测量示意图
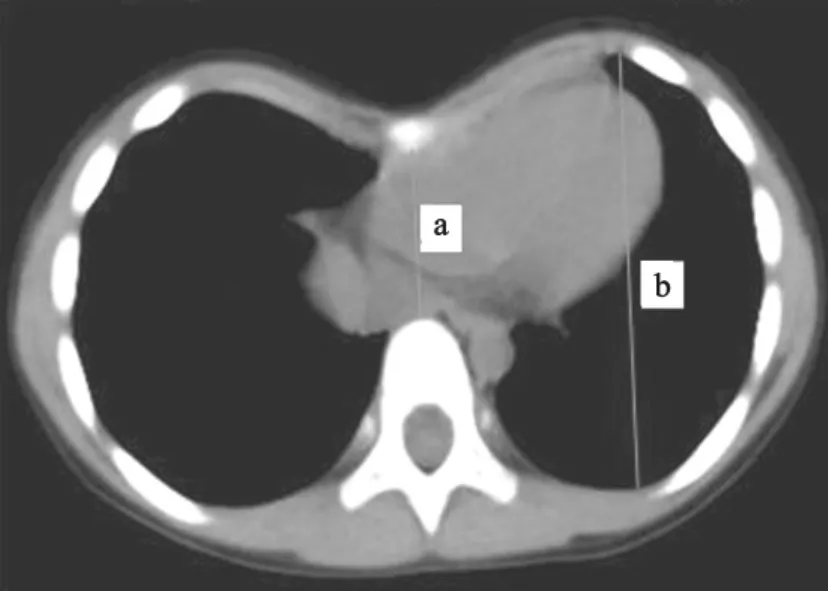
图4 CT凹陷指数(b/a)测量示意图
结 果
1 多层螺旋CT观察漏斗胸不同凹陷程度的测量指标 采用多层螺旋CT对漏斗胸平扫中,不同凹陷程度的测量指标比较,具有统计学差异(P<0.05),表明随着指数(L加大、b/a增大、β越小)变化,胸骨向胸椎方向凹陷程度越重,见表1。
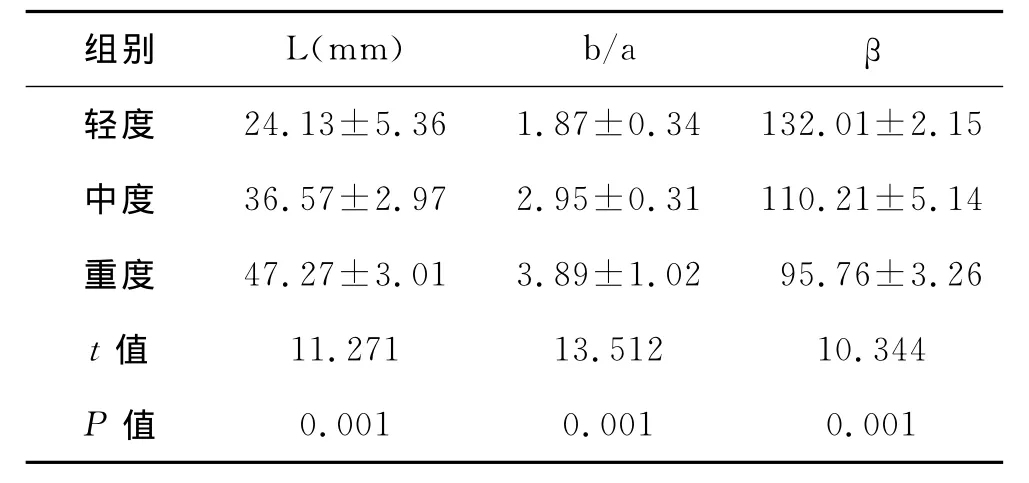
表1 多层螺旋CT观察漏斗胸不同凹陷程度测量指标
2 多层螺旋CT扫描Haller指数、小气道、左肺下叶在不同凹陷程度的情况 观察组的CT扫描漏斗胸患儿,胸前凹陷程度(轻、中、重度)中的 Haller指数、小气道病变、左肺下叶病变改变率之间升高,胸骨凹陷程度越严重,小气道发病率越高,以左肺下叶为主,并且三组间改变率比较具有统计学差异(P<0.05),见表2。
3 研究组术前术后进行Haller指数及心脏旋转角度测量与对照组情况 研究组术前与术后的 Haller指数、心脏旋转角度比较,具有统计学差异(P<0.05);研究组术前的 Haller指数(5.12±1.89)、心脏旋转角度(67.8±8.73),对照组 Haller指数(2.49±0.28)、心脏旋转角度(47.7±1.89),两者比较具有统计学差异(P<0.05),而术后与对照组 Haller指数、心脏旋转角度比较,无统计学差异(P>0.05)。见表3。表明3~6岁小气道功能之间发病率最明显。见表4。
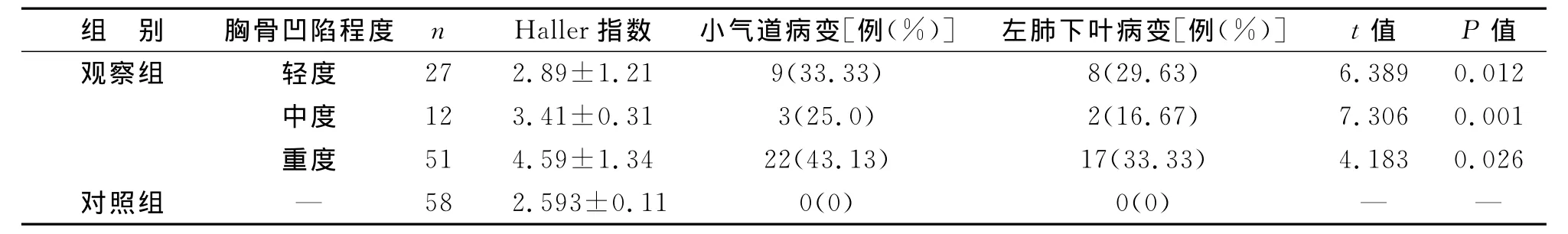
表2 Haller指数、小气道病变、左肺下叶病变在不同凹陷程度的结果对比
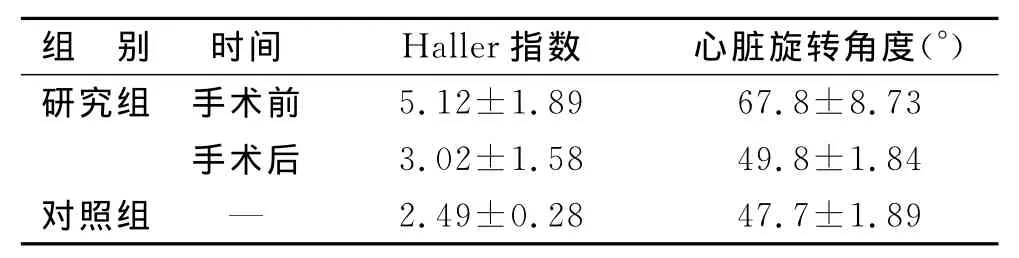
表3 漏斗胸术前术后进行Haller指数及心脏旋转角度对比

表4 不同年龄段手术前后CT小气道改变结果[例/n(%)]
4 多层螺旋CT在不同年龄段手术前后小气道改变情况 CT在不同年龄段手术前后小气道改变结果情况分析中,<3岁与>6岁患儿中术前、术后的结果对比,结果无统计学差异(P>0.05),而在3~6岁中的术前与术后对比中,具有统计学差异(P<0.05),
讨 论
漏斗胸是临床胸外科中儿童常见病之一,大多数临床研究者对发病率进行分析,结果是有家族史的得病率为3.1%,而无家族史的得病率为1%,认为发病原因多属于先天性家族遗传而来,出生时胸廓凹陷不明显,随着年龄增长,患儿身体进一步发育,前胸壁逐渐出现凹陷轮廓出来,但在发育的过程中心肺功能会出现功能性的代偿期,一旦超过代偿期的极限,就会出现不良症状的发生。心脏长期受压不能充分舒张,心排血量减少,同时又因压迫造成心肌局部缺血,可导致传导阻滞、心律失常和心肌损害。胸腔容积减小,可造成限制性通气障碍,不仅会造成肺活量的减少和残气量的增多,还会增加呼吸道感染率,同时因心功能减弱也会造成肺淤血的发生。长期的心肺功能减低,容易造成小儿的生长发育迟缓,进而会对其心理造成一定的负面影响[8-10]。因此,漏斗胸患儿不仅要矫正畸形和改善外观体形,还要及时防止和纠正心肺功能的损害,恢复正常的呼吸和循环功能[11-12]。
因胸骨凹陷畸形对胸腔重要器官产生挤压,使得心、肺等生长受到限制,导致心脏向左后位方向移位旋转,挤压左肺下叶肺组织显著,容易发生异常改变。长期受压的小气道可导致分泌物排泄不畅,刺激小气道壁增厚,而局部狭窄的小气道又可致远端小气道过度充气,呈现空气潴留征;严重者出现肺血流影响时可呈现马赛克征。因此,左肺下叶小气道改变明显,易产生顺应性的改变,患儿出现阻塞性通气障碍、呼吸急促、运动后心率增快以及呼吸道反复感染等表现,严重者可造成阻塞性肺炎[13-15]。
通过多层螺旋CT观察漏斗胸不同凹陷程度的测量指标分析,采用多层螺旋CT对漏斗胸平扫中,不同程度凹陷的测量指标比较中具有统计学差异,表明随着指数(L加大、b/a增大、β越小)变化,胸骨向胸椎方向凹陷程度越重;采用多层螺旋CT扫描Haller指数、小气道、左肺下叶在不同凹陷程度的情况分析,患儿胸前凹陷程度(轻、中、重度)中的Haller指数、小气道病变、左肺下叶病变改变率之间升高,胸骨凹陷程度越严重,小气道发病率越高,以左肺下叶为主,并且各组间改变率具有统计学差异。通过术前术后Haller指数及心脏旋转角度测量情况分析中,术前与术后的 Haller指数、心脏旋转角度比较有统计学差异,研究组中术前与对照组的两者比较有统计学差异,而术后与对照组的Haller指数、心脏旋转角度比较中无统计学差异,表明胸骨凹陷程度越重,致使心脏受压旋转角度越大,术后可明显改善心脏受压旋转情况;通过CT在不同年龄段手术前后小气道改变结果情况分析中,<3岁与>6岁患儿中术前、术后的结果对比无统计学差异,而在3~6岁中的术前与术后对比中具有统计学差异,表明年龄小于3岁的患儿小气道改变损害较轻,术后各项指标均能恢复正常水平;3~6岁小气道功能之间发病率最明显;6岁以上患儿小气道功能仍明显减低外,大气道功能也随着减低,术后恢复差。
综上所述,多层螺旋CT能够全面、准确地评价漏斗胸的胸廓凹陷畸形程度和小气道改变情况,且简便易行,为临床制定漏斗胸治疗方案及术后疗效评价提供帮助。
