微生物检验标本不合格影响因素Logistic分析
2020-04-03张建赵艳鸽刘欢
张建,赵艳鸽,刘欢
(哈密市第二人民医院检验科,新疆 哈密 839000)
近些年来,随着检验人员的检验水平不断提高和检验仪器的不断开发与革新,实验室内部的质量控制获得不断改善。微生物检验已被广泛运用于诊断各类疾病中[1-3]。微生物检验工作的前提为标本采集,是影响标本质量的关键步骤。进行微生物检验时,包括的环节为采集、取样、保存与运输等。但临床上发现,在检验微生物标本的过程中,由于诸多因素,微生物的标本不符合检验的要求,不利于医师分析患者的病情[4]。为减少微生物检验标本不合格的发生率,十分有必要对微生物检验标本不合格的原因进行分析。选取2017年8月-2018年11月于我院接受微生物检验的120例不合格标本进行分析。报道如下。
1 资料与方法
1.1 一般资料 选取2017年8月-2018年11月于我院接受微生物检验的120例不合格标本,分析不合格标本的信息。在120例微生物检验不合格标本中,有痰液、尿液、血液、粪便、分泌物与无菌体液。不合格标本中,检验者年龄为6-83岁,平均年龄(40.7±10.9)岁,男69例,女51例;文化程度:21例患者为小学,27例为初中,43例为高中,29例患者为大学。
1.2 微生物标本不合格标准 不合格标本种类分为:(1)气管内吸痰:20个油镜视野下未发现细菌与低倍镜视野下大于10个鳞状细胞;(2)痰液:低倍镜视野下大于10个鳞状细胞;(3)尿液:涂片G染色镜下发现大于3种细菌与鳞状细胞大于“+++”;(4)支气管灌洗液,鳞状细胞占细胞总数大于1%;(5)表皮创口:无多形核白细胞,鳞状细胞超过“++”。
1.3 统计学分析 采用SPSS 21.0统计分析软件对研究数据进行统计分析,选择Logistic回归分析对因素进行分析,统计结果以P<0.05为差异具有统计学意义。
2 结果
2.1 不合格标本的组成分析 120例微生物检验不合格标本中,有痰液、尿液、血液、粪便、分泌物与无菌体液。见表1。

表1 不合格标本的组成
2.2 标本不合格种类分析 导致120例微生物检验不合格标本的原因各不相同,主要原因有采集时间出错、送检不及时、条形码贴错、标本污染等。详见表2。
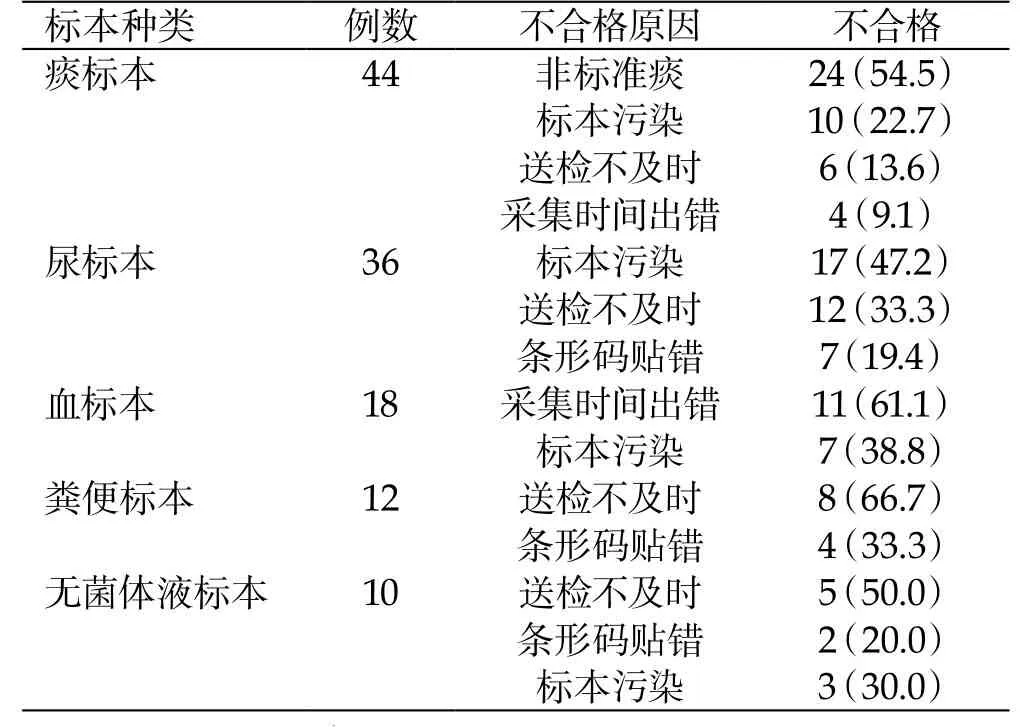
表2 不合格标本的组成[n(%)]
2.3 微生物标本不合格原因比较分析 对120例微生物检验不合格标本的原因进行分析,包括接受检验的患者的性别、年龄、文化程度和检验人员的职务和职称。从表3可见,接受检验的患者的性别、年龄、文化程度和检验人员的职务和职称的结果差异均具有统计学意义(P<0.05)。
3 讨论
3.1 微生物标本不合格原因分析 检验质量与微生物标本的合格率关系密切。微生物标本的特殊性决定着对微生物标本的要求比对血液类和生化类的标本要求更高。
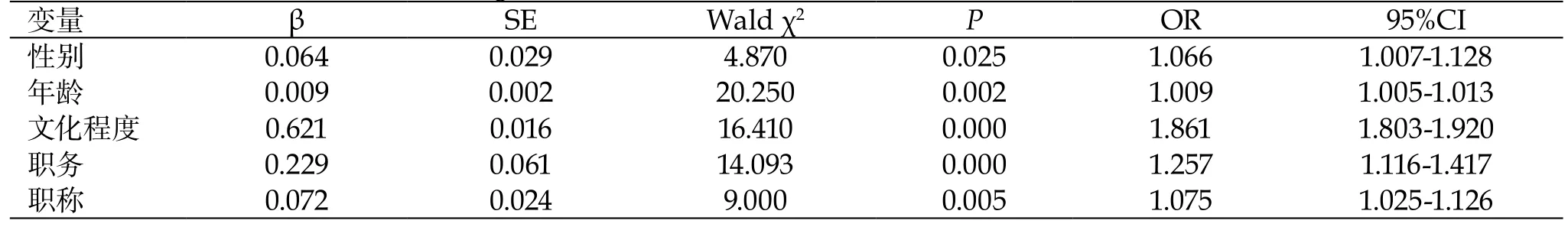
表3 微生物标本不合格原因多因素Logistic回归分析
从检验者角度,对于同样的标本,检验者处于的健康状态不同导致标本采集的方式亦不同。比如采集尿液标本,日常患者自己采集中段尿,而对于使用导尿管的患者,不能从尿袋中采集尿液标本培养细菌,只能从导尿中采集。但在实际操作中,部分家属或护士认为两个部位采集的标本都是一样的,为了方便从而在错误的地方采集。不严格的操作方法在送检和接受标本时导致污染样本从而失去标本的培养价值。从操作人员的角度,由于操作人员没有经过采集、送检等环节专业的学习培训,缺乏相关的经验。在无菌体液采集中,需严格遵守无菌操作,如果操作人员缺乏无菌操作的技能与意识,易在标本采集、送检与培养等环节出现漏洞,导致不合格率增加。故加强操作人员规范操作的意识和技能,熟悉流程,才可提高标本的质量。
一些需患者自行采集的标本,由于患者缺乏相关的专业知识,缺乏相关的医学素养,不重视护士或医师交代的注意事项,患者自身的操作有违规范操作,也会导致标本不合格。例如在采集痰液时,患者易将唾液误以为是痰液,故不能满足微生物检验的要求。痰液标本应该是患者呼吸道深处的痰液,而不该是上呼吸道分泌物或唾液。因此,护士在患者采集标本前应做好讲解,让患者能获得正确的标本,从而保证痰液标本的质量。
对于不同的微生物标本,专业要求亦不相同。在痰液的培养过程中注意事项和细节较多,要求较高,因此操作人员需对相关操作和技术有充分的认识,必要时应该选择有经验的操作人员。在采集尿液时,首先需清洁患者的外阴,取患者的中尿段作为标本,立即送检,以免延误检验,如无法及时送检,应将标本保存在4-8 ℃冷藏环境中。此外,还有其他额外的原因会导致标本污染,因此要在接受额送检时排除相关因素,完好保存尿液标本,避免标本渗出或污染。在血液标本的采集过程中可能会由于采集时间出错导致标本被污染或不合格,为了避免药物输液对血液标本的影响,应选择药物输液侧采集血液。粪便标本大多由于未及时送检导致标本干燥,粪便中的细菌死亡,从而导致检测结果呈假阴性,故应及时送检,控制送检的时间。无菌体液标本不合格原因主要是由于送检不及时、条形码贴错和标本污染。
3.2 控制微生物标本不合格的措施 标本不合格的原因与采集者自身采集到送检、检验等环节都息息相关。因此,为了降低或避免标本不合格率,初期应该给患者讲解采集标本时的注意事项,提醒患者在采集标本前做好个人卫生、药物使用、饮食方面的注意事项,避免在采集中出现采集错误、污染等问题[5]。在采集的环境和工具管理上,所有工具都应沉底刷洗,不应有任何的残余物,利用高压锅进行杀毒灭菌,烘干后备用,要保证无菌化,确保盛装标本的容器或存放位置不存在污染。检验工具应在1周内利用,如未在1周内利用,应进行第二次杀菌,每次灭菌都应利用温变试纸检测灭菌温度,保证达到灭菌标准。采集结束后如不能及时送检,应确保存放环境的无菌化与温度,避免其他因素或人员影响或污染标本。送检时,应密封好标本,避免漏出、过多震荡与标本间混合等。因此,在科室管理和人员管理上,标本管理的全流程都需跟严格的管理,需形成专项制度,操作应该做到细致化与标准化。此外,操作的环境应该做好监控,当相关人员操作出现差错时能被有效监督。除了定期培训管理外,还应做好考核,应该公示考核结果,使得相关人员重视提高相关的技能。在日常工作中,应及时总结汇报,对操作中存在的问题的原因和解决措施进行分析,让管理与相关的流程能够与时俱进,防止管理制度滞后影响工作管理的有效性。还应建立严格的标本接受制度,对不合格的标本及时记录,一旦检验人员在检验的过程中发现了不合格的标本,需及时记录下不合格的原因和标本来源。总结和归纳不合格的原因,具有针对性的培训标本采集知识,强化标本的管理,预防在未来的检验工作中再次出现类似的情况。
在本研究中,由于患者年龄、性别、文化程度等差异,各个患者对护士或医师的宣教理解程度不同,对检验工作知识认知程度也不同,因此,还应根据患者自身认知程度的差异,准备通俗易懂的检验工作知识与注意事项,可采用书面形式配合图文的形式,让患者理解后再做标本采集工作。
医院内部沟通时,应重视检验各个环节中人为的因素。检验人员和护士应做好沟通和衔接工作,做好相关知识和培训的普及,提高护士无菌操作的意识。检验人员和护士应保持沟通畅通,默契配合,检验人员需将需护士配合的工作与护士沟通,而护士需将标本采集的真实情况反映给检验人员,保持消息畅通,从而从源头控制标本。
总之,应从微生物检验标本的采集、送检、检验等环节严格管理,降低标本的不合格率,充分发挥科室间的相关配合作用,提升管理力度,完善流程,提高检验的效率和质量,降低不必要的资源浪费。
