1.5 T MRI测量与一次性髌骨外侧脱位诊断及分型的关系
2020-03-11胡晓明
胡晓明,姚 军
(上海市松江区中心医院 放射科,上海 201600)
一次性髌骨外侧脱位(transient lateral patellar dislocation,TLPD)是现阶段临床中十分常见的运动相关损伤疾病,多发生在关节扭伤瞬间,患者髌骨脱位后多数可自行复位,容易导致门急诊出现较高漏诊和误诊率[1]。有报道指出,多数髌骨脱位患者在初次就诊时多未被初次诊断确诊[2]。CT检查、X线片对髌骨自行复位诊断的准确性及敏感性均较低,并可能导致患者出现误诊或漏诊[3]。磁共振成像(MRI)在临床中有较高应用价值,其具有较高的软组织分辨率及多方位成像的优点,在临床膝关节的检查中已被广泛应用[4]。但目前MRI在TLPD中的应用仍鲜有报道,因而笔者将我院收治的TLPD患者作为研究对象,分析MRI测量胫骨结节-股骨滑车凹间距(TT-TG, tibial tuberosity-trocholear distance)、髌骨高度(patellar height,PH)、股骨滑车沟角(sulcus angle,SA)、滑车沟深度(sulcus depth,SD)与TLPD患者诊断及分型的关系。
1 资料与方法
1.1 一般资料
经我院伦理委员会批准,将2018年1月~2019年2月期间我院收治的50例符合入组及排除标准的TLPD患者作为研究对象,同期选取50例膝关节正常者作为对照组,观察组:患者男9例、女41例,年龄(21.88±2.37)岁,病程(3.27±0.32)天,左膝31例、右膝19例;对照组:男10例、女40例,年龄(22.04±2.41)岁,病程(3.31±0.41)天,两组一般临床资料差异无统计学意义(P>0.05),具有可比性。
1.2 入组标准
(1)关节镜或手术确诊为髌骨外侧脱位;(2)临床确诊有确切的TLPD;(3)对本研究知情并签署知情同意书。
1.3 排除标准
(1)存多种复发性髌骨脱位;(2)存膝关节既往手术史;(3)主动申请退出本研究。
1.4 方法
本研究中所有受试者在进行检查时,取仰卧位,并采用包裹式表面线圈对脚部进行固定,后使用GE-SIGNA EXCITE-HDx 1.5TMRI扫描仪对横断面、矢状面及冠状位扫描,其扫描参数为:自旋回波(TR/TE:3050/32 ms)序列T1WI、快速自旋质子双回波(TR/TE:500/9.98 ms)序列TSE-PDW1-T2WI、扫描层厚4~5 mm且无间隔、视野160×210,矩阵256×256。
1.5 MRI图像处理分析
本研究所有图像均由两名独立MRI诊断医师对图形进行分析和测量,对TLPD患者的Dejour分型[5]进行分析,共分为A、B、C及D型。且测量指标包括股骨滑车沟角(SA):膝关节横切面测量股骨滑车内外软骨侧面;髌骨高度(PH):通过TSE-PDW1-T2WI测量髌腱与髌骨长度比值;滑车沟深度(SD):滑车沟最凹点至宽度的垂直距离;滑车外侧面比例以及胫骨结节-股骨滑车凹间距(TT-TG):股骨端垂线与胫骨端垂线间距离。
1.6 统计学方法
使用SPSS 20.0行统计学分析,采用百分率及(均值±标准差)表示计数和计量资料,且行卡方及t检验分析资料差异,绘制ROC曲线分析各指标及多指标联合应用的诊断价值,其中,多指标联合诊断采用Logistic回归模型行Forward模型分析,采用多因素回归模型分析TT-TG、PH、SA、SD与TLPD分型的关系,P<0.05则差异有统计学意义。
2 结果
2.1 两组受试者1.5 T MRI扫描各指标检测结果
观察组患者TT-TG、PH、SA水平均明显高于对照组,且差异存统计学意义(P<0.05),观察组患者SD水平明显低于对照组,且差异有统计学意义(P<0.05),详见表1。

表1 两组受试者1.5 T MRI扫描各指标检测结果
2.2 各指标诊断价值
研究结果显示,TT-TG、PH、SA及SD指标的联合应用可明显提高TLPD诊断的敏感度、特异度及准确度(P<0.05),且4项指标的联合应用AUC明显高于各指标单独应用,差异有统计学意义(P<0.05),详见表2及图1。
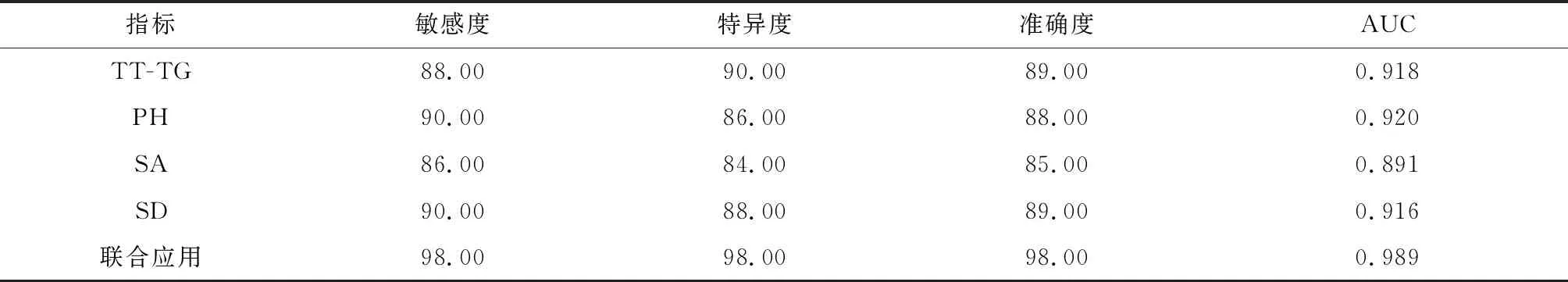
表2 各指标诊断价值
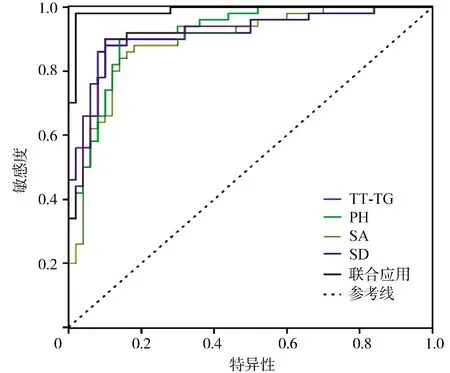
图1 各指标诊断价值
2.3 不同分型患者各指标检测结果
随着患者Dejour分型恶化,患者TT-TG、PH及SA水平均明显升高,SD水平随之明显降低,且差异存统计学意义(P<0.05),详见表3。

表3 不同分型患者各指标检测结果
2.4 各指标与临床分型的关系
研究结果显示TT-TG、PH、SA及SD是影响TLPD患者临床分型的独立性影响因素(P<0.05),详见表4。

表4 各指标与临床分型关系
3 讨论
TLPD是目前临床中较为常见的膝关节损伤,占运动员积血的16%左右[6]。但由于髌骨在出现TLPD后的自行复位,导致临床常规影像学检查及初诊体检时无法有效确诊,进而导致误诊或漏诊[7]。因而临床中加强对该病的认知和对受伤机制的深入研究,具有十分重要的意义。既往研究指出,TLPD多称之为创伤性髌骨脱位、急性髌骨脱位等[8]。有学者则将TLPD定义为急性滑脱性髌骨关节撞击症,并认为可更有效地体现其病理损伤改变[9]。但目前国内外多数学者将其称为一次性髌骨外侧脱位,这有助于提高对急性髌骨脱位后自行复位的认知,有效减少误诊或漏诊的发生[10]。研究发现,TLPD的损伤机制可能是,人体长期处于站立位后,当膝关节内旋、屈曲或外翻时,髌骨出现向外脱位或移动的趋势,但又受限于股骨外踝阻挡及髌骨内侧结构限制[11]。在扭转力的作用下,髌骨外侧面滑过股骨外踝滑车面后,髌骨内下部及髌骨嵴对外踝前部造成挤压和撞击,病灶处相应部位出现软骨或骨损伤,进而可能导致出现髌骨脱位或半脱位,在髌骨脱位后自行复位过程中,再次对骨或软骨造成挤压和撞击,造成再次损伤,并对髌骨内侧结构产生不同程度的损伤[12]。
目前,临床采用MRI对TLPD进行扫描检查时,可有效发现髌骨下部及髌骨嵴对股骨外踝前部因挤压和撞击造成的对吻征,并更易发现上述部位的软骨损伤[13]。在胫骨结节外移的多种表现中,TT-TG增大是最为主要的表现之一[14]。一般情况下,胫骨结节外移可能会加大股四头肌牵引髌骨外移力度,并可能导致髌骨移位,因而采用TT-TG指标对TLPD患者进行评估具有十分重要的意义[15]。本研究结果显示,观察组患者TT-TG、PH、SA水平均明显高于健康对照组,SD水平明显低于健康对照组,且采用TT-TG、PH、SA及SD指标的联合应用可明显提高TLPD诊断的敏感度、特异度、准确度、AUC。此外,随着患者Dejour分型恶化,患者TT-TG、PH及SA水平均明显升高,SD水平随之明显降低,进一步分析发现,TT-TG、PH、SA及SD是影响TLPD患者临床分型的独立性影响因素。SA是评估患者滑车发育的重要增大,随着SA增大,可能导致SD变浅,并可能引起髌骨关节不稳。TT-TG、PH、SA增大,以及SD减少,可能是导致TLPD发生及发展的重要因素,可通过使用MRI对患者TT-TG、PH、SA及SD水平进行检测,为TLPD患者的病情评估及手术方案的确定提供依据。
综上所述,采用1.5T MRI对TLPD患者的TT-TG、PH、SA、SD进行测量,可有效提高临床诊断价值,且TT-TG、PH、SA、SD是影响患者临床分型的独立性影响因素,但本研究并未对患者进行长期随访追踪研究,仍有待后续扩大临床样本数进行深入分析。
