内镜下潜水磨骨在上鼓室切开的应用
2020-03-04赵喜红王武庆
赵喜红 王武庆
1新疆伊犁哈萨克自治州新华医院耳鼻喉科(伊宁835000)
2复旦大学附属眼耳鼻喉科医院耳神经颅底外科上海市听觉医学临床中心(上海200031)
自上世纪九十年代耳内镜引入国内,因其具有视野宽广,能观察显微镜下无法窥见的部位,以及呈像清晰,创伤小,易于图像采集和资料保存的优点,在耳科开展应用并得到迅速发展[1]。耳内镜可越过耳道狭窄通道获得广角和多角度视野,使其在某些手术中相对显微镜更符合微创的要求和理念[2]。耳内镜对神经,血管等隐蔽又深在的腔隙和结构提供满意的暴露,致其手术不仅限于单纯鼓膜修补,还运用于中耳病灶清理,听骨重建等手术。但也存在很多缺点:单手操作耗时且稳定性差,镜面易被热气血液模糊,需反复擦拭镜头,光源热效应损伤等。耳内镜下磨骨成为手术中最困难的环节,也是最耗时的过程,单手狭窄空间内获取清晰视野的同时完成电钻磨骨、冲水以及清理骨粉的工作。不能像显微镜下磨骨那样连续只能分步操作,大大延长手术时间。我组克服以上缺点,合理在术中使用液泵冲水电钻持续潜水磨骨开放上鼓室,取得满意效果,作初步报告:
1 资料与方法
1.1 一般资料
选择耳内镜组2017年5月至2017年9月耳内镜手术患者,根据病史查体及颞骨CT等辅助检查选定胆脂瘤病变范围局限于上鼓室内者61例,耳内镜下开放上鼓室清除胆脂瘤并完成鼓室成型及听骨重建患者61例,均为单耳全麻手术,男25例,女36例,右耳34例,左耳27例,年龄6~73岁,平均39.7岁。随机分为两组:电钻磨骨开放鼓室使用液泵冲水40例(A组),注射器间断滴水21例(B组)。术前所有病例均行纯音听阈声阻抗检查了解听力,耳内镜检查了解鼓膜穿孔大小、位置及鼓室情况,耳轴位CT骨扫描放大+冠状面重建等检查辅助制定手术方案。术后每月定期门诊耳内镜下复查了解鼓膜生长情况,听力恢复情况以及有无胆脂瘤残留及复发。手术方式依照中耳炎临床分类和手术分型指南(2012年)[3]:鼓室成形Ⅰ型是听骨链完整活动良好,单纯进行鼓膜修补,不需要重建听骨链;鼓室成形Ⅱ型是指镫骨上结构存在,镫骨底板活动,采取部分人工钛金属听骨(PORP)重建听力;鼓室成形Ⅲ型是指镫骨上结构缺如,但镫骨底板活动好,采取全部人工钛金属听骨(TORP)重建听力;乳突根治则采取上鼓室径路根据胆脂瘤等病变范围进行开放上鼓室及鼓窦等,彻底清除病变组织,同时进行上鼓室外侧壁重建及不同类型鼓室成型。
1.2 设备与器械
德国STORZ硬管耳内镜一套,镜外径2.5mm、3.0mm,角度0°、30°,长度14cm,配以冷光源及内镜成像系统;瑞士彼岸耳电钻动力系统一套(含液泵冲水装置),2.9mm-4.0mm直切削和金刚砂磨头;常规耳显微手术器械一套;刮匙、平凿、吸引器等。
1.3 手术室布置
患者取仰卧位,术耳45°斜向上,术者正坐于患耳侧;放置冷光源,显示器及录像系统的台车置于患耳对侧,距术者正前方约1.5米;手术台器械置于患者头顶侧,器械护士与术者并排坐于器械台侧,吸引器置于术者右手侧,耳动力系统及液泵冲水装置位于患者非术侧近床尾处。
1.4方法
1.4.1 (液泵冲水电钻持续潜水磨骨开放上鼓室)(A组)
一次性无菌专用连接塑管接电钻注水孔,中间管道置于液泵加压装置卡槽内,另一端接入温塑装0.9%氯化钠注射液500ml。两种启动模式;启动耳电钻液泵冲水同时运行,另种模式电钻与液泵不同步,需脚踏踩至最底端方能完成加压冲水;术中选用同步运行模式,水流速度有10档增减供选,每档流速为15ml/min,随档数增加流速叠加,术中用150ml/min;耳内镜引导下电钻置于中耳腔,启动电钻及冲水装置,加压水冲洗术腔内血渍,待视野清晰,电钻动力系统持续水下作业磨除骨质,耳内镜亦持续置于水中,无需退出擦拭,使用3.2mm直切削钻头以40000r/min连续水下磨骨开放上鼓室(图1)。术中足量水压将抛起骨粉快速冲出耳道外,同时持续大量流动水逆流冲刷镜面,保证水下视野清晰,免去退出内镜擦拭镜头。根据水下清晰度调整水压大小,若术中组织碎屑过多,水下能见度降低,可增加水压冲洗术腔待视野清晰后继续水下操作。操作中内镜在耳道内始终处于潜水状态,无需退镜擦拭也无需分次取出清理中耳腔残余冲洗液。连接液泵的输液管不可过长,易造成水压不足,影响水下清晰度。术腔内可放置塑胶片保护皮瓣,避免水下电钻连带绞损漂浮组织。
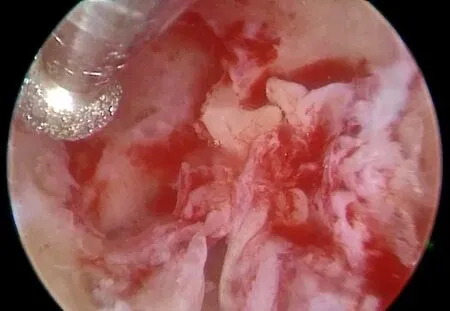
图1 术中液泵冲水电钻持续潜水切开上鼓室。Fig.1 Atticotomy were connected surgery in water with infusion pump and surgical dril.
1.4.2 注射器滴水电钻间断磨骨开放上鼓室(B组)
20ml注射液器内置常温0.9%氯化钠注射液配以5ml注射液器针头,将针头做30°弯曲。启动电钻动力系统用3.2mm直切削钻头以4000r/min磨骨开放上鼓室,助手持20ml注射器在耳道口沿电钻缓慢滴水,保持打磨出的骨粉潮湿不飞溅。助手根据电钻磨骨速率调整滴水速度,待骨粉漂浮遮挡手术区域及视野时,停止操作。退出耳内镜擦拭镜头,注射器大量常温生理盐水冲洗中耳腔内骨粉,再用鼓室吸引器吸出残余冲洗液。此法间歇磨骨暴露上鼓室。
1.4.3 统计学方法
采用SPSS17.0软件对各组进行正态性检查,再对上鼓室切开手术时间、平均速度及术后6个月平均气导听阈均提高分贝进行t检验分析;采用卡方检验对术后干耳时间超过1个月百分率进行比较,由于有2个格子的理论值小于5,采用Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
所得各组数据均符合正态分布,术中40例液泵冲水连续磨骨较21例注射器滴水间断磨骨开放上鼓室耗时明显缩短,两组耗时之间有统计学差别(t=-14.391,P<0.001),两组磨骨平均速度差异具有统计学意义(t=-25.120,P<0.001)(表1)。所有患者术后随访1-6个月,在耳内镜下观察鼓膜生长情况,形态良好,无明显内陷,鼓膜修补成功率100%。术后干耳时间超过1个月:A组为96%,B组为94%,差异无统计学意义(Fisher确切概率法,P=1.000),61例患者听力重建成功,未发现胆脂瘤残余及复发。在术后6个月A组平均气导听阈均提高(20.132.54)dBHL,B组平均气导听阈均提高(21.091.98)dBHL,差异无统计学意义(t=-1.483,P=0.144)(表2)。1例电钻磨骨损伤水平半规管,发生于注射器滴水电钻间断磨骨开放上鼓室组(B组),术后眩晕,对症处理1周后好转;2例患者术中鼓索神经离断,1例发生于A组,1例发生于B组,均为环切刀清理鼓室肉芽时离断,非使用电钻时损伤,术后无明显味觉障碍。术中耳内镜下电钻开放上鼓室联合液泵保证连续清晰水下作业,电钻磨骨同时完成骨粉清理与冲水,省时省力。
3 讨论

表1 两种方式术中开放上鼓室耗时及平均速度Table 1 Compare operative time and average speed at atticotomy in two method

表2 两种方式术后干耳及听力改善比较Table 2 Compare dry ear time more than 1 month and hearing improvement in two method
内镜技术使手术更加微创。微创手术是目前国内外学者追求目标,也是目前的发展趋势。内镜技术通过其放大清晰视野,不仅能最大可能安全准确有效地彻底清除病灶,而且提倡最大限度保留器官的正常生理功能,缩短手术时间,减少出血量及手术并发症[4]。
耳内镜依靠其自身特点,作为临床手术工具,日趋成熟,运用逐步扩展。近年来,耳内镜手术热点聚焦于上鼓室胆脂瘤[5,6],少数文献将耳内镜技术应用扩展至鼓窦、乳突、内耳和侧颅底手术[7,8],其中蹬骨手术已较成熟[9,10],人工耳蜗植入和内耳肿瘤也有报道[11-14],但病例较少。手术治疗中耳胆脂瘤一直以来都是耳外科医生关注的焦点[15,16]。
2016 欧洲神经耳科学协会(EAONO)与日本耳科协会(JOS)“中耳胆脂瘤的定义、分类和分期”共识[17]中,松弛部胆脂瘤又称为上鼓室胆脂瘤,属于获得性胆脂瘤中袋状内陷型胆脂瘤的其中一种。Presutti[18]对上鼓室胆脂瘤专门做了分期,认为中耳胆脂瘤仅局限在上鼓室内(C1期,C1a期仅累及上鼓室外侧与C1b期同时累及上鼓室内外侧)或向下累及中鼓室、前鼓室、下鼓室(C2b期)可以行全耳内镜处理,如果胆脂瘤累及到鼓窦、乳突(C2a期)、同时累及下、后鼓室(C2c期)、鼓室窦及面神经区等(C3期)、内耳或岩尖(C4期)就要联合显微镜或辅助显微镜下手术处理。
随着近年来耳内镜日新月异的发展,手术邻域逐渐延伸,内镜下中耳胆脂瘤手术也彰显其优越性。耳内镜将微创,精准带入耳科学,改变了手术理念,对中耳解剖和生理有了新的认识。国外大样本长期随访的研究结果显示,耳内镜下中耳胆脂瘤手术[19],尤其是中耳上鼓室胆脂瘤手术[20]术后复发及残余病变发生率,与传统显微镜手术的术后效果相当,术后效果也值得肯定。
中耳胆脂瘤,残留是导致手术失败的主要因素。尤其是面隐窝,前上鼓室隐窝,咽鼓管骨段鼓室口等是复发的主要地方[21]。在选择合适的适应症前提下,耳内镜经耳道治疗上鼓室胆脂瘤可减少病变残留。多角度耳内镜下可做到视野无死角探查鼓室,但在清除病变的过程中,并不能达到可视即可及的要求,附加中耳腔各鼓室隐藏于骨质内,术中往往需去除外侧壁的内侧骨质暴露视野,以便彻底清除病灶,将复发与残留几率降至最低。耳内镜下去除骨质常选用以下方式:电钻、刮匙、平凿。中耳炎患者病程时间较长,多数幼年发病,乳突常呈板障硬化型,使用刮匙去除骨质费时费力,成效低,尤其不适合女医师使用。选用平凿去骨,耳内镜扩大视野的同时也缩小了操作空间,耳道入路下凿骨空间狭小,操作不易掌控轻重,精准度降低。尤其处理鼓索神经周围骨质,凿离的大块骨质易包绕悬挂于鼓索神经上,单手操作无支撑点不易剔除,延长手术时间。此时电钻的使用显得尤为关键,不仅缩短手术时间更使操作精准化,但在耳内镜下操作又暴露其以下弊端:(1)单手操作,吸引器清理骨粉很难配合电钻同时使用。(2)耳内镜为管状视野,物镜端尖锐的边缘和镜身在手术中无法呈现在视野中,易被电钻损伤,也易被电钻抛起的组织碎片蒙蔽镜面。(3)耳内镜光源有较高的温度,手术在耳内镜下近距离观察和操作,若亮度过高,在同一部位停留时间过长,易形成局部热损伤[22]。高速旋转的电钻也产生高热能,光源与电钻的热效应对组织造成损伤。(4)开放的咽鼓管以及非等温环境使镜头产生雾虚,模糊视野。(5)术中不断擦拭物镜,内镜频繁进出增加对耳道皮肤损伤机率。
磨骨是耳内镜下手术最困难的环节,因其单手操作无法完成电钻磨骨、冲水与吸引器清理骨粉的任务。过去显微镜下常用的磨骨方法不能使用,有些医生采用少量水进行磨骨,但没有办法及时吸走液体和产生的骨粉,数秒钟后就无法看清钻头下的结构,导致要频繁停下电钻,清理骨粉和积液后再磨,耗时明显延长,让内镜下磨骨成为开展内镜手术最大的困难之一。内镜下电钻联合液泵磨骨明确缩短手术时间,还可避开多种弊端,全程持续水下磨除骨质,确保手术连贯性,视野清晰中精细操作,利于保留鼓室结构和功能。术中一手持镜一手使用电钻,足量压力的水瞬间将抛起的骨粉及组织碎片冲出耳道外,保持术野干净,克服单手操作电钻并完成冲水及清理骨粉的弊端,同时流动水逆流冲刷镜面可获得清晰视野,也保证内镜持续处于水下工作状态。加压水下作业术腔始终处于低温流动水中,该环境下利于止血的同时将光源与电钻对组织的热损伤降至最低,持续低温水下操作避开镜头产生雾虚,进一步保证磨骨的连续性。免去擦拭镜头时间,同时降低进退物镜对耳道皮肤的损伤概率。液泵可重复使用,无需消毒,装置简易,利于临床使用。
耳内镜下经耳道开放上鼓室清除病灶同期完成鼓室成型及听骨重建手术日趋成熟,其优越性也愈加彰显,这要求术者更加熟练掌握复杂的耳部解剖及病理生理知识。耳内镜新技术作为一种手术工具,初步发展阶段,在器械的运用上需继续探究,扬长避短。在临床实践中应根据病变特点,制定合理手术方案选择合适工具,方能使治疗效果最优化。
耳内镜下液泵联合电钻开放上鼓室可清晰连续水下作业,术中省时省力,可尽量避开单手操作多种弊端,全程水下作业磨骨,视野清晰中精细操作,利于保留结构和功能,装置简易,利于临床使用,值得尝试。本报告缺陷是回顾性报告,观察病例数量不多,随访时间短,远期效果有待观察。
