过客淋巴细胞相关的ABO非同型肝移植后引发重度贫血1例
2020-03-03肖艳丽李代红
肖艳丽, 李代红, 刘 伟
(天津市第一中心医院输血科,天津 300192)
肝脏器官移植作为治疗慢性肝功能衰竭最有效的治疗方法之一,其需求越来越大,而为了弥补其供体来源的局限性,ABO非同型的肝移植例数也在不断增长。当供体肝移植物中残存的淋巴细胞被转移至受体中时,会产生抗受体红细胞的同种抗体并继发黄疸和溶血性贫血等一系列的临床症状,发生过客淋巴细胞综合征(passenger lymphocyte syndrome,PLS)。PLS一般表现为IgG介导的血管外溶血和网织红细胞增多症。在天津市第一中心医院进行的1例肝移植发生移植术后过客淋巴细胞引起的严重溶血性贫血(供体B型RhD阳性,受体AB型RhD阳性),经皮质激素和辐照洗涤红细胞输注治疗后,效果良好。
1 病例资料
患者,女,53岁,AB型及RhD阳性,主因“发现乙型肝炎病毒感染20余年,乏力1个月”入院,临床诊断:乙型肝炎肝硬化,门静脉高压症,脾切除,经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt,TIPS)术后及胆囊切除术后,于2018年5月静脉复合全麻下行原位肝脏移植术,供肝B型RhD阳性,质量完好。术前检查总胆红素32 μmol/L,直接胆红素16 μmol/L。手术过程顺利,共输注交叉配血相合的去白悬浮红细胞AB型8 U,新鲜冰冻血浆1 980 mL,冷沉淀10 U。术后血红蛋白97 g/L,静脉补液,维持内环境稳定。肝脏移植术后早期给予厄他培南抗感染治疗,给予FK506和甲泼尼龙琥珀酸钠抗排斥,同时给予保肝、抑酸、护肝、抗凝等治疗,密切观察患者病情变化。之后患者血红蛋白稳定在100 g/L左右。术后第8天,血常规检查:血红蛋白下降至72 g/L,总胆红素上升至34 μmol/L,患者无明显的贫血症状,腹部超声示移植肝及血流未见明显异常,肝内外胆管无扩张,排除其他出血情况,给予一般治疗。直至术后第14天,患者自觉呼吸困难憋气,皮肤黄染加重,血红蛋白下降至46 g/L,总胆红素上升至59 μmol/L(表1),网织红细胞绝对值209×109/L,申请AB型RhD阳性悬浮红细胞输注。血型复检时发现正反定型不一致并且配血时主次侧均凝集。重新抽取血样进行进一步鉴定。
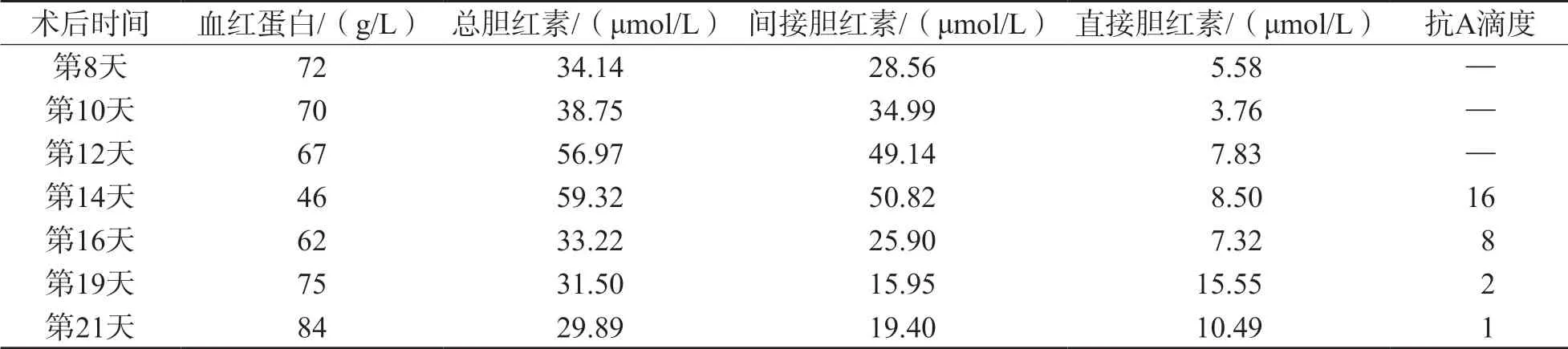
表1 肝脏移植后实验室指标变化
2 血型血清学试验
2.1 试剂与仪器
抗A抗B血型定型试剂(单克隆抗体)、Rh D(IgM)血型定型试剂(单克隆抗体)、人ABO反定型用红细胞试剂盒(上海血液生物医药有限公司);红细胞血型抗体筛选细胞(微柱凝胶法)、人ABO反定型红细胞测定试剂盒(微柱凝胶法)、ABO-Rh血型检测卡(微柱凝胶法)、抗人球蛋白检测卡(微柱凝胶法)均购自西班牙Diagnostic Grifols. S.A.公司;ERYTRA全自动血型分析仪(西班牙Diagnostic Grifols.S.A.公司)。
2.2 血型鉴定
患者术前的血型鉴定为AB型RhD阳性,图1。术后第14天的血型复检结果见图2和表2。

图1 患者术前血型鉴定结果

图2 患者术后第14天血型复检结果
2.3 抗体筛选试验
使用2种方法检测意外抗体情况:盐水介质试管法检测IgM类抗体,抗人球蛋白卡检测IgG类抗体,均显示为阴性,排除抗A抗B以外同种抗体存在的可能性,术后14 d与自身细胞有凝集,提示含有IgG类抗体。见表3。
2.4 直接抗人球蛋白试验
将患者标本离心后,取压积红细胞配成2%~3%的红细胞悬液,取50 μL加入到微柱凝胶抗人球蛋白检测卡中,配套离心机离心5 min(90×g 2 min,250×g 3 min),结果阳性(4+),证明患者的红细胞被致敏,存在IgG类抗体。
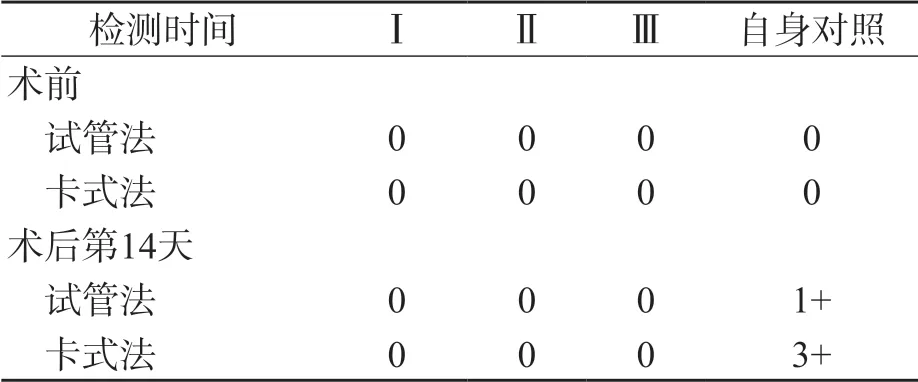
表3 患者抗体筛查结果
2.5 放散试验
患者红细胞在56 ℃进行热放散,放散液分别于A1c、Bc、Oc和抗筛细胞进行反应,反应结果为:与A1c反应凝集强度为2+,与Bc、Oc、Ⅰ、Ⅱ、Ⅲ号抗筛细胞反应为阴性。
2.6 抗体滴度检测
将患者标本离心后对血浆进行倍比稀释,用抗人球蛋白法检测抗体效价。结果显示抗A抗体效价为16,此后在术后第16天、第19天、第21天进行检测,抗体滴度明显下降。见表1。
2.7 输血治疗
受者血清中检出抗A抗体,经放散试验证实患者红细胞被IgG抗A抗体致敏,抗体滴度为16,直接抗人球蛋白试验4+,抗体筛选为阴性,判断为PLS。临床作出诊断后鉴于患者含抗A抗体,为安全起见,改为输注O型辐照洗涤红细胞4 U,同时静脉输注甲泼尼龙,输血后血红蛋白由46 g/L上升至62 g/L,总胆红素由59 μmol/L下降至33 μmol/L,抗A抗体滴度由16下降到8。术后第21天,抗体效价明显下降为1,胆红素水平也逐渐下降,患者贫血症状明显缓解。
3 讨论
PLS一般发生在实体器官移植后,骨髓造血干细胞移植[1]或输注富含B淋巴细胞的细胞治疗后[2-3]。 供体过客B淋巴细胞在移植肝脏、肾脏、心脏/肺或其他实体器官后,对受者的红细胞产生了抗A或抗B免疫抗体[4],常常引起溶血性贫血。PLS主要发生在ABO非同型的器官移植和骨髓移植中,尤以O型供者、A型受者的病例常见,主要是由于O型血的个体更易产生IgG的抗A或抗B抗体[5-6]。另外,ABO血型系统以外的血型抗体,如MNS系统、Kidd系统、Kell系统和Lewis系统的抗体也较易引发PLS[7]。PLS产生的抗体一般有7~14 d的潜伏期,一般在术后3个月抗体水平减弱至消失[8]。有学者提出,在ABO非同型的肝脏移植中抗体的来源途径为供肝的过客淋巴细胞,供者肝脏中的淋巴细胞不会因为灌洗而减少,其原因可能是肝脏中的淋巴细胞相关抗原1(lymphocyte function-associated antigen-1,LFA-1)的功能很强,该分子又与细胞间黏附因子-1(intercellular adhesion molecule-1,ICAM-1)发生联系而使其表达增强,最终处理后的供肝淋巴细胞总数为(5.3±2.9)×109个,几乎达到整个外周血中的淋巴细胞总数的1/2[9]。肝移植再灌注后,最初的免疫反应是供体淋巴细胞释放入外周血,而受体淋巴细胞则向移植物聚集。肝移植术后供体的大量淋巴细胞会从血液循环进入组织成为衍生淋巴细胞,可在血液、淋巴结和皮肤中存在[9]。这类PLS引起的贫血比较严重,需要及时采取针对性的输血支持治疗。
本例患者发生严重贫血的时间是在术后第14天,血红蛋白下降,总胆红素升高,血清学鉴定检出IgG抗A抗体,直接抗人球蛋白试验阳性,血红蛋白由100 g/L下降至46 g/L,肝移植后患者由于使用免疫抑制剂,免疫力降低,因此引起的贫血较为严重。临床决定给予输血治疗,立即改输O型辐照洗涤红细胞,同时给予抗排斥药物治疗,患者的贫血症状改善。
目前,国内外对于PLS的预测和治疗还未形成统一的标准,临床治疗策略也都是个案报道。但大家普遍认为治疗的基本原则是纠正贫血,去除抗体,减少B细胞的增殖[10]。中度到重度PLS的主要治疗方法是输注不与供体来源的抗体发生反应的红细胞。在大多数情况下,PLS可自行缓解。对于较为严重的溶血,可以进行洗涤红细胞和冰冻血浆输注,并对洗涤红细胞进行辐照处理,可以预防输血相关的移植物抗宿主病(graft-versus-host disease,GVHD)发生,并且新鲜冰冻血浆也应该进行病毒灭活,尽可能为患者提供输血保护,降低输血不良反应,减少新的抗体输入[10]。王文婷等[11]的报道同样提出对PLS的患者所输注的血液制品均应进行辐照和病毒灭活。此外,利用抗CD20单克隆抗体治疗可以减轻溶血程度[12],大剂量的肾上腺皮质激素治疗联合洗涤红细胞,外加维持足够的肾血流量,血浆置换,必要时行脾切除术,也是临床推荐的治疗策略[13]。
综上所述,对于临床进行的ABO非同型的肝移植,当发生黄疸及溶血症状加重时,应高度怀疑PLS的发生,并作出及时、正确的诊断。因为在肝移植的并发症中,PLS的发生率高达30%,如果没有正确而适合的输血支持,PLS相关贫血的严重程度可能会危及患者生命。结合本例报道,此类患者的输血原则是输注Rh同型O型去白辐照洗涤的红细胞。
