2型糖尿病视网膜病变相关危险因素分析
2020-01-07王霞娟程海燕吴文君浦丹凤朱圣炜
王霞娟,程海燕,吴文君,浦丹凤,朱圣炜,石 维
(南京医科大学附属无锡人民医院内分泌科,江苏 无锡 214023)
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病高度特异性的微血管并发症,也是最常见的慢性并发症之一。在20~74岁成人新发失明病例中,DR是最常见的病因。DR的早期症状比较隐匿,致盲又往往是突发的,而目前临床上对增殖期的DR没有确切挽救视力的有效治疗方法。因此,减少糖尿病性致盲的关键在于早期发现无症状的DR,使患者在失明前得到有效治疗。在既往研究中,普遍观点认为DR发生的主要危险因素包括糖尿病病程、高血糖、高血压、血脂紊乱等,其他危险因素还涉及吸烟、肥胖、糖尿病发病年龄及遗传因素等[1-2]。由于性别的差异,其危险因素在不同群体间的分布可能不同,如女性患者一般极少吸烟,而男性患者由于应酬多等导致代谢综合征的发生率高于女性[3]。本研究对不同性别2型糖尿病(type 2 diabetes mellitus,T2DM)并DR患者的临床及实验室检查结果进行比较分析,旨在探讨不同性别DR发生的相关危险因素,从而为DR的早期诊断和防治寻找到可能有效的生物学指标,以期在临床工作中更有针对性地进行分别干预。
1 资料与方法
1.1一般资料 回顾性分析2015年1月至2016年12月南京医科大学附属无锡人民医院内分泌科收治的2 682例住院T2DM患者的临床资料,其中确诊合并DR的所有资料完整的T2DM患者共1 323例作为研究组(DR组),其中男712例、女611例;选取同期住院性别、年龄匹配但无DR的1 359例T2DM患者作为对照(非DR组),其中男740例、女619例。所有患者均符合1999年世界卫生组织[4]糖尿病诊断及分型标准,并排除糖尿病急性并发症,各种急慢性感染性疾病,肝、肾功能不全,严重心脑血管疾病,血液系统疾病,恶性肿瘤及妊娠者。
1.2方法 ①记录患者性别、年龄、有无吸烟史(吸烟的定义参照1984年WHO推荐的标准[5],即每天吸烟1支以上、连续时间长于1个月为吸烟;否则判断为不吸烟)、他汀服用史(目前服用≥4周判断为服用;否则判断为不服用)、糖尿病病程、既往有无确诊的高血压病史及高血压病程(参考《中国高血压防治指南2010》[6]),测量身高、体重,计算体质指数(body mass index,BMI);糖尿病起病年龄(糖尿病起病年龄=年龄-糖尿病病程);以标准水银柱式血压计测量坐位右上臂血压,并记录收缩压和舒张压。②生化指标标本留取和检测:所有研究对象均禁食8~10 h并晨起暂停一切降糖方案,在空腹静息状态下抽取静脉血,测定空腹血糖(fasting blood glucose,FBG)、血肌酐(serum creatinine,Scr)、胱抑素C(cystatin C,CysC)、尿酸(uric acid,UA)、总胆固醇(total cholesterol,TC)、三酰甘油(triglyce-ride,TG)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、空腹C肽(fasting C-peptide,FC);标准馒头餐试验下的餐后2 h血糖(2 h postprandial blood glucose,2 h PG)和餐后2 h C肽(2 h postprandial C-peptide,2 h CP)。慢性肾脏病流行病学合作研究组公式估算的肾小球滤过率(estimated glomerular filtration rate,eGFR)[mL/(min·1.73 m2)]=141×(Scr/K)a×(0.993)age×1.018(女性)(K值:女性=0.7,男性=0.9;a值:女性,Scr≤0.7,a=-0.329,Scr>0.7,a=-1.209;男性:Scr≤0.9,a=-0.411,Scr>0.9,a=-1.209)[3]。③患者均接受眼底照相和(或)眼底造影。眼底照相和眼底造影结果如有差异,以眼底造影结果为准;双侧眼底检查结果如不同步,取程度严重侧的结果。眼底检查由我院固定眼科医师操作,并对结果按照2002年国际DR分级标准做出相应诊断[4]。
1.3其他微血管并发症诊断 ①蛋白尿:在避免剧烈运动下,连续留取3 d晨尿测定尿白蛋白和肌酐,计算尿白蛋白/肌酐值,以2次尿白蛋白/肌酐值≥30 mg/g 判断为尿蛋白异常。②糖尿病周围神经病变(diabetic peripheral neuropathy,DPN):临床上有手足指(趾)对称性感觉障碍等临床症状或神经电生理检测有神经传导速度异常则判断为DPN存在。
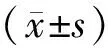
2 结 果
2.1男性DR组与非DR组基本资料比较 两组年龄、BMI、TC、LDL-C、HDL-C比较差异无统计学意义(P>0.05),男性DR组吸烟史比例、糖尿病病程、HbA1c、FBG、2 h PG、高血压病史比例、高血压病程、收缩压、舒张压、他汀服用史比例、TG、UA、Scr、CysC及DPN比例、蛋白尿发生率均高于非DR组(P<0.05),DR组糖尿病起病年龄、FC、2 h CP、eGFR 低于非DR组(P<0.05)。见表1。
2.2女性DR组与非DR组基本资料比较 两组年龄、BMI、吸烟史比例、高血压病程、舒张压、TC、HDL-C比较差异无统计学意义(P>0.05),女性DR组糖尿病病程、HbA1c、FBG、2 h PG、高血压病史比例、收缩压、他汀服用史比例、TG、LDL-C、UA、Scr、CysC、DPN比例及蛋白尿发生率均高于非DR组(P<0.05),DR组糖尿病起病年龄、FC、2 h CP、eGFR 低于非DR组(P<0.05)。见表2。
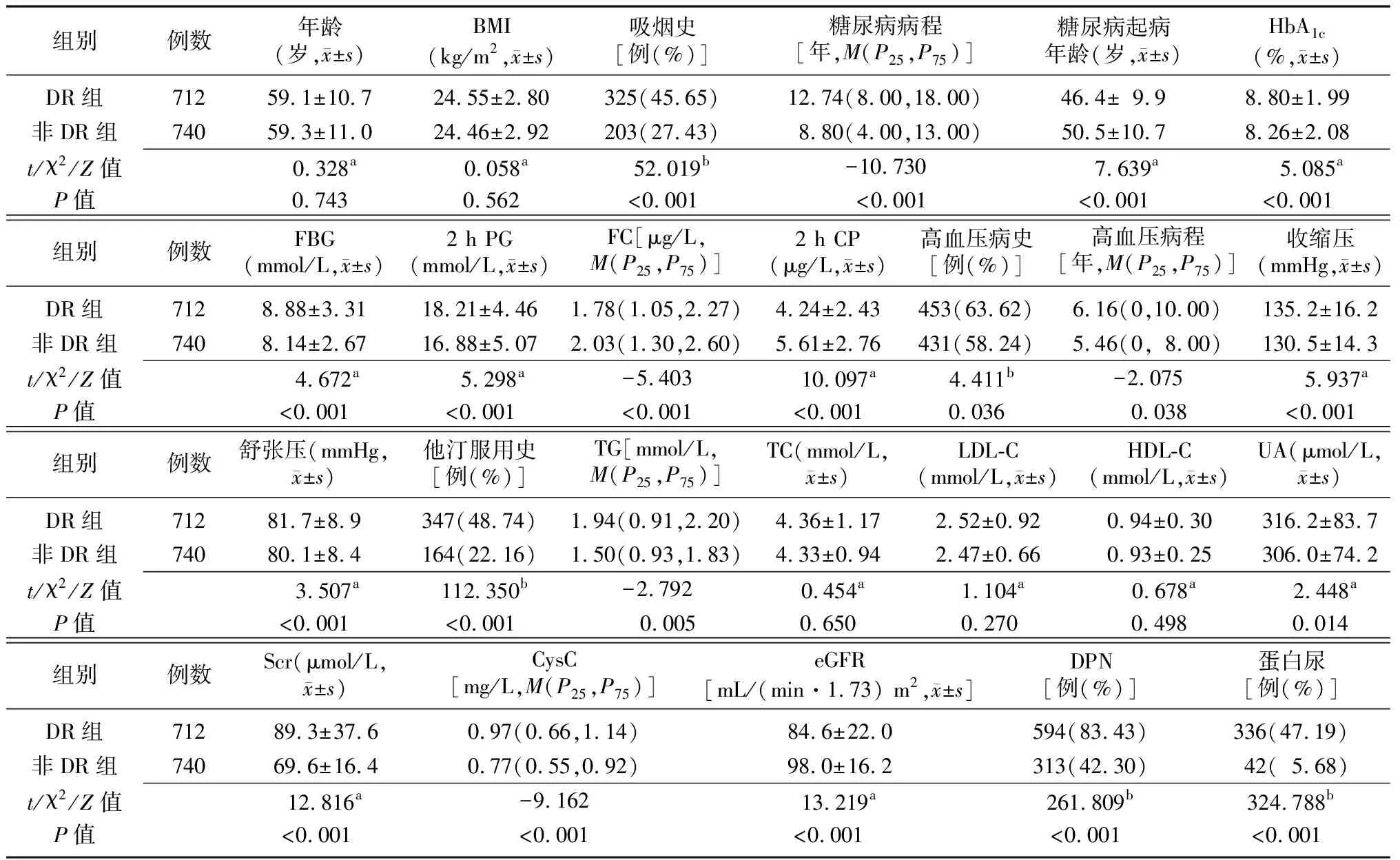
表1 男性DR组和非DR组基本资料比较
DR:糖尿病视网膜病变;BMI:体质指数;HbA1c:糖化血红蛋白;FBG:空腹血糖;2 h PG:餐后2 h血糖;FC:空腹C肽;2 h CP:餐后2 h C肽;TG:三酰甘油;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;UA:尿酸;Scr:血清肌酐;CysC:胱抑素C;eGFR:估算的肾小球滤过率;DPN:糖尿病周围神经病变;1 mmHg=0.133 kPa;a为t值,b为χ2值,余为Z值
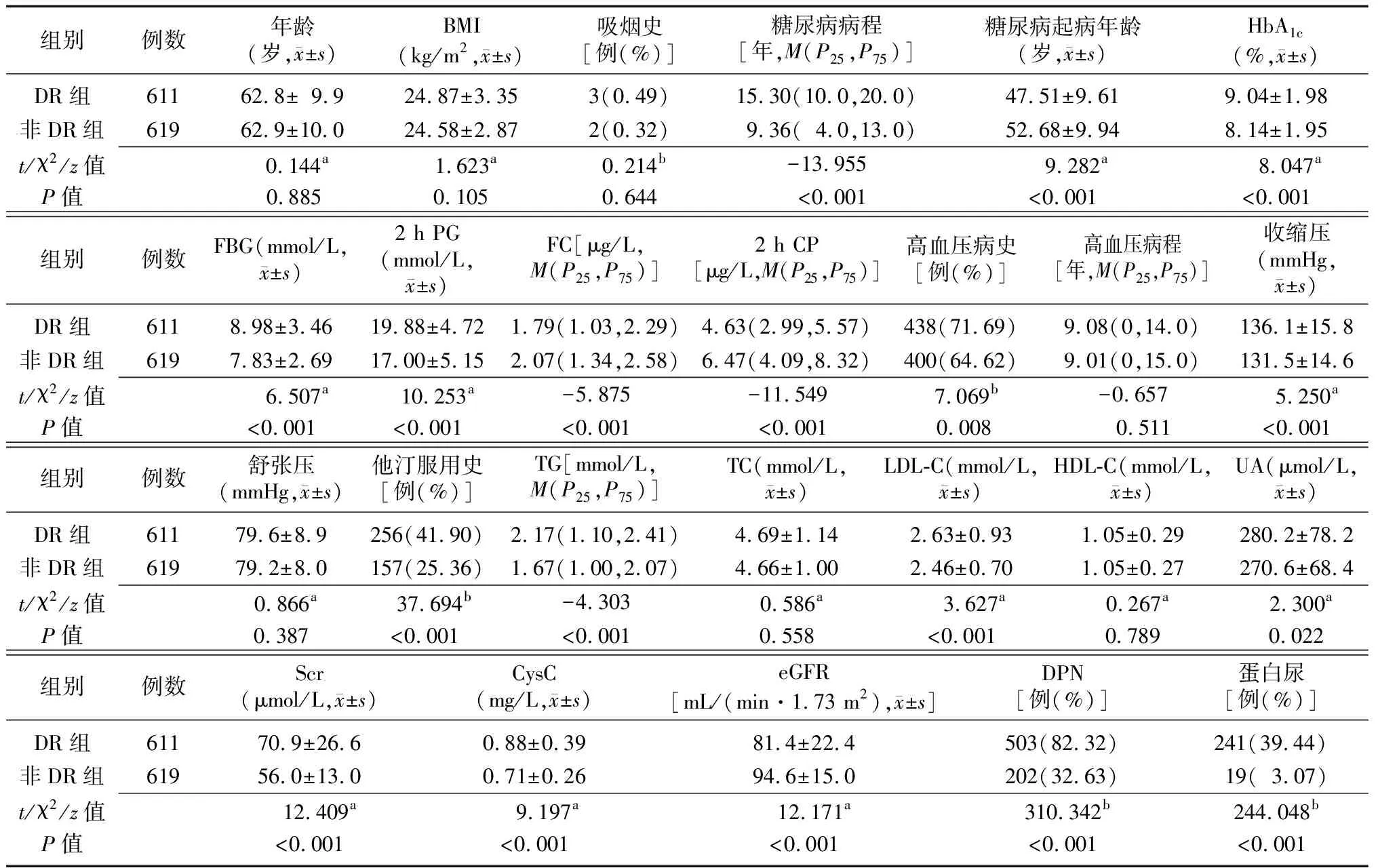
表2 女性DR组和非DR组基本资料比较
DR:糖尿病视网膜病变;BMI:体质指数;HbA1c:糖化血红蛋白;FBG:空腹血糖;2 h PG:餐后2 h血糖;FC:空腹C肽;2 h CP:餐后2 h C肽;TG:三酰甘油;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;UA:尿酸;Scr:血清肌酐;CysC:胱抑素C;eGFR:估算的肾小球滤过率;DPN:糖尿病周围神经病变;1 mmHg=0.133 kPa;a为t值,b为χ2值,余为Z值
2.3男性和女性DR的危险因素分析 男性和女性T2DM患者糖尿病起病年龄低、蛋白尿及DPN存在均为DR发生的危险因素(P<0.05)。吸烟史、高TG血症、他汀服用史、eGFR及2 h CP值低为男性DR发生的其他危险因素,而糖尿病病程长及LDL-C控制不佳是女性DR发生的其他危险因素(P<0.05)。见表3和表4。
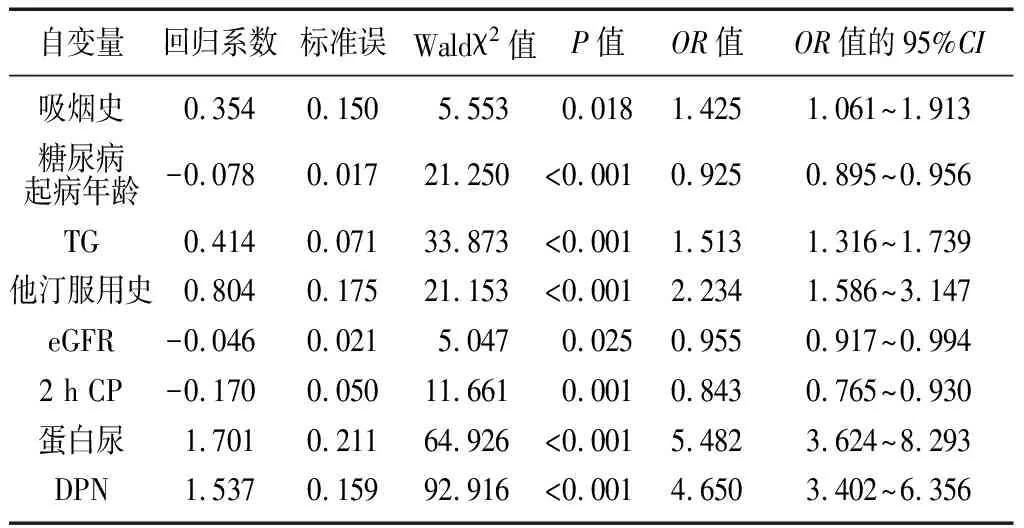
表3 男性DR的危险因素分析
DR:糖尿病视网膜病变;TG:三酰甘油;eGFR:估算的肾小球滤过率;2 h CP:餐后2 h C肽;DPN:糖尿病周围神经病变
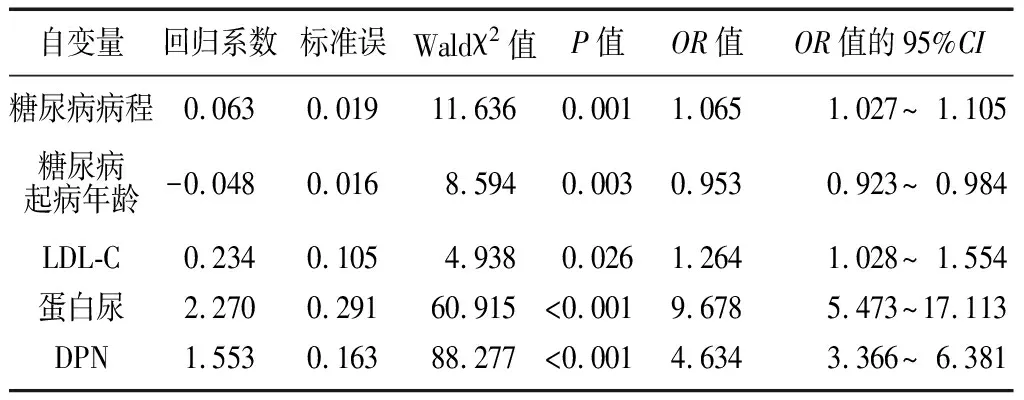
表4 女性DR的危险因素分析
DR:糖尿病视网膜病变;LDL-C:低密度脂蛋白胆固醇;DPN:糖尿病周围神经病变
3 讨 论
DR是糖尿病微血管病变的主要并发症之一,在临床上主要表现为特异性的眼底改变,包括视网膜毛细血管微血管瘤形成,血管扩张,管壁渗漏造成视网膜水肿、渗出、出血,进而发生毛细血管和小动脉闭塞、视网膜缺血,视网膜新生血管生长,新生血管引起视网膜和玻璃体大量出血。随着纤维组织增殖,形成增殖性玻璃体视网膜病变,进而发生牵引性视网膜脱离,最终病情进展导致视力丧失[7],严重影响糖尿病患者的生活质量。因此,研究DR发生、发展的相关危险因素对降低其患病率具有重要意义。
糖尿病病程代表糖尿病患者暴露在诸多危险因素中的时间。因此,病程越长,各种糖尿病相关慢性并发症发生率越高。Liu等[8]对T2DM患者进行的一项为期16年的队列研究发现,糖尿病病程10年时DR的患病率为25%,病程进展到15年DR患病率高达50.0%。本研究结果显示,无论何种性别,DR组患者的糖尿病病程明显高于非DR组,提示随着病程的延长,DR的患病风险明显升高,与国内外文献报道相符[7-8]。而HbA1c、空腹及餐后血糖等尽管不同性别组较相应对照组差异均有统计学意义,但回归分析仅发现糖尿病病程与女性患者的DR发生相关。除血糖控制不佳外,一些临床研究也发现,糖尿病起病年龄低与DR的发生有关[9-10]。本研究结果显示,糖尿病起病年龄越低,即糖尿病发病越低龄化是所有性别DR发生的危险因素。Cai等[11]的研究发现,2 h CP值低是中国2型糖尿病性视网膜病变发生的独立危险因素,本研究结果显示2 h CP值低是男性患者DR发生的一个重要危险因素,与上述研究结果一致。提示对于低龄化发病的糖尿病患者、特别是病程长的女性患者,尤其需要督促他们进行定期眼底检查,以做到早发现、早诊断、早治疗。对于男性患者,在临床的DR防治工作中应尽可能避免其胰岛功能衰竭的发生。
临床研究普遍认为,脂代谢紊乱(包括TG、TC、LDL-C升高及HDL-C降低)参与DR的发生、进展[12-13]。本研究结果显示,高TG血症是男性患者DR发生的高危因素,而LDL-C控制不佳是女性DR发生的高危因素,虽然LDL-C未提示与男性DR相关,但男性患者的他汀服用史亦为DR发生的危险因素,可能与男性合并DR的患者中血管斑块等大血管病变存在的风险更高,从而更大程度上接受了他汀类药物治疗有关。提示在关注降糖治疗的同时,更需同时进行血脂等综合干预达标。Omae等[14]研究认为,吸烟不仅促进糖尿病大血管病变发生,也是微血管并发症发生、进展的独立危险因素。本研究结果显示男性患者的DR发生与吸烟密切相关,提示在临床诊疗工作中需做好健康宣教,督促男性患者戒烟。部分研究认为,肥胖、高血压、高尿酸血症[8-12,15-19]等也是DR发生的危险因素。但本研究没有发现相类似的结果。本研究结果显示,相对于非DR组,DR组患者其他慢性微血管并发症发生率也急剧升高。男性和女性DPN的发生率分别由42.30%和32.63%升至83.43%和82.32%(P<0.05),男性和女性DR组中分别有47.19%和39.44%的患者同时有蛋白尿存在。而无论何种性别,DPN和蛋白尿均为DR发生的高危因素。本研究结果显示,男性和女性DR组的eGFR均明显低于非DR组,进一步回归分析显示eGFR水平低下亦是男性DR发生的高危因素,即GFR降低增加DR患病风险,与国内外研究结果基本一致[20-22]。
综上所述,由于性别的差异导致危险因素在不同群体间的分布可能不同,不同性别DR发生的高危因素及预后也不同。在临床工作中,对起病年龄低、糖尿病病程长的女性患者需督促定期进行糖尿病并发症筛查,对男性患者,除督促戒烟外,还需重点关注TG、LDL-C等控制达标,在降糖方案的选择上,尽可能避免使用导致胰岛β细胞衰竭的药物,更大程度地保存并发挥内源性C肽的生物活性从而减少DR的发生、发展。患者一旦有蛋白尿、eGFR降低或DPN存在,均需进行其他糖尿病慢性并发症的筛查,以达到早期诊断和干预的目的。
