妊娠期并发亚临床甲状腺功能减退症的治疗及对妊娠结局的影响
2019-12-11梁锦伦
梁锦伦
广东省东莞市石碣医院妇产科 523290
甲状腺功能减退(简称甲减)是甲状腺激素合成与分泌不足或生理效应降低所引起的代谢性疾病,数据统计显示,妊娠期女性甲减发生率为0.3%~0.6%,是经临床证实的可导致多种母体并发症与不良妊娠结局的危险因素,临床主张早期予以甲状腺激素替代治疗[1]。而亚临床甲减是指血清促甲状腺激素升高而甲状腺激素正常的甲减情况,也称轻微型甲减,对于其对妊娠结局的影响以及是否需要行甲状腺替代治疗尚存在争议。笔者选择2017年1月—2018年12月在本院建档并完成分娩的50例亚临床甲减孕妇为观察对象展开观察,报道如下。
1 资料与方法
1.1 一般资料 择取2017年1月—2018年12月我院50例亚临床甲减孕妇,全部孕妇均有完整生育档案并于我院完成分娩,临床资料齐全。亚临床甲减诊断依据《妊娠和产后甲状腺疾病诊治指南》(美国甲状腺协会,2012年)标准[2],孕中期促甲状腺素(TSH)>4.0mIU/L,游离甲状腺素(FT4)正常。依据治疗意愿分为治疗组(25例)和未治疗组(25例)。另随机选取同期我院25例甲状腺功能正常的健康孕妇为健康对照组,依据上述标准,孕中期TSH<3.0mIU/L。三组孕妇均签署知情同意书,自愿接受干预方法及孕中晚期甲状腺功能监测,临床资料完整,排除多胎妊娠、甲减、自身免疫性疾病、既往甲状腺病史及其他妊娠合并症。三组对象基线资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。
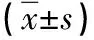
表1 三组基线资料比较
1.2 方法 预先告知两组亚甲减孕妇甲功检测结果,说明亚甲减潜在危害以及激素可能存在的风险。在知情同意前提下,予以未治疗组孕妇饮食干预,即通过补充碘盐、多食用含碘食物、限制脂肪摄入、补充优质蛋白的方式纠正亚甲减症状。治疗组则在饮食干预基础上服用左甲状腺素钠片(深圳市中联制药有限公司,批准文号:国药准字H20010522),初始剂量25μg,晨起口服,以后每2周复查1次甲功,根据指标水平及孕周变化个体化调整用药剂量使TSH维持在正常水平至完成分娩。
1.3 观察指标 在所有孕妇孕中、晚期,抽取空腹肘静脉血5ml,置于枸橼酸钠抗凝管中,3 000r/min离心10~15min后,留取上清液备用,采用Elecsys2010型全自动化学发光免疫分析仪,电化学发光法检测血清TSH、FT3与FT4水平。观察三组孕中、晚期甲状腺功能指标TSH、FT3与FT4水平,取每次检测结果均值录入,比较三组妊娠结局。
1.4 统计学方法 以SPSS21.0软件统计分析本文所得数据,计量资料以均值±标准差表示,行t检验,计数资料以率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组孕中、晚期甲功指标比较 三组孕中、晚期FT3、FT4相当(P>0.05)。治疗组孕中期TSH高于健康对照组,低于未治疗组(P<0.05),孕晚期TSH与健康对照组相当(P>0.05),低于未治疗组(P<0.05),见表2。
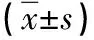
表2 三组孕中、晚期甲功指标比较
注:与健康对照组比较,*P<0.05;与未治疗组比较,#P<0.05。
2.2 三组妊娠结局比较 治疗组妊娠结局与健康对照组相当,妊娠高血压、糖尿病、早产发生率及新生儿窒息率均低于未治疗组(P<0.05),见表3。
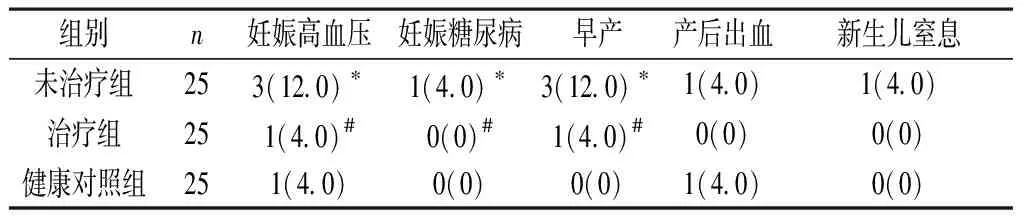
表3 三组妊娠结局比较[n(%)]
注:与健康对照组比较,*P<0.05;与未治疗组比较,#P<0.05。
3 讨论
亚临床甲减是妊娠期女性常见内分泌异常症状,流行病学统计显示患病率达5%~18%[3]。导致妊娠期女性发生亚临床甲减的因素众多,概括为以下几点:妊娠期女性血雌激素水平升高,加速肝脏甲状腺蛋白结合(TBG),并引起妊娠全过程血清水平增高,该蛋白会大量结合甲状腺素,引起血游离成分降低,造成甲减[4];人绒毛膜促性腺激素(hCG)与TSH结构类似,血液水平于女性妊娠3个月时达峰,该激素能够反馈性的抑制垂体甲状腺轴,同时竞争性抑制TSH作用,从而导致TSH分泌与合成减低[5];胎儿从母体中获取碘制造甲状腺激素,而妊娠期女性特殊生理改变又造成肾脏碘清除率增加,导致孕妇碘需求量大,如果母体不能获得需要的碘量,久之损害甲状腺引起病理改变,也会导致亚临床甲减的发生[6]。另外,自身免疫性甲状腺炎也会对妊娠期女性血甲状腺激素水平产生影响,有研究指出是碘充足地区孕妇亚临床甲减发生的主要原因[7]。
亚临床甲减一般缺乏典型临床症状,具有隐匿性,易被忽视和漏诊,应引起临床重视。虽然,临床对本病病因病机的研究尚存在不足,但其对女性妊娠结局的影响已得到诸多证实。本次临床研究对比观察亚临床甲减孕妇与健康孕妇的妊娠结局,结果显示前者妊娠糖尿病、高血压与早产的发生率增加,与文献报道结论一致[8],但高于文献报道水平,考虑与本研究纳入病例过少,阳性统计率偏高有关。有研究指出,孕妇甲状腺激素分泌与胎盘激素分泌存在特殊应激关系,加之免疫力影响,易出现分泌异常与代谢障碍,引起不良妊娠结局。其中,亚临床甲减TSH升高会对内分泌功能造成干扰,弱化胎盘激素分泌,进而干扰胎盘发育,有胎盘早剥与诱发早产的可能。另外,亚临床甲减也会对胎儿器官组织功能发育产生影响,降低新生儿免疫力,增加新生儿窒息、低体重、畸形、先天性甲减等发生率。本文中仅未治组发生1例新生儿窒息,未见亚临床甲减对新生儿的明显影响。
虽然已经证实亚临床甲减对母儿存在危害,但对于孕期是否需要行激素替代治疗上缺乏循证支持,临床亦存在争议。我国相关指南指出,对于TSH 10.0mIU/L以上的亚临床甲减,需予以甲状腺激素治疗,但对于TSH高出正常水平但未至上述标准者,则未能明确。本文对比观察亚临床甲减甲状腺激素治疗与未治组患者的妊娠结局,结果显示治疗组妊娠结局与健康对照组相当,妊娠高血压、糖尿病、早产发生率低于未治疗组,而且未对新生儿产生明显影响。由此可见,予以亚临床甲减孕妇甲状腺激素替代治疗对改善妊娠结局具有积极的促进作用,应引起临床重视。
