利妥昔单抗(汉利康)联合CHOP化疗方案治疗弥漫性大B细胞淋巴瘤的药物经济学评价
2019-11-27贾世欢赵蒙蒙陈斌斌范长生孙利华
贾世欢 赵蒙蒙 陈斌斌 范长生 孙利华*
弥漫性大 B细胞淋巴瘤(diffuse large B-cell lymphomas, DLBCL)作为非霍奇金淋巴瘤亚型之一,约占每年诊断非霍奇金淋巴瘤的32.5%[1],可对患者生命质量和生命健康造成严重威胁。目前,传统的以蒽环类为基础的CHOP(环磷酰胺、阿霉素、长春新碱、泼尼松)方案仍是治疗DLBCL的一线方法,但随着利妥昔单抗(rituximab)的应用,DLBCL患者的长期生存率得到明显改善,使得DLBCL成为有可能实现治愈的一种恶性肿瘤。
虽然利妥昔单抗的临床疗效较好,但同时也会增加患者的疾病负担。一项使用美国 Medicare的SEER数据库对5 484例DLBCL患者进行的回顾性研究结果显示,一线治疗利妥昔单抗(美罗华)联合CHOP(即RCHOP组)的平均成本为24 431美元,单独化疗CHOP组为13 230美元,RCHOP组增加了11 201美元[2]。已发表的针对DLBCL适应证的研究,以CHOP作为对照组,比较CHOP联用利妥昔单抗(RCHOP)的经济学,国外研究结果均显示RCHOP组具有成本-效果优势。2005年法国基于法国医疗服务费用支付方的角度开展了药物经济学评价,增量成本-效益比(ICER)结果显示,与传统CHOP比较,RCHOP组每多获得1个质量调整寿命年(QALY),需多花费13 170欧元[3]。同年美国开展的药物经济学研究结果显示,ICER为19 297美元/QALY,与传统CHOP比较,RCHOP组每多获得1个QALY,需多花费19 297美元[4]。基于荷兰人群的药物经济学研究显示,60岁以上人群的 ICER为17 933欧元/QALY,60岁以下人群为13 983欧元/QALY[5]。英国的经济学研究结果显示,与传统CHOP比较,使用RCHOP每多获得一个QALYs,英国60岁以上的DLBCL患者需多花费10 540英镑,而60岁以下的患者只需要花费7 485英镑[6]。与传统治疗方案比较,虽然选用RCHOP治疗DLBCL会增加经济负担,但由于RCHOP能够延长生存时间和生存质量,且ICER值均在本国设定的阈值范围内,所以大部分国家已将利妥昔单抗(美罗华)纳入到本国医保报销目录中[7-8]。
我国基于60岁以上DLBCL患者的药物经济学评价研究,结果显示ICER为407 808.50元/QALY,即RCHOP组每多获得1个QALY,与CHOP组比较需多花费407 808.50元,与我国支付意愿值比较,RCHOP组不具有成本-效果优势[8]。2019年2月,利妥昔单抗(汉利康)被国家医疗产品管理局(NMPA)批准上市,主要用于治疗非霍奇金淋巴瘤,其获批适应证之一为DLBCL。HLX01-NHL03是一项3期多中心临床试验,其结果表明,利妥昔单抗(汉利康)联合CHOP方案化疗(HCHOP组)与利妥昔单抗(美罗华)联合CHOP方案化疗(RCHOP组)在治疗CD20阳性DLBCL初治患者时,主要疗效终点(6周期内总缓解率)结果显示HCHOP和RCHOP疗效等效性成立,1年总生存率、6周内完全缓解率、1年无进展生存率等次要疗效终点两组比较差异无统计学意义。安全性、免疫原性、药代动力学两组比较差异无统计学意义。尽管利妥昔单抗(汉利康)的临床效果已被证明,但目前尚无研究来评价利妥昔单抗(汉利康)联合CHOP方案化疗(HCHOP)与单独使用CHOP方案化疗的经济学,因此,本研究拟基于中国成本环境,对利妥昔单抗(汉利康)联合CHOP化疗方案治疗DLBCL的成本-效果进行分析,为临床医师合理用药提供依据,也为医保和卫生相关政策制定提供参考。
1 资料与方法
1.1 研究资料
本研究从支付方角度出发,成本主要包括直接医疗成本,不包括直接非医疗成本、间接成本和隐性成本,研究对象为中国 DLBCL患者。对患者HCHOP组[CHOP方案化疗+利妥昔单抗(汉利康)]与CHOP组(CHOP化疗方案)进行比较。
1.2 方法
1.2.1 研究设计与方法本研究采用转移概率随时间变化的动态Markov模型来模拟疾病自然发展,研究时间为20年,并运用Excel软件进行Markov模型分析,比较HCHOP组[CHOP方案化疗+利妥昔单抗(汉利康)]与CHOP组(CHOP化疗方案)的质量调整生命年(QALYs)和治疗成本,并计算增量成本-效果比(ICER)指标。调整干预方案中的成本、效用、贴现率等参数进行单因素确定性敏感性分析,通过蒙特卡罗模拟,重复抽样10 000次进行概率敏感性分析。成本和收益按年贴现率5%进行贴现。
1.2.2 模型结构根据目前现有的 DLBCL相关药物经济学文献以及真实世界情况,本研究构建了动态Markov模型。该模型包括无进展生存(progressionfree survival,PFS)、疾病进展(progressive disease,PD)和死亡(death)3个健康状态,模型结构见图1。患者入组时均在无进展状态,在每个周期模拟中,患者将存在于某一状态中,并接受相关药物治疗。根据临床研究,将模型的循环周期长度设置为0.7个月(21 d)。为了充分呈现两种方案的获益,研究时间设为20年,即当HCHOP组或CHOP组模拟20年时,则模型停止模拟。两种方案的治疗路径参照2016年美国国立综合癌症网络(NCCN)指南和2015版中国恶性淋巴瘤诊疗规范建议。CHOP组无进展状态使用CHOP方案化疗,最多6个周期,若仍无进展,则不再使用任何药品直至进展;进展后,使用 GemOx方案(吉西他滨+奥沙利铂)进行 2个周期的解救治疗后,不再使用任何药品,直至死亡。HCHOP组无进展状态使用利妥昔单抗(汉利康)联合CHOP方案化疗,最多6个周期,若仍无进展,则不再使用任何药品直至进展;其后路径与CHOP组完全一致。
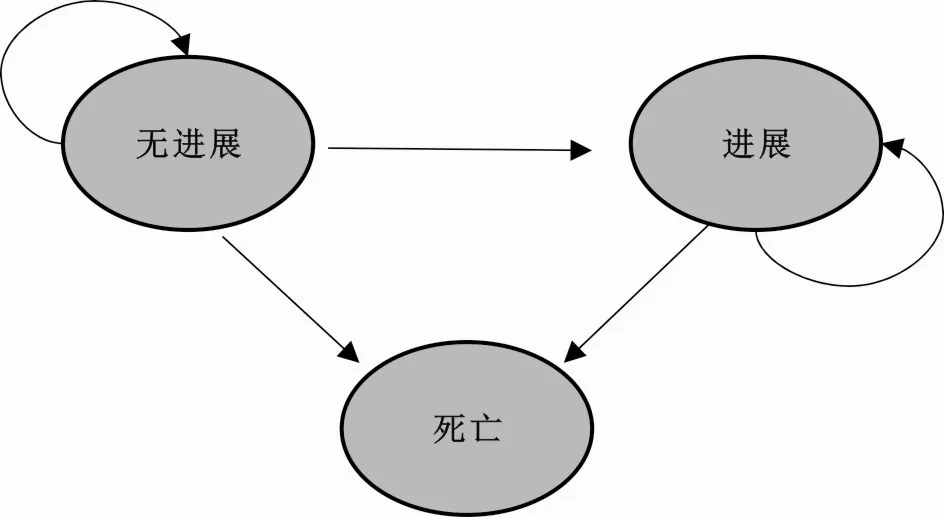
图1 Markov模型结构
1.2.3 人口基础数据如表1所示Markov模型的人口基础数据包括中位患病年龄、平均身高、平均体重、平均体表面积,其中,中位患病年龄来自GELA LNH-98.5研究,平均身高、体重数据来自《中国居民营养与慢性病状况报告(2015年)》。平均体表面积通过计算得到,公式为:平均体表面积(m2)=0.006 1×身高(cm)+0.012 8×体重(kg)-0.152 9。模型起始队列假设为1 000人。

表1 模型人口基线数据
1.2.4 临床数据与概率参数根据汉利康Ⅲ期临床试验结果,HCHOP组和RCHOP组临床疗效比较差异无统计学意义,但由于研究时间较短,其1年中位生存期分别为91.80%、92.43%,不利于生存模拟。故本研究 HCHOP组的临床疗效数据采用美罗华的临床疗效数据。
HCHOP组和CHOP组状态之间的转移概率通过对已发表临床试验文献中的生存曲线进行拟合外推获得。GELA LNH-98.5研究追踪了患者24个月的生存数据,以RCHOP组和CHOP组的总生存期(overall survival,OS)曲线(表示从入组治疗到死亡的生存曲线)和无事件生存期(event-free survival,EFS)曲线(表示从入组治疗到进展的生存曲线)为基础,利用生存分析,选用Weibull分布进行拟合,计算得到试验组与对照组的周期转移概率。Weibull分布下的转移概率计算公式为 tp(t)=1-exp{λ(t-u)γ-λtγ},其中t为时间,u为 Markov模型循环周期,λ和γ为所需估计的参数。两组模拟的生存曲线参数见表2,两组实际的生存曲线和模拟的生存曲线见图2~5。此外,GELA LNH-98.5研究结果显示,RCHOP组和CHOP组从无进展状态至死亡的比例为6%[9],故本模型假设两组从PFS状态转移至死亡的比例为6%。
1.2.5 效用参数本研究的健康效用数据来源于已发表的相关生命质量测量数据。一项基于132例65~90岁侵袭性非霍奇金淋巴瘤(NHL)的 CHOP与CHOP联合粒细胞集落刺激因子(G-CSF)比较的随机多中心研究,采用生命质量量表 EuroQol5D、EORTC QLQ-C30 和MFI-20计算侵袭性NHL的生命质量[10]。有研究在Doorduijn等[3]3个月效用分数的基础上,根据GELA LNH—98.5研究中无进展患者和进展患者比例进行了加权,计算得到无进展状态的效用得分为 0.83,进展状态为 0.39,死亡状态效用值设为0。
1.2.6 成本参数该模型基于支付方角度,仅考虑直接医疗成本,包括药品成本、传统化疗成本、因住院治疗产生的其他成本、进展状态二线治疗成本(解救治疗成本)。GELA LNH-98.5试验结果表明,CHOP组与RCHOP组患者不良事件发生率差异无统计学意义,故治疗不良事件的成本未包括在模型中。
利妥昔单抗(汉利康)采用最新调整后的价格,即1 398元(100 mg/10 ml/瓶),推荐剂量为375 mg/m2BSA,假设药品不分装使用,故汉利康周期成本为9 786元。CHOP化疗方案中的药品在临床中存在多种剂型和规格,同时每种规格由于生产厂家不同其价格也不尽相同,因此,所有药物均选取较为常见规格作为代表品,其价格来源于2018年全国各省市中标数据。DLBCL患者因住院治疗产生的其他治疗成本,根据医疗机构抽样数据库计算获得。进展状态二线治疗采用GemOx方案中的吉西他滨和奥沙利铂的价格均来自于2018年下半年各省最新中标价格的均值。见表3。

表2 生存曲线参数
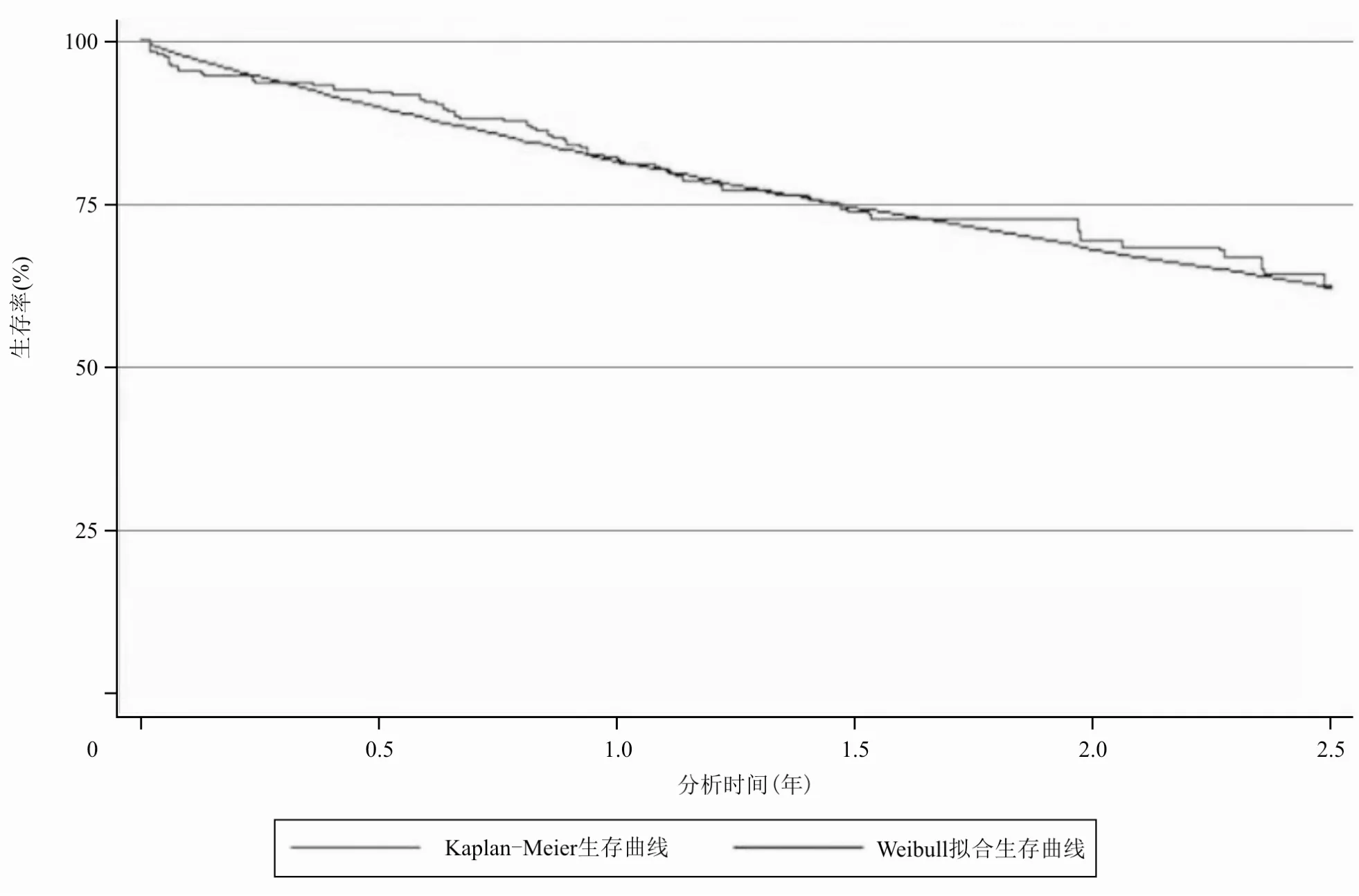
图2 HCHOP组的实际OS生存曲线和模拟OS生存曲线
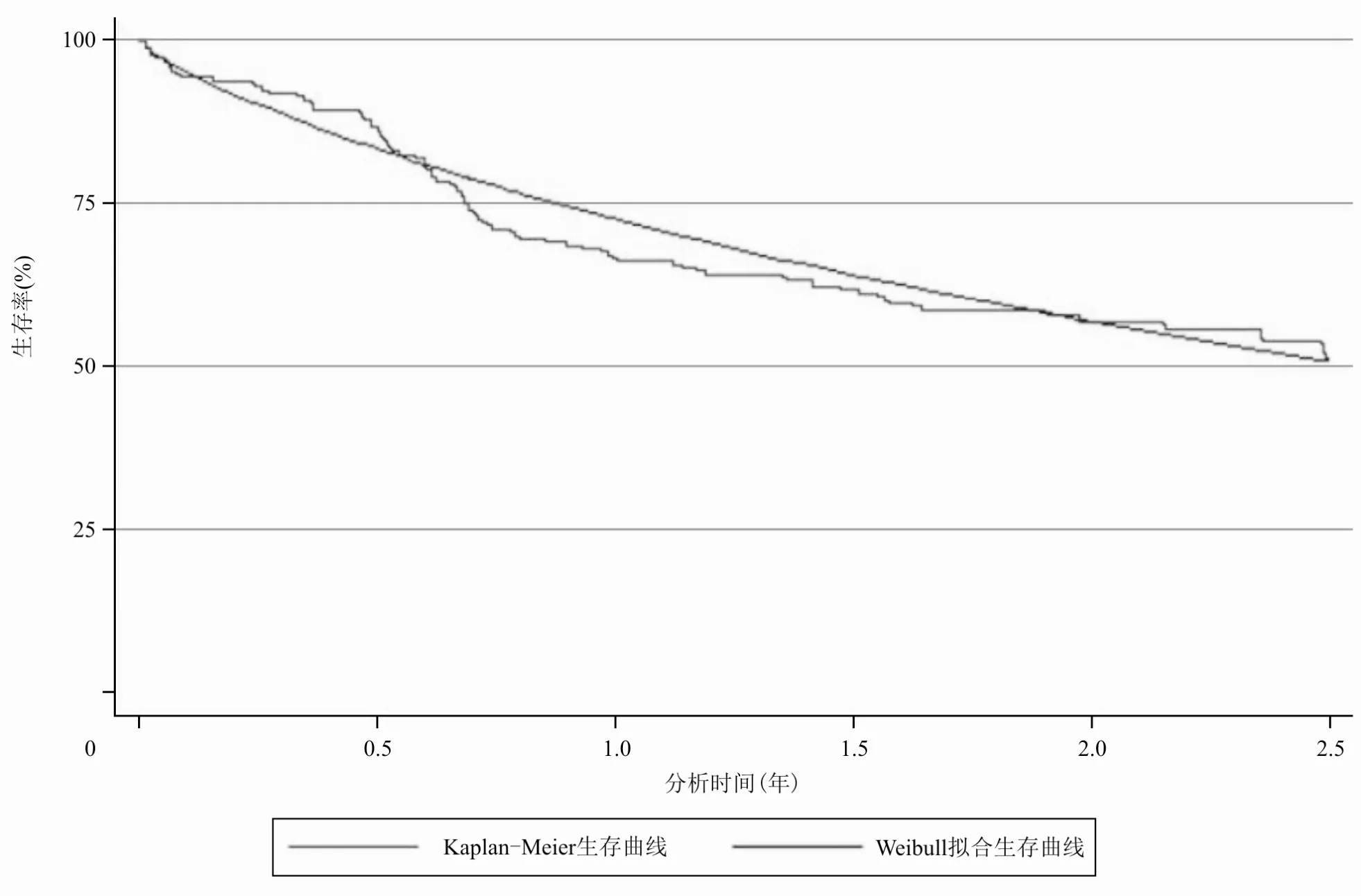
图3 HCHOP组的实际EFS生存曲线和模拟EFS生存曲线
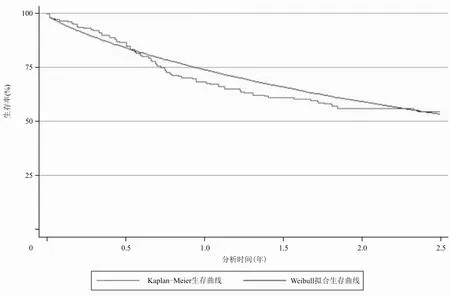
图4 CHOP组的实际OS生存曲线和模拟OS生存曲线

图5 CHOP组的实际EFS生存曲线和模拟EFS生存曲线
2 结果
2.1 Markov队列分析结果
随着时间推移,两组死亡患者例数逐渐增多,HCHOP组1年后的生存率约为96.53%,20年后(374个循环周期)的生存率约为 11.13%;CHOP组1年后的生存率约为93.61%,20年后的生存率约为7.27%。见图6~7。
2.2 基础分析结果
在基础分析中成本及产出按照 5%年贴现率进行贴现,结果显示HCHOP组平均治疗成本为152 255元,QALYs为4.44年;CHOP组平均治疗成本为123 910元,QALYs为3.48年,ICER为29 725元/QALY,低于1倍人均国内生产总值(GDP),具有经济学。见表4所示。
2.3 敏感性分析结果
对成本参数汉利康价格(下调10%、20%)、化疗CHOP成本、其他住院费用、二线治疗化疗成本分别上调和下调20%,效用参数PFS状态效用值、PD状态效用值分别上调和下调15%,临床效果参数PFS状态死亡比例上调和下调 10%,贴现率分别上调至10%及下调至0%,进行确定性敏感性分析。单因素敏感性分析结果显示,贴现率、汉利康价格、PFS状态效用值、住院费用对最终的ICER值影响较大。见图8。

表4 基础分析结果
此外,根据蒙特卡罗仿真模拟,重复抽样10 000次,分别得到阈值为1倍全国人均GDP时概率敏感性分析的散点图以及成本-效果可接受曲线。见图9~10。
3 讨论
基础分析结果表明,HCHOP组与CHOP组比较治疗成本多28 346元,但可多获得0.953 6个QALY。ICER为39 166元/QALY,获得一个QALY需多花29 725元,低于1倍人均GDP,HCHOP组具有经济学优势。

表3 成本参数

图6 HCHOP组模拟队列分布

图7 CHOP组模拟队列分布
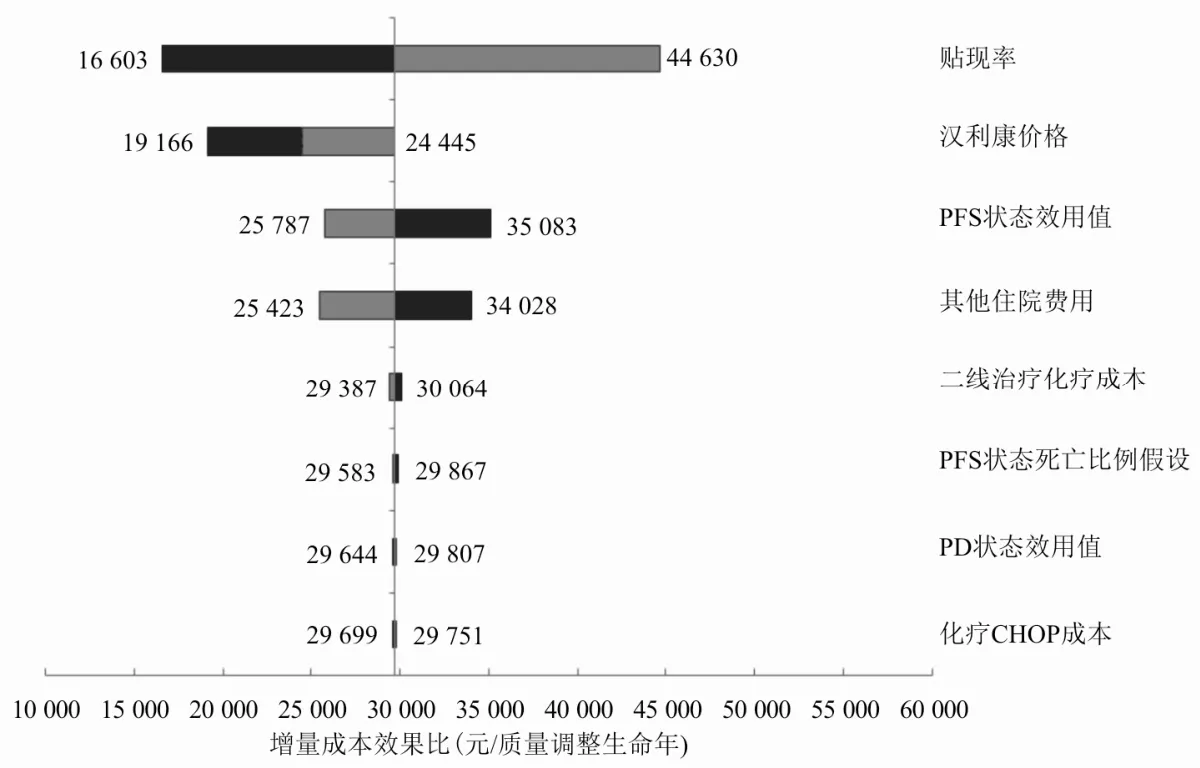
图8 单因素敏感性分析结果

图9 阈值为1倍全国人均GDP时蒙特卡罗模拟散点图
单因素敏感性分析结果显示,贴现率、汉利康价格、PFS状态效用值、住院费用对最终的ICER值影响较大,而二线治疗化疗成本、PFS状态死亡比例、PD状态效用值以及CHOP成本对ICER影响较小。根据蒙特卡罗仿真模拟,对临床数据、成本数据、效用数据进行概率敏感性分析,结果显示当支付意愿为60 000元/QALY时,HCHOP组具有经济学优势的概率达90%。
本研究也存在一定局限性,主要体现在:1)由于汉利康缺少CHOP和HCHOP基于中国人群的头对头研究证据,所以采用的是 GELA LNH-98.5这一Ⅲ期临床研究数据,增加了本研究的不确定性。2)本模型只考虑了直接医疗成本,对于直接非医疗成本,如因为就诊发生的交通费、住宿费等,以及间接成本如因DLBCL患者本人及其家人的误工损失并没有纳入至模型中。未来可以开展相关研究来获得更详细的数据,以减少以上偏倚对研究结果的影响。
综上所述,基于我国人均GDP水平和治疗情景下,利妥昔单抗(汉利康)联合CHOP化疗方案治疗DLBCL与单独使用CHOP化疗方案治疗比较具有经济学优势。同时,在具体决策中需关注贴现率、住院费用、利妥昔单抗(汉利康)成本等变量取值对结果的影响。
