术后残余左心室肥厚对主动脉瓣重度狭窄合并非对称性室间隔肥厚患者换瓣术后远期预后的影响
2019-11-27徐海涛袁昕孙寒松武恒朝宋云虎许建屏王巍
徐海涛,袁昕,孙寒松,武恒朝,宋云虎,许建屏,王巍
主动脉瓣重度狭窄的患者往往表现为左心室肥厚,其是对心室后负荷增大进行代偿的一种适应性过程。通常来说,左心室肥厚的程度和类型是一致和对称的,然而,有时左心室的一部分表现为不均匀的增厚,尤其是室间隔部分,称之为非对称性室间隔肥厚[1-3]。文献报道显示,非对称性室间隔肥厚在主动脉瓣重度狭窄患者中发生率大约是10 %[4]。这类患者往往表现出更厚的室间隔以及更高的左心室重量指数,其可能延缓左心室逆重构的进程,进而导致主动脉瓣置换术后残余左心室肥厚。然而,目前尚少见有关这类患者依据时间变化的心脏逆重构过程以及术后残余左心室肥厚与远期结果关系的报道。因此,我们回顾性分析阜外医院2007 年10月至2017 年2 月主动脉瓣重度狭窄合并非对称性室间隔肥厚患者的资料,探讨此类患者主动脉瓣置换术后依据时间变化的心脏逆重构过程以及评估残余左心室肥厚与远期预后的关系。
1 资料与方法
研究对象的选择:回顾性分析2007 年10 月至2017 年2 月期间,1 844 例患者因主动脉瓣重度狭窄在阜外医院行主动脉瓣置换术,其中有159 例(8.6%)患者合并非对称性室间隔肥厚,除外同期合并其他手术,即主动脉瓣重度狭窄合并非对称性室间隔肥厚单纯行主动脉瓣置换术的59 例患者入选本研究,其中男性37 例,女性22 例,平均年龄为(56.3±10.7)岁。
分组:入选的59 例患者根据术后2 年左心室重量指数的结果分为左心室重量指数正常组(n=24)和残余左心室肥厚组(n=35)。其中30 例患者在主动脉瓣置换术术前、术后早期(3 个月内)、术后3 个月、术后1 年、术后2 年和术后3 年的超声资料均可获得,用来分析依据时间变化的左心逆重构过程;因30 例患者术后2 年时左心室重量指数下降幅度最大(这与Une 等[5]的研究结果一致),因此我们选择术后2 年作为时间截点来进行分组。
相关定义:(1)非对称性室间隔肥厚:为室间隔和左心室后壁的不对称性肥厚,室间隔厚度/左心室后壁厚度比值>1.3(室间隔厚度>15 mm)[4]。(2)主动脉瓣重度狭窄:主动脉瓣平均压差>40 mmHg(1 mmHg=0.133 kPa),主动脉瓣瓣口面积<1 cm2,主动脉瓣峰值流速>4 m/s[6]。(3)左心室重量指数:依据美国超声心动图协会推荐的公式来计算[7]。(4)术后残余左心室肥厚:男性:左心室重量指数≥116 g/m2,女性:左心室重量指数≥96 g/m2[8]。(5)术后左心室流出道梗阻:左心室流出道压差>30 mmHg[9]。(6)主要终点事件为心原性死亡以及非致死性心原性再住院,包括心力衰竭、二次瓣膜手术、人工瓣膜故障、心肌缺血、三度房室阻滞以及左心室流出道梗阻。
统计学方法:数据分析使用SPSS 24.0 统计软件完成。连续性变量使用均数±标准差表示,分类变量使用例数和百分比表示,两组间连续数据比较用t检验或者秩和检验,分类数据的比较用卡方检验或者Fisher 精确检验。单因素重复测量方差分析用来描述室间隔厚度、左心室重量指数和左心房直径逆重构的时间变化趋势。左心室重量指数作为连续变量,以50 g/m2为单位进行哑变量处理,Logistic 回归分析模型用来确定术后2 年残余左心室肥厚的独立危险因素,Cox 比例风险模型用来确定远期心原性死亡和非致死性心原性再入院的独立危险因素。使用Kaplan-Meier 曲线比较两组之间远期免于心原性死亡率和免于非致死性心原性再入院率。P<0.05认为差异有统计学意义。
2 结果
两组患者的基线资料比较(表1):59 例患者术前均存在左心室肥厚,机械瓣的使用率明显高于生物瓣(67.8% vs 32.2%)。残余左心室肥厚组患者术前左心室舒张末期内径、室间隔厚度、左心室后壁厚度、左心室重量和左心室重量指数均显著高于左心室重量指数正常组(P<0.05)。
室间隔厚度、左心室重量指数和左心房直径随时间变化趋势(图1):本研究有30 例患者主动脉瓣置换术后,室间隔厚度和左心室重量指数逐渐下降,2 年时达到最低点,而左心房直径在术后早期就迅速下降,3 个月时达到平台期。
表1 两组患者的基线资料比较(±s)
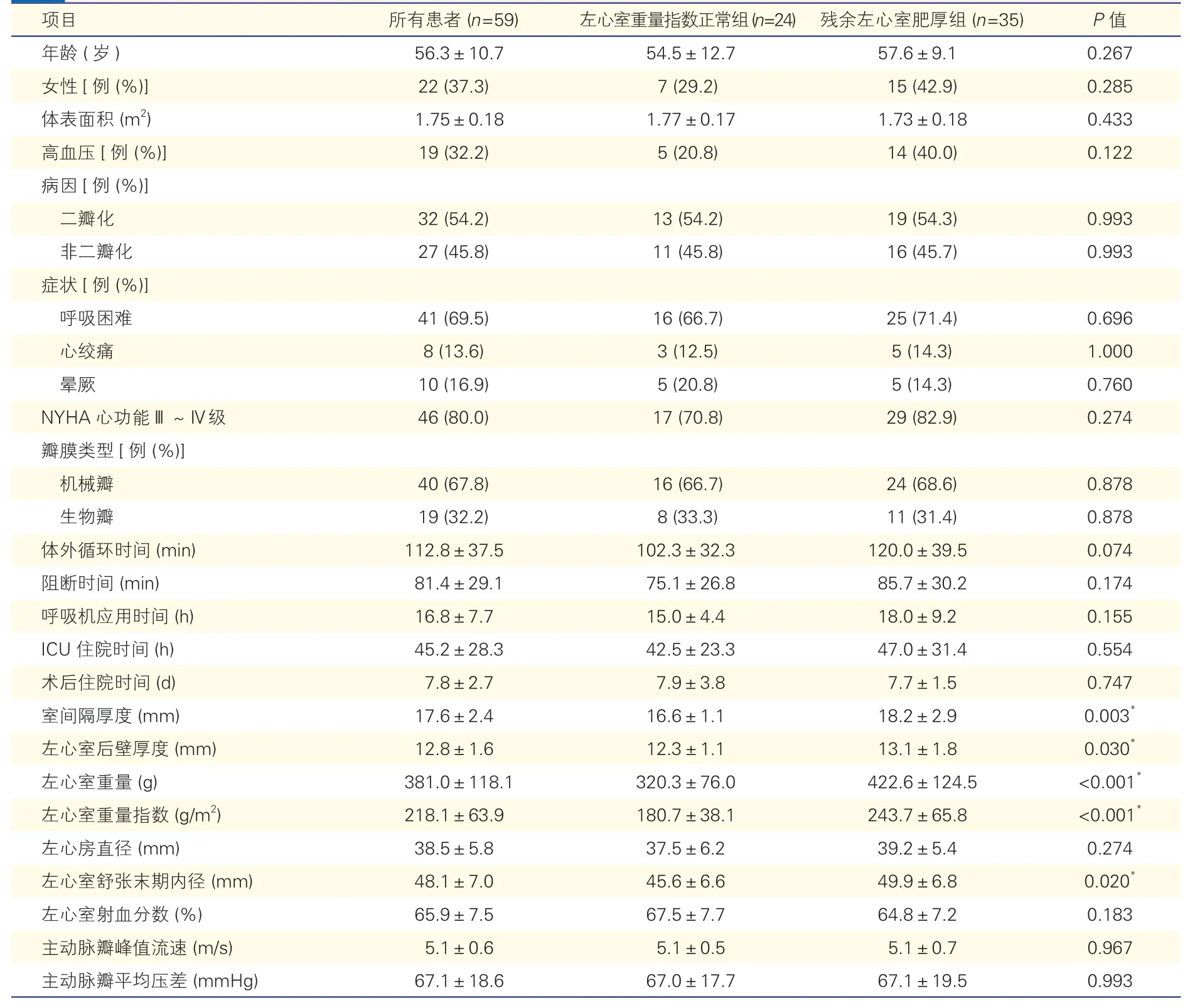
表1 两组患者的基线资料比较(±s)
注:ICU:重症监护病房。1 mmHg=0.133 kPa
随访结果:59 例患者平均随访时间为(65.1±25.5)个月。主动脉瓣置换术后早期(3 个月内)死亡率为零。左心室重量指数正常组中1 例患者术后53个月死于机械瓣故障;残余左心室肥厚组中2 例患者分别于术后24 个月和40 个月死亡,1 例为心原性猝死,1 例为急性左心衰竭。
两组患者免于心原性死亡率和免于非致死性心原性再入院率的Kaplan-Meier 曲线:(1)两组患者免于心原性死亡率的Kaplan-Meier 曲线(P=0.703,图2A)显示两组患者远期免于心原性死亡率没有统计学差异;(2)两组患者免于非致死性心原性再入院率的Kaplan-Meier 曲线(P=0.014,图2B)显示残余左心室肥厚组患者远期免于非致死性心原性再入院率显著低于左心室重量指数正常组。
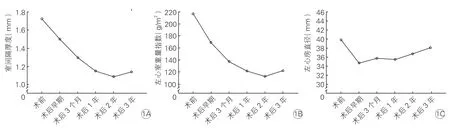
图1 30 例主动脉瓣置换术后患者室间隔厚度、左心室重量指数和左心房直径时间变化趋势
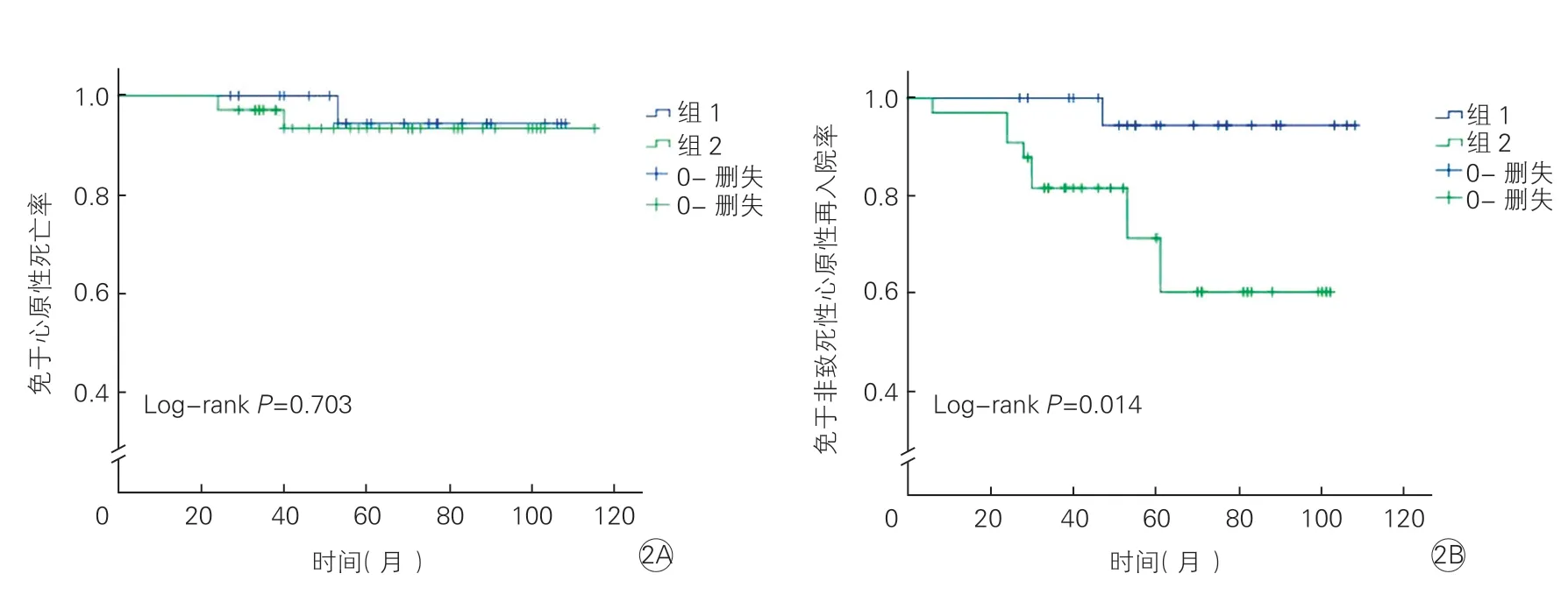
图2 两组患者免于心原性死亡率和免于非致死性心原性再入院率的Kaplan-Meier 曲线
两组患者非致死性心原性再入院事件(表2):左心室重量指数正常组有1 例患者在术后47 个月因生物瓣狭窄再入院;残余左心室肥厚组有10 例患者分别在术后6~61 个月再入院,包括中量瓣周漏2 例、二尖瓣中量反流2 例、机械瓣狭窄2 例、冠状动脉支架置入1 例、永久起搏器植入1 例、左心室流出道梗阻1 例、左心室中部梗阻1 例。
Logistic 多因素回归分析与Cox 比例风险模型分析:Logistic 多因素回归分析提示术前更高的左心室重量指数(OR=3.832,95%CI:1.796~8.177,P=0.001)是术后2 年残余左心室肥厚的独立危险因素。Cox 比例风险模型提示术前更高的左心室重量指数(HR=2.248,95%CI:1.247~4.051,P=0.007)是远期非致死性心原性再入院的独立危险因素。
随访期间室间隔和左心室重量指数的变化(表3):59 例患者中有56 例获得了超声随访。残余左心室肥厚组患者室间隔厚度下降比率显著低于左心室重量指数正常组(P=0.016);两组患者左心室重量指数下降比率差异无统计学意义(39.9% vs 42.0%,P=0.555)。最新超声心动图随访结果提示,左心室重量指数正常组中5 例(21.7%)患者存在左心室肥厚,而残余左心室肥厚组中有31 例(93.9%)患者仍然存在左心室肥厚(P<0.001)。
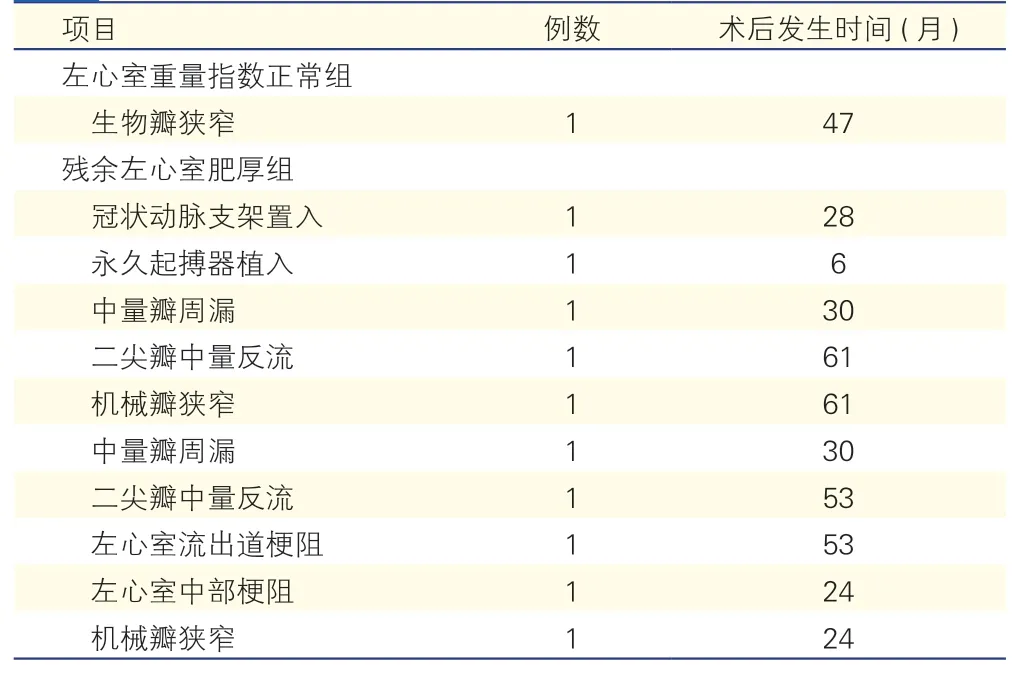
表2 非致死性心原性再入院事件
表3 56 例超声心动图随访患者随访期间室间隔和左心室重量指数的变化(±s)
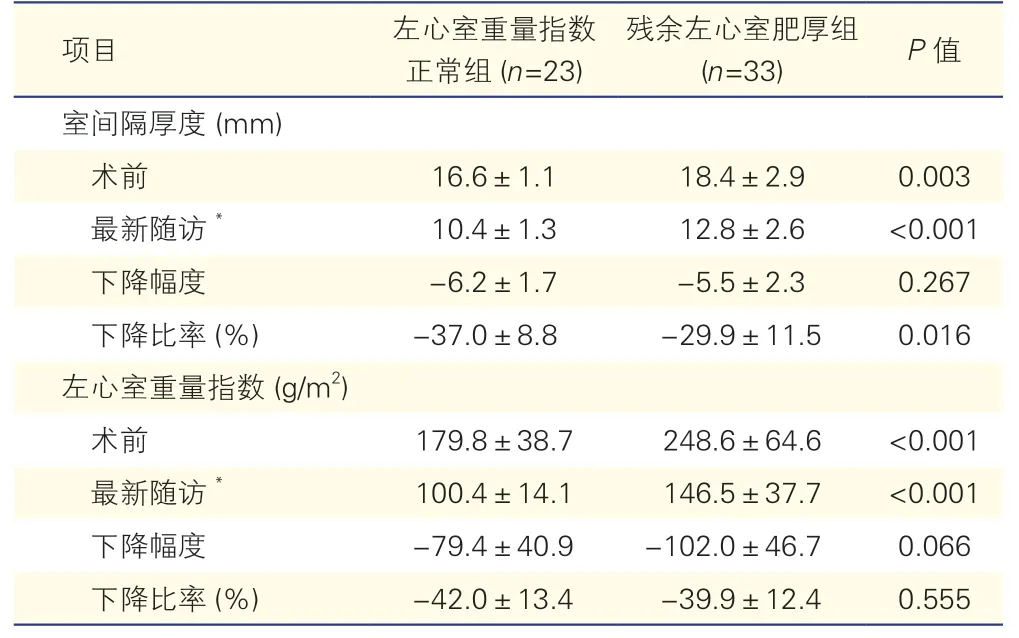
表3 56 例超声心动图随访患者随访期间室间隔和左心室重量指数的变化(±s)
注:*:指最后随访到的患者超声心动图结果
3 讨论
既往研究显示,主动脉瓣重度狭窄患者行主动脉瓣置换术后存在残余左心室肥厚比较常见,发生率约为40%~50%[10-11],但是目前尚少有文献报道主动脉瓣重度狭窄合并非对称性室间隔肥厚患者术后残余左心室肥厚的发生率,在本研究中其发生率高于以往的研究,约为60%(35/59),造成这种差异的原因可能是这类患者术前室间隔更厚,基本都合并左心室肥厚(本研究中所有患者术前均合并左心室肥厚)。
主动脉瓣重度狭窄的患者行主动脉瓣置换术后良好的血流动力学会促进左心室和左心房的逆重构。Une 等[5]报道,88.6%的单纯主动脉瓣重度狭窄患者行主动脉瓣置换术后最大左心室重量下降幅度发生在24 个月左右;Beach 等[12]报道,术后2 年时左心室重量下降达到平台期,从术前的(137±42)g/m2降至2 年时的(115±27)g/m2;而Hatani 等[13]报道左心房容量指数术后早期迅速下降,1 个月时达到平台期。本研究结果表明,主动脉瓣重度狭窄合并非对称性室间隔肥厚的患者左心逆重构的变化趋势与单纯主动脉瓣重度狭窄的患者大致相同,左心房直径或许可以作为评价术后早期左心逆重构的一个指标,而左心室重量指数可以作为一个中期评价指标。最新超声随访提示,左心室重量指数正常组有5 例(21.7%)患者又出现了左心室肥厚,而残余左心室肥厚组中有31 例(93.9%)患者仍然存在左心室肥厚,这些结果也间接提示左心室逆重构的最佳时间是在术后2 年内。
尽管良好的左心室逆重构可以作为主动脉瓣置换术后的一个满意评价指标,但是影响左心室逆重构的因素仍然不清楚。Gavina 等[10]报道,女性、高血压病史、更高的术前左心室重量指数和更高的术前左心室充盈压力都是术后残余左心室肥厚的独立危险因素;Hanayama 等[14]发现,术后残余左心室肥厚最重要的危险因素是术前更高的左心室重量指数(OR=37.5),而高血压病史、糖尿病、冠心病、术后主动脉瓣平均跨瓣压差和人工瓣膜-患者不匹配(prosthesis-patient mismatch,PPM)均不是危险因素。于伟勇等[15]报道,左心室重量指数≥150 g/m2是影响主动脉瓣置换术后左心室逆重构的主要因素之一。在本研究中,术前更高的左心室重量指数是术后残余左心室肥厚的独立危险因素,而高血压病史、年龄和PPM 均不是。另外有研究表明血管紧张素转换酶抑制剂和血管紧张素Ⅱ受体拮抗剂能够逆转左心室的肥厚[16],但是本研究中,主动脉瓣重度狭窄的患者往往表现为术后低血压,因此这两种药物使用比较谨慎,左心室重量指数正常组有1 例患者使用,残余左心室肥厚组有5 例患者使用,两组之间差异无统计学意义。基于以上的研究结果,我们认为术前左心室重量指数或许可以作为这类患者手术适应证的一个补充。
多数研究已提示,主动脉瓣置换术后残余左心室肥厚会导致更高的心血管发病率,但是其对远期死亡率的影响仍然存在争议。Lessick 等[17]报道左心室逆重构不良患者的预后较逆重构良好患者更差(死亡率:23% vs 0%;心力衰竭:38% vs 4%)。然而,Zybach-Benz 等[11]报道残余左心室肥厚是远期心血管病发病率的独立危险因素(OR=2.31),但是与死亡率没有关系;2018 年中国心血管病报告[18]也报道术后残余左心室肥厚与远期全因死亡率和心血管死亡率没有关系。本研究术后残余肥厚的患者远期免于非致死性心原性再入院率明显低于左心室重量指数正常的患者,但是免于心原性死亡率方面没有差异,这或许与平均随访时间偏短(65.1 个月)及平均年龄偏小(56.3 岁)有关。
我们的研究表明,主动脉瓣重度狭窄合并非对称性室间隔肥厚的患者行主动脉瓣置换术后左心房逆重构的最佳时期是3 个月,而左心室逆重构的最佳时期是2 年;术前更高的左心室重量指数会导致术后残余左心室肥厚,其与远期不良事件密切相关;术前左心室重量指数或许可以作为这类患者手术适应证的一个补充。
