经小脑裂隙治疗三叉神经痛的解剖及临床研究
2019-08-12沈永锋杜垣峰俞文华
王 鼎 沈永锋 杜垣峰 俞文华
微血管减压术(microvascular decompression, MVD)是目前治疗三叉神经痛的主要手术方法,但传统的小脑上外侧入路在遇到岩静脉阻挡等情况时,处理责任血管时比较棘手[1~4]。小脑水平裂-小脑桥脑裂(horizontal-cerebellopontine fissure,CHF-CPF)入路能较好的的弥补传统入路的缺陷[5,6],现将笔者自2018年1~6月采取经小脑水平裂-小脑桥脑裂入路治疗的84例患者临床疗效结合尸头解剖研究结果报告如下。
资料与方法
1.解剖基础:(1)材料:选取经甲醛溶液固定后的正常成人头颅标本5个(共10侧),并用红、蓝色乳胶分别灌注标本的动静脉系统,75%乙醇固定2周后成型。(2)方法:模拟临床手术体位及方法,采取侧卧位,经枕下乙状窦后入路,耳后发际内1cm长约8cm直切口,开直径约3cm骨窗,骨窗前缘至乙状窦后缘,上缘至横窦下缘,外上方显露横窦、乙状窦转角处。Y行剪开硬脑膜并固定。分开CHF-CPF前后分别测量可见三叉神经最近脑干点距三叉神经出脑干点的距离D,具体测量方法详见图1。

图1 解剖测量比较研究示意图A.分开CHF-CPF前可见术野;B.D表示分开CHF-CPF前可见三叉神经最近脑干点距离三叉神经出脑干点的距离;C.分开CHF-CPF后可见术野(可见三叉神经根部);D.分开CHF-CPF后可直视三叉神经入脑干(REZ)区
2.临床研究资料:回顾性分析笔者所在科室从2018年1~6月收治的84例行MVD手术的原发性三叉神经痛患者。其中男性39例、女性45例,患者平均年龄53岁,平均病程5.3年,左侧患病47例、右侧患病38例,单支疼痛35例、多支疼痛49例,所有患者术前均行三叉神经MRI检查排除继发性三叉神经痛,术中均采取经CHF-CPF入路行MVD治疗。
3.手术方法:患者采用全身麻醉,侧俯卧位,患侧向上,头架固定。采用耳后发际内直切口,长约7cm。利用铣刀在枕下乳突后方成形约2.5cm×3.0cm小骨窗,骨窗前缘至乙状窦后缘,上缘至横窦下缘,外上方显露横窦、乙状窦转角处。采取经CHF-CPF入路(解剖CHF-CPF 约1cm,同时注意保护沟裂内的小血管),向内下牵开小脑半球,在显微镜下暴露三叉神经根全长。完成三叉神经REZ区及责任血管的暴露后,对神经入脑干处(root entry zone,REZ)进行全程探查责任血管,分离后在责任血管与神经根之间采用合适大小的Teflon团将其隔开。对三叉神经远端可能存在的血管压迫也同时进行Teflon球隔离,硬膜下操作结束后原位缝合硬膜,骨瓣复位固定,分层严密缝合软组织。统计患者术后疗效及并发症发生率、术后疗效评判标准参考巴罗神经病学研究所疼痛预后分级(BNI),Ⅰ~Ⅱ级认为治疗有效[7]。
结 果
1.解剖结果:分开CHF-CPF前可见三叉神经最近脑干点距离三叉神经出脑干点的平均距离为3.1mm,分开后在CPF上肢末端均可直视三叉神经出脑干点。尸头解剖详见图2。
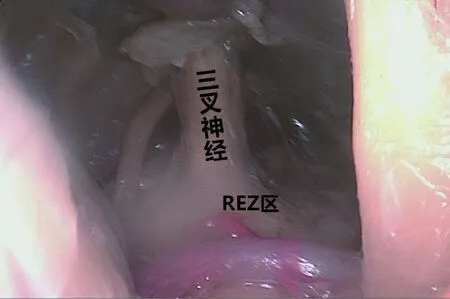
图2 三叉神经颅内段解剖图(内镜下拍摄)图中可见三叉神经颅内段全程,REZ区显露良好
2.术后疗效:术后有效率为91.7%(77例),37例(44.0%)患者出现低颅压综合征,21例(25.0%)患者出现面部麻木,27例(32.1%)患者出现口周疱疹,无病例出现听力障碍及小脑、小脑脑干损伤。
讨 论
目前国内比较普遍的微血管减压手术入路为枕下乙状窦后经小脑上外侧入路,虽然经过释放脑脊液、小脑自然下垂、牵拉小脑后大部分患者可以获得较好的REZ区暴露及手术操作空间,但当笔者术中遇到岩静脉阻挡、小脑饱满、脑脊液释放欠佳或责任血管显露困难等情况时,REZ区的暴露及手术操作就变的异常艰难[8,9]。此时为了能够暴露REZ区与责任血管,岩静脉及小脑所受到的牵拉较剧,有时甚至需电凝后切段岩静脉的某支主干或分支,这些操作大大增加了小脑挫伤、岩静脉撕裂的风险。当岩静脉主干较粗、出血风险极大时,术者甚至只能放弃手术,因为较三叉神经痛给患者带来的影响,岩静脉切段或撕裂后造成的小脑梗塞或出血等后果更加可怕,甚至会危及生命[10~14]。
小脑水平裂也称小脑岩裂,是小脑半球最大的水平裂隙,自后向前将小脑半球分为上下几乎相等的两部分,其前外侧端与小脑桥脑裂相接。小脑桥脑裂位于桥脑小脑角处,分为上肢和下肢,呈V型,顶点与小脑水平裂相接,两者之间夹着小脑绒球,其上肢末端正对着三叉神经REZ区,这一特点也正是通过打开小脑水平裂-小脑桥脑裂来显露三叉神经REZ区的解剖基础[15]。
术中从小脑水平裂外侧开始解剖此脑裂,直到小脑桥脑裂与小脑水平裂的交界处,继续向三叉神经方向解剖小脑桥脑裂的上肢,笔者观察到小脑桥脑裂的上肢终端即手术所需暴露的三叉神经REZ区,责任血管也容易辨认,同时原本看似阻挡手术操作的岩静脉也随着小脑上半部被推向小脑幕方向,听神经则随着绒球及小脑下半球被推向枕骨大孔方向,详见图3,若图3中病例采取常规手术入路,那么粗大的岩静脉及饱满的小脑会给手术带来极大的困难,只能通过下压小脑、牵拉岩静脉等高风险操作来尽量显露三叉神经REZ区,甚至于有些REZ区显露极其困难的患者,必须充分权衡切断岩静脉进一步充分显露REZ区与保护岩静脉但无法充分显露REZ区这两种方案的利弊后再决定术中进一步操作。但无论是切断岩静脉还是减压不充分,这两者都是常规入路在此种病例中给术者带来的困扰,因为这两者对患者来说都是无益的。除此之外,上述这些高风险操作在勉强显露三叉神经REZ区的同时,极有可能会造成小脑挫伤、岩静脉破裂出血、听神经牵拉等风险,这些风险都会对手术的安全性、患者术后疗效及术后并发症造成的一定影响。而基于小脑水平裂的解剖特点,笔者通过打此裂隙,不仅大大减少了术中岩静脉撕裂出血或切断的概率,也减少了听神经及小脑的牵拉,在确保REZ区良好显露的同时进一步降低了术后小脑、脑干梗死、出血及听力受损的概率,这也是小脑水平裂-小脑桥脑裂入路在这类患者中较常规入路凸显的优势。

图3 术中打开小脑水平裂-小脑桥脑裂前后术区比较图A.三叉神经REZ区受岩静脉及小脑阻挡;B.打开CHF-CPF后小脑及岩静脉不再阻挡手术通路,REZ区显露良好
通过尸头解剖得出分开CHF-CPF前可见三叉神经最近脑干点距离三叉神经出脑干点的平均距离为3.1mm;分开后在CPF上肢末端均可直视三叉神经出脑干点。从另一个角度来讲,可见三叉神经最近脑干点距离三叉神经出脑干点越近,术中对小脑及面听神经的牵拉需求越小,手术操作空间也越大,这也说明打开CHF-CPF在显露三叉神经REZ区及减少小脑及面听神经牵拉上优于传统手术入路。鉴于常规入路的缺陷,基于解剖基础笔者认为可以采用打开CHF-CPF上肢的方法来显露三叉神经REZ区,辨别责任血管。Fujimaki等[16]就提出过联合经小脑水平裂-小脑上入路治疗三叉神经痛,通过解剖小脑水平裂的蛛网膜,打开小脑水平裂,将小脑水平裂上下方的小脑分离后,三叉神经REZ区及小脑前下动脉等责任血管可以良好的暴露于术野中,听神经所受到的张力也从原来的平行于听神经长轴方向变为垂直于其长轴方向,后者对听神经的损害要远小于前者,这也大大降低了术后听力损害的概率[17]。其采取此入路治疗的6例患者术后无病例出现听力减退在一定程度上也证实了此入路的合理性与可行性。虽然其提出联合小脑上-小脑水平裂入路主要是为了减少术中对听神经的损害,但结合上述解剖研究及临床应用,笔者发现打开小脑水平裂-小脑桥脑裂后,在减少对听神经牵拉的同时,常规手术入路中看似阻挡手术操作的岩静脉及饱满的小脑也几乎不再阻挡手术通路,三叉神经REZ区显露的更加容易与彻底。所以相比于传统手术入路,打开小脑水平裂-小脑桥脑裂能够充分显露三叉神经REZ区,在保证REZ区的充分显露时能减少术中对神经血管及小脑的牵拉,降低术后小脑脑干损伤及听力障碍等并发症的发生率,特别是在岩静脉阻挡、小脑饱满及脑脊液释放欠佳的病例中,此手术入路是较好的选择。
本研究中84例患者临床术后疗效为91.7%(77例),37例(44.0%)患者出现低颅压综合征,21例(25.0%)患者出现面部麻木,27例(32.1%)患者出现口周疱疹,无病例出现听力障碍及小脑、小脑脑干损伤。报道的采取经CHF-CPF治疗的106例患者术后有效率为95.3%[18]。赵卫国等[19]报道的采取常规入路治疗的术后有效率为94.2%,疗效大致相仿,均较为满意。目前相关报道术后颅内出血等严重并发症的发生率为1%左右,最高病死率达7%[10,20,21]。本研究84例采取小脑水平裂-小脑桥脑裂入路手术的患者中无病例出现术后颅内出血等严重并发症,也凸显了此入路的优越性与安全性。
通过小脑水平裂-小脑桥脑裂入路治疗三叉神经痛较常规手术入路有较明显的优势,此入路能够更加充分的暴露三叉神经REZ区,减少术中对小脑、脑干及神经组织的牵拉,减少术中岩静脉的损伤,在取得满意疗效的同时降低术后听力下降及小脑、脑干损伤等严重并发症的发生率。
