心电图运动试验新视野
2019-08-08鲁端
鲁端

鲁端,1941年生。1964年毕业于浙江医科大学医学系,先后在浙江大学医学院附属第一医院和浙江大学医学院附属邵逸夫医院心内科工作,1993年升任主任医师、教授。曾先后历任邵逸夫医院院长、中华医学会心电生理和起搏分会常务委员、国家药品监督管理局评审专家、中国医药生物技术协会心电学技术分会常务委员、浙江省临床医师继续医学教育中心主任、浙江省医学会心电生理和起搏分会主任委员、浙江省医学会内科学分会主任委员、《心电与循环》(原《心电学杂志》)主编、《临床心电学杂志》常务编委、浙江省心电图学专业岗位培训中心主任等职。至今已发表学术文章140余篇,出版学术专著20余本。其中主编专著2本(《实用临床心律失常诊断和治疗指南》、《临床心律失常学》);副主编2本(《中国心电信息学图解集成》、《常见病识别手册》);参编全国高等医药院校7年制和8年制规划教材《内科学》各1本等。
心电图运动试验(electrocardiographic exercise testing,EET)于1932年由Goldhammer等倡导和开始应用于临床。1986年,美国心脏病学会(ACC)和美国心脏协会(AHA)制定了第一个EET指南,在1997年和2002年又分别对该指南进行了修订。2018年法国心脏病学会(FSC)对该国1997年的EET指南进行了修订。经过80余年的临床实践和研究,至今对EET已有了较多新的认识[1-3]。
1 EET的安全性与风险[2-4]
EET是一项广泛应用于临床的无创性检查,全球每年约有数亿次该项检查中,绝大多数受试者均能顺利完成检查,安全性很高。但极少数受试者在检查时仍有发生心血管事件的风险,Rochmis等报道,在170 000次EET中,每100 000次EET时发生心脏性猝死(SCD)的概率为4.7次(0.005%)。Myers等和Kohl等报道,每10 000次EET时,发生死亡或心脏骤停的概率为0~6次(0%~0.06%),发生急性心肌梗死的概率为2~10次(0.02%~0.1%)。美国运动医学院报道,在EET时发生严重心律失常、急性心肌梗死和SCD的概率分别为≤0.02%、0.04%和0.01%。Hamm等报道,941例急性心肌梗死后4周内的患者在进行EET时,死亡率为0.03%。此外,在EET时可发生的并发症尚有急性心力衰竭、高血压危象、低血压、晕厥和休克等。从以上报道可见,虽然在EET时诱发致命性心血管事件的风险较低(约≤0.01%~0.10%),但后果十分严重,给予医务人员重要警示:(1)必须严格执行EET的适应证、禁忌证和运动终止标准;(2)必须特别关注和及时处理在EET时发生典型心绞痛、严重心律失常、缺血型ST段改变和(或)运动后低血压等的患者。(3)EET必须在擅长心肺复苏(CPR)的心内科医生和心电图室医生共同参与下进行。(4)必须告诉受试者及家属进行EET的目的、受益和风险,对于已患有心血管病、老年人、儿童和(或)缺少体力活动者,建议签署知情同意书。(5)EET检查室必须配备心肺复苏的急救设备仪器(除颤监护仪、氧气和吸氧器具、静脉穿刺和输液装置等)和药物(肾上腺素、利多卡因、硝酸甘油、阿托品、尼可刹米等)。(6)EET检查室必须能快速安全地将发生心血管事件的患者转移至急诊室、冠心病监护病房(CCU)或危重症监护病房(ICU)。
2 EET 的适应证[1,2,5-11]
2.1 冠心病 辅助诊断冠心病、评估冠心病患者的危险度、疗效及预后是EET的主要适应证。在辅助诊断冠心病时,EET主要适用于临床试验前预测冠心病中(度)概率的患者(表1)。对很低和极低概率的患者,若无冠心病的危险因素,应首先考虑为非冠心病,不推荐进行EET。对高概率的患者应推荐进行无创性影像学检查(如冠状动脉CT血管成像等)。对很高概率的患者,应首先考虑患有冠心病,若伴有明显症状,应立即进行药物治疗或有创性检查和治疗。

表1 冠心病的临床试验前概率
同时,EET的冠心病等适应证应结合患者的心血管风险类型(表2)综合考虑。(1)在很高心血管风险的患者中,EET对已有冠心病的患者可评估疗效、预后和推荐运动处方,对其他患者可酌情辅助诊断是否患有冠心病。(2)对高心血管风险的患者,EET可酌情辅助诊断是否患有冠心病。(3)对至少伴有中度以上心血管风险的无症状运动员及其他人员,EET可酌情辅助诊断是否患有冠心病和(或)推荐合适的运动(或)活动处方。(4)对低至中心血管风险的人员,一般不推荐进行EET,而应改善生活方式和纠治心血管危险因素。鉴于《中国心血管病报告2017》报道,我国2015年心血管病死亡率为264.84/10万(城市)和298.42/10万(农村),属于高心血管风险国家(介于低风险的<175~225/10万与很高风险的>350~450/10万之间)。故推荐参照2016年欧洲心血管病预防指南中的高心血管风险国家对相关人群系统性冠状动脉等病变的评估方案(Systematic COronary Risk Estimation,SCORE),根据年龄、性别、吸烟、收缩压和总胆固醇水平,预测在未来10年中首次发生致命性心血管病(冠心病、脑卒中和腹主动脉瘤等)的风险(图1)。该图适用于无心血管病、糖尿病和慢性肾脏病等的一般人群。

表2 心血管病风险的类型
值得关注的是:(1)单独EET阳性不能轻率诊断冠心病,阴性不能绝对排除冠心病。因为EET与任何辅助检查一样,必须密切结合临床才能提高其诊断疾病的敏感度和特异度,EET结合临床时诊断冠心病的敏感度可达70%,特异度可达70%~90%。(2)冠状动脉病变的部位、范围和狭窄程度会影响EET诊断的敏感度。当冠状动脉主要分支发生中度以上狭窄(>50%)时,EET的诊断敏感度在单支冠状动脉病变约25%~75%,双支冠状动脉病变约67%~91%,三支冠状动脉病变约86%~100%。EET对可疑或已知冠心病患者的适应证见表3。
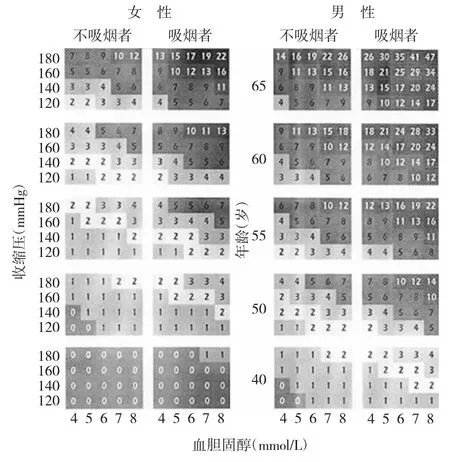
图1 SCORE[图中方框内的数字为高心血管风险国家居民10年中首次发生致命性心血管病的风险(%)]

表3 可疑或已知冠心病患者的EET适应证
2.2 其他心血管病 EET适用于评估相关心律失常、高血压、周围动脉疾病和儿童心脏病等症状、疗效、预后和(或)制定适合于患者的运动处方(表4)。近年研究报道,EET对评估运动性高血压和运动性室性心律失常的预后、SCD的危险分层、诊断儿茶酚胺敏感度室性心动过速、隐匿性长QT综合征和隐匿性Brugada综合征等亦有重要价值。2017年ACC、AHA及美国心律学会(HRS)发布的晕厥诊断和处理指南中,首次提出EET适用于鉴别诊断心源性晕厥(Ⅱa)。
2.3 其他特殊人群 EET适用于评估相关糖尿病、女性、运动员和至少伴有中度以上心血管病风险而计划从事高风险和(或)高负荷体力活动的无症状人员,见表5。
3 EET 的禁忌证[1-3,12]
3.1 绝对禁忌证 (1)急性心肌梗死(≤2d)。(2)严重的不稳定型心绞痛。(3)未控制的严重心律失常(伴有明显症状或血流动力学障碍)。(4)失代偿性或未控制的有症状的心力衰竭。(5)严重和(或)有症状的心室流出道梗阻(如重度主动脉瓣狭窄等)。(6)急性深静脉血栓伴有或无急性肺栓塞。(7)急性心肌炎、心包炎或心内膜炎。(8)急性主动脉夹层。(9)伴有高栓塞风险的心脏内血栓。(10)拒绝进行EET的患者。
3.2 相对禁忌证 推荐在心内科专家的判断下履行。(1)左冠状动脉主干明显狭窄。(2)室壁瘤。(3)未控制心室率的室上性心动过速。(4)获得性高度或完全性房室传导阻滞。(5)新近发生的脑卒中或短暂性脑缺血发作。(6)肥厚型心肌病伴严重的左心室流出道压力阶差。(7)未纠正的严重贫血,显著的电解质异常或甲状腺功能亢进等。(8)静息时高血压,收缩压>200mmHg和(或)舒张压>100~110mmHg。(9)静息时有症状的低血压,成人收缩压<90mmHg或舒张压<60mmHg。(10)缺乏合作的患者。

表4 其他心血管病患者的EET适应证

表5 其他特殊人群患者的EET适应证
4 EET 的非适应证[1-3,12]
系指EET对某些患者无临床应用价值、可能有害、患者无能力进行EET或伴有干扰EET判断结果的相关因素等,因而不推荐对下列患者进行EET检测。(1)因患下肢疾病(关节炎、畸形等)、肺部疾病(急性肺炎、慢性阻塞性肺疾病等)或其他疾病无能力进行EET者。(2)静息心电图显示ST-T波异常可干扰EET判断结果,如左心室肥大伴劳损、洋地黄作用、低钾血症、左束支传导阻滞、心室预激、心室起搏心律等。(3)在服用药物:①减慢心率的药物,如β受体阻滞剂、非二氢吡啶类钙拮抗剂(维拉帕米、地尔硫卓等)、抗心律失常药物(胺碘酮、索他洛尔、普罗帕酮、氟卡尼等)。②增快心率的药物,如β肾上腺能受体激动药(麻黄碱,沙丁胺醇等)、M胆碱受体阻断药(阿托品、山莨菪碱等)、非特异性兴奋、传导促进剂(甲状腺素、人参等)。③治疗心绞痛的药物(单硝酸异山梨酯、双嘧达莫等)、抗高血压药(氨氯地平、卡托普利等)。然而,当EET的目的为评估药物疗效和(或)患者预后等时,仍可酌情在继续服用上述药物时进行EET,但在判断结果时宜关注相关药物对EET评估指标的影响等。
5 EET 的终止标准[1-3,12]
以往,曾将受试者达到预期目标心率作为EET的运动终点之一。但近年来发现由于该目标心率仅考虑运动时心率与年龄的相关性,而未关注性别、职业、生活习惯、体质和健康状态等均可影响运动时的心率水平。因而,目标心率有较大的个体差异和局限性。目前认为,当受试者出现不宜继续进行运动和(或)继续运动可诱发心血管事件的风险时,应及时终止EET。
5.1 绝对指征 (1)严重的心绞痛。(2)运动时收缩压较基础收缩压降低>10mmHg或未随运动负荷增加而升高。(3)与心肌梗死范围不相符的ST段抬高≥0.1mV(非aVR或V1)。(4)严重或不能耐受的心律失常,如室性心动过速、心室颤动、二度或三度房室传导阻滞等。(5)心脏搏出量降低征象:如脸色苍白、四肢冰冷、紫绀、虚弱或头晕等。(6)神经系统征象:如共济失调、精神混乱(confusion)、眩晕或晕厥等。(7)技术问题:不能正确监测心电图和(或)血压。(8)受试者或患者要求终止EET。
5.2 相对指征 推荐在心内科专家的判断下履行。(1)胸痛加剧。(2)ST段水平型或下斜型压低≥0.2mV。(3)疲劳或呼吸困难。(4)下肢疼痛或无力继续运动。(5)收缩压≥210~230mmHg和(或)舒张压≥115mmHg。(6)较严重和能耐受的心律失常:频发和(或)多源性室性期前收缩、室上性心动过速等。(7)心动过缓。(8)新发生的完全性束支传导阻滞。
6 EET的检测指标和临床评估[1-3,12-37]
6.1 症状和体征 在EET时,(1)应特别关注是否出现绝对终止指征中的循环系统和神经系统征象,一旦出现应立即终止EET,及时处理相关的严重并发症,并进一步检查和治疗相关的心脑血管疾病,改善患者的预后。(2)发生典型心绞痛是EET阳性的指标之一,应结合其他临床参数始能确诊患有冠心病。(3)运动时发生晕厥是部分心源性晕厥的特征之一,可发生于相关器质性心脏病和(或)心律失常,如主动脉瓣狭窄、肥厚型梗阻性心肌病、冠心病或遗传性心律失常综合征(长QT综合征、Brugada综合征或儿茶酚胺敏感度室性心动过速等),应进一步诊查、确定病因和治疗。(4)对出现明显心悸的患者,应关注是否伴有心律失常。
6.2 血压 是重要的生命征(vital sign)和EET时常规监测的指标之一。正常人运动时收缩压随着运动负荷的增加而进行性增高,而舒张压仅有轻度改变。
6.2.1 运动性低血压 系指运动(EET)时收缩压低于运动前基础水平或随着运动负荷增加收缩压下降>10mmHg,并伴有心率增快和相关症状。是EET阳性的指标之一,应结合其他临床参数始能确诊冠心病。根据近年较大样本(>1 000例/项)的研究报道,EET时运动性低血压的发生率约3.2%~5.3%。Barlow等荟萃分析了19项EET研究,共45 895例受试者,在平均随访4.4年中,运动性低血压患者较无运动性低血压患者发生致命性和非致命性心血管事件及全因死亡率明显增高,校正后的HR(风险比)为 2.1(95%CI:1.59~2.53),P<0.001。O'Neal等报道,44 089例EET受试者在平均随访10年中,运动性低血压患者全因死亡率明显增高,校正后的HR为 1.21(95%CI:1.09~1.34),P<0.001。总之,运动性低血压的患者预后不良,其中部分患者伴有冠心病。
6.2.2 运动性高血压 系指运动(EET)时和(或)运动后恢复期血压异常增高的征象。EET时收缩压≥210~230mmHg和(或)舒张压≥115mmHg已作为终止指征之一,但运动性高血压至今尚有多项诊断标准。根据近年较大样本的研究报道,运动性高血压的发生率在健康人群中约18.1%~35.1%,在未治疗的男性1级高血压患者中约30.1%~40.4%,在2型糖尿病患者中约21%~51%。Keller等回顾性分析了18项研究,其中8项为较大样本的血压正常人群的运动试验研究,受试者共32 212例在平均随访5.71年中,运动性高血压患者新发生高血压的风险是无运动性高血压的2.68(1.7~3.0)倍。在另外10项较大样本健康人、无心血管病和(或)血压正常人群中的运动试验研究中,受试者共50 590例在平均随访14.74年中,运动性高血压患者的心血管死亡、全因死亡、心脑血管事件、急性心肌梗死和(或)SCD的风险均明显高于无运动性高血压患者。Mariampiliai等、Schultz等和笔者亦均有相似的报道。总之,运动性高血压的患者预后不良,其中部分患者有较高的发生高血压病和心脑血管事件的风险。
6.3 心电图相关参数
6.3.1 ST段改变 (1)ST段呈水平型或下斜型压低≥0.1mV:是国内外相关指南和公认的判断心肌缺血和冠心病患者预后的指标,亦是EET阳性的指标之一。ACC和AHA报道,该指标诊断冠心病敏感度67%,特异度80%。若该指标在EET时出现的时间越早、压低的程度越大和持续时间越长(至运动后恢复期),则发生多支和(或)严重冠状动脉病变的概率越高。Detrano等荟萃分析了12 030例进行EET和冠状动脉造影的患者,应用ST段呈水平型或下斜型压低≥0.1mV预测多支冠状动脉病变的加权(weighted)平均敏感度81%,特异度66%,预测3支主要冠状动脉或左冠状动脉主干的加权平均敏感度86%,平均特异度53%。Weiner等报道,在4 083例进行EET的稳定性冠心病患者中,在运动时呈水平型或下斜型ST段压低≥0.1mV和终止运动于≤Bruce方案1级(3min)的病人属于高危患者,在随访4年期间的年平均死亡率>5%。而运动时ST段压低<0.1mV和终止运动于≥Bruce方案3级(9min)的病人为低危患者,年平均死亡率<1%。(2)ST段呈上斜型压低:该指标的临床评估一直尚有争议。Yanowitz等报道,在1 083例无症状和无冠心病的志愿者进行EET时,124例(11.4%)呈上斜型ST段压低,在平均随访7.9年期间,其预后与EET的心电图正常者差异无统计学意义。2002年ACC和AHA运动试验指南、2013年AHA关于运动试验和运动训练标准的科学陈述(sientific statement)等提及,EET时呈现的ST段上斜型压低特异度较低,与心房复极波相关,不适宜作为心肌缺血的诊断标准。而2015年浙江省心电图平板运动试验操作和诊断规范(试用版)中叙及,ST段上斜型压低≥0.20mV,同时,aVR ST段抬高≥0.1mV,为EET阳性的指标之一。2018年法国FSC运动试验指南中叙及,ST段呈上斜型压低≥0.15mV为支持心肌缺血的心室复极改变之一。鉴于至今对该指标仅有较少的循证医学评估报道,笔者推荐EET期间ST段呈上斜型压低≥0.15~0.20mV时,若受试者伴有多项冠心病危险因素,应进一步做影像学检查,以确定是否患有冠心病。(3)ST段抬高:在一般受试者进行EET时,ST段抬高≥0.1~0.2mV的发生率约0.1%~4.0%,其发生于以下2类人群。①在以前有Q波型心肌梗死的患者,EET时ST段抬高提示梗死区心肌缺血、室壁运动障碍和(或)节段性室壁运动异常。当心肌梗死面积≥6%和透壁范围≥30%时,易发生EET时ST段抬高,此类患者较易发生室性心律失常。当与心肌梗死范围不相符的导联运动时呈现ST段抬高(非aVR或V1),提示新发生的透壁性心肌缺血,为终止EET的绝对指征之一,应进一步诊查和治疗。②无心肌梗死病史的患者在EET时发生ST段抬高≥0.1mV,提示严重的透壁性心肌缺血和冠状动脉病变。其中仅少数患者可由无或轻度病变的冠状动脉发生痉挛所致。该类ST段抬高推荐可作为EET阳性的标准之一。(4)心率修正性(adjustment)ST段压低:EET时ST段压低与心肌缺血和缺氧相关,而心率与心搏出量和心肌耗氧量相关。近年报道显示,心率修正性ST段压低可使EET诊断心肌缺血的敏感度提高和特异度不变。①ST/HR(心率)指数>1.6μV/bpm(次 /min)为异常,能改善预测无症状高危男性和低危男、女性发生冠状动脉事件的风险。②ST/HR斜率(slope)>2.4μV/bpm为异常,当>6μV/bpm时,提示三支冠状动脉或左冠状动脉主干病变。③恢复期ST/HR滞后(hysteresis):EET恢复期1min后发生水平型或下斜型ST段压低≥0.1mV提示心肌缺血,当该ST段压低的程度超过运动期相同心率时的ST段压低时,为恢复期ST/HR滞后。该指标较运动期相同的ST段压低有更高的诊断心肌缺血和评估预后的价值。
6.3.2 Duke评分 由Mark等于1987年对Duke数据库中连续登记的2 842例胸痛患者进行Bruce平板运动试验和冠状动脉造影的资料分析后创建。主要用于评估冠心病患者的预后风险。经过30余年的临床实践,至今已被国内外相关指南推荐应用。Duke评分=运动时间(min)-5×ST段压低(mm)-(4×心绞痛指数),其中ST段压低<1mm时为0分,心绞痛指数中未出现心绞痛为0分,出现心绞痛为1分,因心绞痛终止EET为2分。该评分结果≥5分者为低风险,心血管年死亡率<0.5%~1.0%;-10分~4分者为中风险,心血管年死亡率1%~3%;≤-11分者为高风险,心血管病年死亡率>3%~5%。在伴有3支主要冠状动脉病变的患者中,Duke评分高风险者(≤-11分)和正常者(≥7分)的5年生存率分别为67%和93%。
6.3.3 心律失常
6.3.3.1 窦性心律失常 与心脏变时功能不全(chronotropic incompetence,CI):窦性心动过速是EET时最常见的心律失常(>95%)。但是,当窦性心律不能伴随运动(等)时机体代谢增加而相应增快时,为心脏变时功能不全,其为一种特殊类型的窦性心律失常。临床常用的诊断标准:(1)运动后最快窦性心率(maximal heart rate,MHR)未达到 85%预测运动目标心率(靶心率),又称为心率比(ratio of heart rate,rHR),即EET时最快心率与靶心率的比值。(2)变时性指数(chronotropic responsiveness in-dex,CRI)<0.8,变时性指数为心率储备与代谢储备的比值。心率储备=(运动后最快心率-静息心率)/(预测运动目标心率-静息心率),代谢储备=(运动后最高代谢当量-1)/(预测运动目标代谢当量-1)。(3)心率储备(heart rate reserve,HRR)<80%。2010年AHA在关于因胸痛而急诊的低风险患者进行(临床)试验的科学陈述中,提出变时功能不全是EET的重要分析指标之一,当rHR<85%时,应施行影像学检查或冠状动脉造影进一步评估。在关于变时功能不全的Framingham心脏研究中,1 575例无冠心病男性进行了亚极量EET,其中327例(21%)rHR<85%,在随访7.7年期间,95例发生了冠心病。多变量校正后,rHR<85%预测发生冠心病的HR为 1.75(95%CI:1.11~2.74),P=0.02。Lauer等报道,在2 953例已患或怀疑冠心病的患者进行EET时 ,316例 (11%)rHR<85% ,762例(26%)CRI<0.8。随访2年期间,91例死亡。多变量校正后,rHR<85%和CRI<0.8均增加全因死亡的风险,RR分别为 1.84(95%CI:1.13~3.00,P=0.01)和 2.19(95%CI:1.43~3.44,P<0.001)。Azarbal等和Elhendy等亦有相似的报道。以上研究显示,心脏变时功能不全在预测发生冠心病和预后不良等有重要价值。但应注意甄别年老体弱、运动员、重体力劳动或高负荷健身人群及服用减慢窦性心律药物者对EET时心率的影响。
6.3.3.2 房性心律失常 是EET时较常见的心律失常,约4.0%~25.0%的受试者可发生各种类型的房性心律失常,其中<1.0%的受试者可发生阵发性心房颤动或心房扑动。当发生房性心动过速或快心室率心房颤动/心房扑动时,是酌情终止EET的相对指征。器质性心脏病患者在EET时发生快心室率心房颤动,可诱发或加重心功能不全。心房颤动患者发生脑卒中的风险是正常人的5倍,需根据CHA2DS2-VASc评分决定抗栓治疗的策略。Bunch等报道,在Mayo Clinic 5 375例已患有或怀疑冠心病的患者进行平板运动试验时,3875例(72.1%)无房性心律失常,1 272例(23.7%)发生房性期前收缩,185例(3.4%)发生室上性心动过速,43例(0.8%)发生阵发性心房颤动或心房扑动。在随访5年期间,以上4类患者的主要心脏不良事件(MACE:心肌梗死、冠状动脉血运重建、心脏性死亡)发生率无统计学差异(P=0.10);Kaplan-Meier生存分析总体生存率和无MACE生存率亦无统计学差异(P=0.181和P=0.108);经多变量分析,EET时发生的房性心律失常不能预测MACE。Maurer等亦有有相似的报道。以上研究报道显示,EET时发生的房性心律失常在随访期间发生MACE的风险并未增加,亦不能作为诊断心肌缺血和(或)冠心病的诊断标准。
6.3.3.3 室性心律失常 是EET时常见的心律失常,当发生持续性室性心动过速或心室颤动时,是终止EET的绝对指征。笔者曾回顾性分析本世纪18项较大样本(>1 000例/项)关于EET时发生室性心律失常的研究报道,在6项无症状和无心血管病人群(共25 636例)、6项心血管病患者(共46 817例)和6项混杂人群(共43 464例)中,①非频发室性期前收缩(PVC)的发生率6.61%~86.34%。②频发PVC的发生率0.72%~13.62%。③非持续性室性心动过速(NSVT)的发生率0.08%~8.10%。④在心血管病患者中,严重型/潜在的致命性室性心律失常的发生率为0.22%~8.54%。在以上3类人群中,有13项研究(81.3%,共74 389例)于总体平均随访9.31(2.7~23.0)年期间,EET时发生相关室性心律失常的患者较未发生室性心律失常的患者预后明显较差,多变量校正后的全因死亡、心脏性死亡、SCD、新发生的冠状动脉事件和(或)因致命性室性心律失常需植入ICD的风险均明显增高,汇总的HR或RR为 2.05(1.50~3.45),P<0.01~0.05。Peng等、Cipriani等和Kim等亦有相似的报道。总之,以上研究结果均显示,EET时发生相关室性心律失常的患者预后不良,但其单独出现时,仍不能作为心肌缺血和(或)冠心病的诊断标准。
6.3.3.4 房室传导阻滞(AVB) 是EET时少见的心律失常,其发生率尚待较大样本研究后始能确定。当发生二度或三度AVB时,是终止EET的绝对指征。Sumiyash等报道,14例患者在Master二级梯运动试验时发生二度AVB,其中7例运动前PR间期正常,7例一度AVB。运动后2例发生二度Ⅰ型AVB,10例发生2∶1 AVB,2例发生高度AVB。经心电生理检查发现,AVB区的部位4例在房室结,7例在希氏束内,3例在希氏束分叉以下。Yuzuki等汇总分析了6篇文献报道,总共20例患者在休息时均呈1∶1房室传导,而在运动时均诱发了二度AVB,其中10例进行了心电生理检查,在心房起搏时均显示了快频率依赖性二度AVB,提示阻滞区在房室结以下区域。EET时发生三度(完全性)AVB仅有个例报道,病变区均发生于希氏束-浦肯野纤维系统。从有限的病例报道提示:(1)当原有的AVB程度在EET期间减轻时,AVB的部位多数在房室结,加重时AVB的部位多数在希氏束或希氏束分叉以下,仅有少数病例可由房室结缺血性等病变所致。其发生机制与房室结的有效不应期与自主神经张力相关。而希氏束及浦肯野纤维的有效不应期与自主神经张力无关,仅与心率相关。(2)EET时虽然AVB少见,但常伴有劳力性呼吸困难或继之发生晕厥的风险。对EET时出现三度AVB或伴有明显症状的二度AVB的患者,应进行心脏起搏治疗。(3)EET时发生AVB的常见病因为冠心病、主动脉瓣狭窄伴钙化、二尖瓣环钙化或心肌病等。但对EET时未出现心绞痛或缺血性ST段改变的AVB,尚不能作为心肌缺血和(或)冠心病的诊断标准。
6.3.3.5 室内传导阻滞 是EET时较少见的心律失常,当发生完全性束支传导阻滞时,是终止EET的相对指征。(1)完全性左束支传导阻滞(CLBBB):根据7项较大样本[>1 000例(次)/项] 关于EET的研究报道,在64 653例(次)受试者中,CLBBB的发生率为0.30%(0.04%~0.48%)。Grady等报道在17 277次EET时70例(0.41%)发生CLBBB,与70例病史、冠心病危险因素及服药等相匹配的未发生CLBBB患者对比分析,于平均随访3.7年期间,37例发生死亡或心血管事件,经分析EET时发生CLBBB是预测全因死亡和主要心血管事件风险的独立指标,校正后的RR为2.78(95%CI:1.16~6.65,P=0.02)。Stein等报道,在8 410例男性EET时,32例(0.38%)发生CLBBB、1 461例发生缺血性ST段改变和6 912例(82.21%)EET正常。于平均随访8.8年期间,以上3组的年全因死亡率分别为3.76%、2.2%和1.8%。CLBBB组较正常组死亡率明显增高,时序检验(Log-rank)卡方值为53.6,P<0.0001。但与CLBBB组伴有较多冠心病和(或)心力衰竭患者相关。Williams等报道,10176例患者在EET时,37例(0.36%)发生CLBBB,其中26例经冠状动脉造影诊断患有冠心病。以上研究报道提示,EET时发生CLBBB的患者预后较差,患冠心病的概率较高。其中在运动心率<120次/min时发生CLBBB的患者易伴有左前降支近端狭窄。(2)完全性右束支传导阻滞(CRBBB):根据6项较大样本关于EET的研究报道,在47 013例受试者中,CRBBB发生率为0.14%(0.04%~0.29%)。Stein等报道,在8 047例男性进行EET时,23例(0.29%)发生CRBBB、1 458例(15.2%)发生缺血性ST段改变和6 569例(71.9%)EET正常。于平均随访8.8年中,以上3组人群的年全因死亡率分别为7.3%、2.4%和1.7%,年心血管死亡率分别为1.4%、1.2%和0.6%。CRBBB组的全因死亡率和心血管死亡率均较EET正常组增高,均P<0.05。但经年龄校正后的Cox比例(proportional)HR分别为 1.13(95%CI:0.51~2.5,P=0.75)和 1.57(95%CI:0.51~4.8,P=0.43),提示EET时发生CRBBB患者的死亡率主要与年龄相关。Williams等报道,在10 176例EET中,13例(0.13%)发生CRBBB,经冠状动脉造影所有13例(100%)均伴有明显冠状动脉病变而诊断为冠心病。Bounhoure等报道,在16 500例EET中,7例(0.04%)发生CRBBB,其中5例伴有典型心绞痛,经冠状动脉造影显示3例有3支冠状动脉病变,2例有双支冠状动脉病变。以上研究报道提示,EET时发生CRBBB的患者有较高的患冠心病概率,其中老年患者预后较差。(3)左束支分支阻滞:根据3项较大样本的研究报道,在13 044例受试者中,分支阻滞的发生率为0.20%(0.046%~0.28%),其中左前分支阻滞(LAFB)的发生率为0.13%~0.18%,左后分支阻滞(LPFB)的发生率0.046%~0.15%。Marcadet等报道,在8 684例EET中,24例(0.28%)发生左束支分支阻滞,其中11例(0.13%)LAFB,13例(0.15%)LPFB。经冠状动脉造影检查,18例(75%)确诊为冠心病(冠状动脉主要分支狭窄≥80%)。Borar等报道,在2 200例EET中,10例(0.45%)伴有典型心绞痛和缺血性ST段改变。其中4例(0.18%)LAFB,2例(0.09%)LPFB,2例(0.09%)CRBBB。所有10例患者经冠状动脉造影检查均显示左前降支明显狭窄,8例患者经冠状动脉旁路手术和2例患者经药物治疗后,缺血性症状均明显缓解,其中9例进行EET复查,均未发生心绞痛、缺血型ST段改变和室内传导阻滞。Madian等对5篇文献中共报道的12例TTE时发生LPFB的患者进行分析,其中10例进行冠状动脉造影检查,9例伴有1~3支主要冠状动脉分支或左冠状动脉主干明显狭窄(>50%),1例冠状动脉正常。以上研究报道提示,EET时发生左束支分支阻滞的患者有较高的伴有冠心病的概率。
6.4 运动能力(exercise capacity) 系指受试者在EET高峰期能够完成的最高运动负荷量,常以代谢当量(MET)的水平来进行判断。目前临床应用的判断标准有以下3类。
6.4.1 MET的绝对值标准 EET时MET<5METs为低运动能力,5~8METs为中等运动能力,>8METs为高运动能力。Myers等报道,在6 213例相继进行EET的男性患者中,于平均随访6.2年期间,1 256例死亡。校正年龄后,按以上绝对值标准确定的运动能力是无心血管病组和患心血管病组最强的预测全因死亡风险指标。两组运动能力每增加1个MET均可使全因死亡风险降低,Cox比例HR分别为 0.84(95%CI:0.79~0.89)和 0.91(0.88~0.94),P均<0.001,生存率提高12%。在所有相关危险因素(高血压、糖尿病、慢性阻塞性肺病、吸烟、超重、高脂血症)的亚组分析中,运动能力<5 METs的患者(1 585例)死亡风险均是>8METs患者(2 743例)的2倍左右。Kodama等也有相似报道,EET每增加一个MET可降低13%的全因死亡率和15%的心血管病事件发生率。
6.4.2 按照年龄设定的MET阈值(threshold) <50 岁为 8.0~9.0METs,50~59 岁为 7.0~8.0METs,60~69岁为 6.0~7.0METs,≥70岁为 5.0~6.0 METs。当EET时,运动能力低于阈值>2METs为很低运动能力,低于阈值2METs为低运动能力,高于阈值>2METs为中等运动能力,高于2~4METs和>4METs为高和很高运动能力。Kokkinos等报道,在18 102例进行EET的男性患者中,按年龄设定的MET阈值分为6组。在随访10.8年(中位数)期间,5 101例死亡。经多变量校正后,将阈值组的死亡HR定为1.0,很低运动能力和低运动能力患者的死亡HR分别为 1.53(95%CI:1.39~1.67) 和 1.40(95%CI:1.12~1.31)。而中等运动能力、高运动能力和很高运动能力的患者的死亡HR分别为0.71(95%CI:0.65~0.78)、0.62(95%CI:0.54~0.70)和 0.46(95%CI:0.39~0.55),P<0.001。运动能力每增加 1 个MET,死亡风险降低 12%,HR0.88(95%CI:0.86~0.89),P<0.001。Sui等和Harb等亦有相似的报道。
6.4.3 按照年龄和性别设定的预测运动目标MET男性预测运动目标MET=14.7-(0.11×年龄),女性预测运动目标MET=14.7-(0.13×年龄)。当EET期间最高MET<85%、85%~100%和>100%预测运动目标MET时,分别为低、中、高运动能力。Peterson等报道,在9 191例进行EET的患者中,按以上标准分为低、中、高运动能力3组。在随访2.7年期间,119例发生心肌梗死,22例发生不稳定型心绞痛,749例进行了冠状动脉血运重建,132例死亡。低运动能力患者较高运动能力患者发生上述心血管事件和死亡的风险明显增高,经多变量校正后,心肌梗死的HR2.36(95%CI:1.78~3.21),不稳定型心绞痛的HR2.39(95%CI:1.78~3.21),冠状动脉血运重建的HR1.75(95%CI:1.46~2.08),全因死亡的HR2.90(95%CI:1.88~4.47),时序检验均P<0.001。Gulatim等亦有相似报道。
以上研究报道均显示,EET时的运动能力是预测正常受试者和心血管病受试者预后的高效指标。