剔骨皮瓣联合封闭式负压引流术治疗糖尿病足33例
2019-08-03梁其国赵遵江张保德章荣涛刘勇王修坤胡育栋
梁其国,赵遵江,张保德,章荣涛,刘勇,王修坤,胡育栋
糖尿病足是糖尿病病人重要的并发症之一,非外伤原因截肢中排名第一,全球范围内每天有2 500例以上肢体截肢均由糖尿病足引起[1]。糖尿病足的治疗日益成为国内各大医院诊治难题之一。常见糖尿病足修复方法多采用植皮、局部皮瓣或者长期换药,由于糖尿病足血运较差,采用游离皮瓣修复糖尿病足病例较少[2]。
剔骨皮瓣常用于修复外伤后四肢缺损创面,笔者近年来尝试采用剔骨皮瓣联合封闭式负压引流术(VSD)来进行糖尿病足修复,取得一定成效,国内近年来少见此类报道。本研究选取糖尿病足Wagner分级Ⅲ级以上病人33例,给予剔骨皮瓣联合VSD术综合治疗,结果报告如下。
1 资料与方法
1.1 一般资料 2014年6月至2017年6月安徽医科大学附属六安医院收治的需要手术的糖尿病足病人33例,其中男性20例,女性13例,年龄在48~85岁,平均65.6岁,糖尿病病程从3~28年不等,住院时间范围为14~77 d,平均36.6 d。按照Wagner分级:Ⅲ级16例,Ⅳ级15例,Ⅴ级2例。所有治疗病人及其近亲属均签署相关委托书及治疗知情同意书,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.2 诊断标准及临床表现 (1)所有病人均符合WHO制定的糖尿病足的诊断标准,空腹血糖在10.5~22.1 mmol/L,餐后2 h血糖在14.2~29.2 mmol/L,糖化血红蛋白在8.2%~13.2%之间;(2)临床表现主要为皮肤深溃疡、足趾发黑,缺损、足部疼痛、流脓坏死严重,恶臭味明显,肢端坏疽等,病人入院时伴有不同程度低蛋白血症、电解质紊乱或贫血;(3)21例病人经过彩色多普勒彩超或者CTA检查显示下肢动脉存在不同程度硬化狭窄或闭塞[3-5]。
1.3 治疗方法 首先需通过内分泌科会诊协助调整血糖,该过程为3~14 d。治疗后控制病人使空腹血糖水平<7.0 mmol/L,餐后2 h血糖<11 mmol/L,根据病人对血糖变化的耐受度,尽量将血糖控制到正常水平或接近正常水平,部分病人无法将血糖降低至6.1 mmol/L以下,因其血糖偏低时会出现低血糖反应。
入院后积极纠正低蛋白血症及贫血,要求手术前血清白蛋白≥35 g/L,血红蛋白≥100 g/L,纠正电解质紊乱至正常状态。
病人血管病变请介入科会诊协助治疗,血管狭窄及栓塞如需球囊扩张病人,转入介入科进行介入治疗,血管病变改善后转入我科继续治疗。
入院后及时进行创面分泌物细菌培养,化验检查C反应蛋白及降钙素原,对病人的炎症反应及感染情况有初步了解及判定。根据培养结果采用敏感抗生素,根据血常规结果及创面培养结果调整抗生素使用。采用磺胺嘧啶银乳膏及重组生长因子凝胶对窦道进行填塞换药,充分引流清洗窦道腔隙,换药时过氧化氢及生理盐水冲洗伤口,每日1次;当坏死的组织基本清除干净后,给予VSD吸引,培养创面肉芽组织促进创面血供形成,当创面准备完善后进行外科手术,该过程在5~28 d。
手术方法:(1)去除趾甲及甲床;(2)注意保留双侧动脉血运;(3)离断肌腱;(4)去除趾骨、如果坏死至关节腔,需将关节腔关节面咬除,到达松质骨;(5)皮瓣长:蒂部宽比值控制在2∶1以内,残余皮瓣翻转包裹创面,丝线对位缝合,如创面缺损较大,肉芽创面可行植皮治疗,手术后恢复时间为7~21 d。
1.4 观察指标 根据出院时创面愈合情况评价其治疗效果,分为痊愈、好转、无效,其中痊愈及好转均属于有效治疗。痊愈:伤口皮肤无破溃,皮瓣存活,临床症状消失;好转:伤口皮肤残余创面存在,皮瓣存活,有临床症状;无效:溃疡面积无明显变化,皮瓣不存活,需截肢手术,足部皮肤无好转,临床症状明显存在[6]。
2 结果
本组病例33例,通过剔骨皮瓣联合VSD术,11周后19例痊愈,12例好转,2例无效截肢,其中1例截肢后出院回家死亡。有效率为93.9%,死亡率为2.9%。典型病例见图1,2。
3 讨论
剔骨皮瓣移植术最初适用于手部严重创伤,预计该指将丧失功能者,可将伤指剔除指骨及肌腱,把皮瓣覆盖创面,多应用于骨科,大拇指功能极其重要,修复时尽量保留[7]。我科根据其手部剔骨皮瓣手术相似性,将剔骨皮瓣应用于糖尿病足病人,疗效显著。
糖尿病足目前发病机制仍不能完全确定,多数人认为是因糖尿病血管病变、神经病变和感染等因素导致糖尿病病人足或下肢组织被破坏。糖尿病足病变特点个体化差异较大,其分类方法不尽相同。按照病因分为:(1)神经性;(2)缺血性;(3)神经缺血性(混合性)。按照创面性质分为:(1)干性坏疽;(2)湿性坏疽;(3)混合性坏疽[8]。在临床治疗过程判定中,我们认为按照创面性质分类更容易判定治疗方案及治疗后可能预后。
不同类型创面性质,治疗方案不尽相同。临床上常见湿性坏疽较多,约占75%左右[8],此类病人血管病变较轻,双下肢血供尚可。干性坏疽病人,多因血供较差,导致创面干性坏死,需首先行CTA检查及血管介入科治疗,并且治疗效果不佳,最后导致病人仍需截肢治疗。故对于干性坏疽的糖尿病足病人,我们需足够重视,慎重评估其治疗方案,如创面难以保证可以顺利修复,治疗困难,可尽早截肢治疗,避免疗程过长,造成病人病情变化,给病人造成极大身心创伤,加重其病情变化,从而危及病人生命。
糖尿病足病人坏死感染创面,分布广泛,多呈腔隙样改变,换药及扩创时需彻底打开足部所可能浸润的腔隙并给予引流,腔隙性引流是治疗糖尿病足关键操作。清除换药要适度,对已明确坏死的组织,及时清创,对于界限不清、难以确定是否完全坏死的间生态组织暂时保留[9],彻底地、过早地、过迟地清创,可能都会影响到局部的毛细血管血运,不利于维持、启动伤口的正常修复过程[10]。
VSD出现于1993年德国,自德国引进国内后,近年来在慢性创面修复方面取得卓越发展及肯定。VSD治疗糖尿病足伤口时,能增加伤口局部白细胞介素-8(IL-8) 及血管内皮生长因子(VEGF) 浓度。而VEGF是一种重要的血管生成促进因子,能够促进毛细血管的增生[11-12],同时VSD造成的局部低负压环境可以为成纤维细胞和内皮细胞的迁移提供良好的微环境,促进形成新生肉芽组织,利于创面修复[13]。
采用剔骨皮瓣联合VSD术方案进行糖尿病足治疗,首先可以减少病人治疗期间换药次数,在一定程度上减少病人住院时间,降低其综合治疗费用;其次可以减少医务人员日常工作量,使得医务人员有更多的时间服务于其他病人,可谓一举多得;另外剔骨皮瓣可以充分利用病人废弃的脚趾皮肤软组织,后期病人如再次出现破溃缺损,利于再次修复,如能够顺利治愈,可在一定程度上减少下肢截肢率,提高病人日常生活质量。该治疗方案虽取得一定疗效,但仍有部分病人无法治愈,导致截肢或死亡。但愿随着组织工程技术、干细胞技术、基因技术、生物、中医、纳米机器人等医学技术的发展及完善,不久的将来,我们对糖尿病足的治疗将有着革新性的改变。
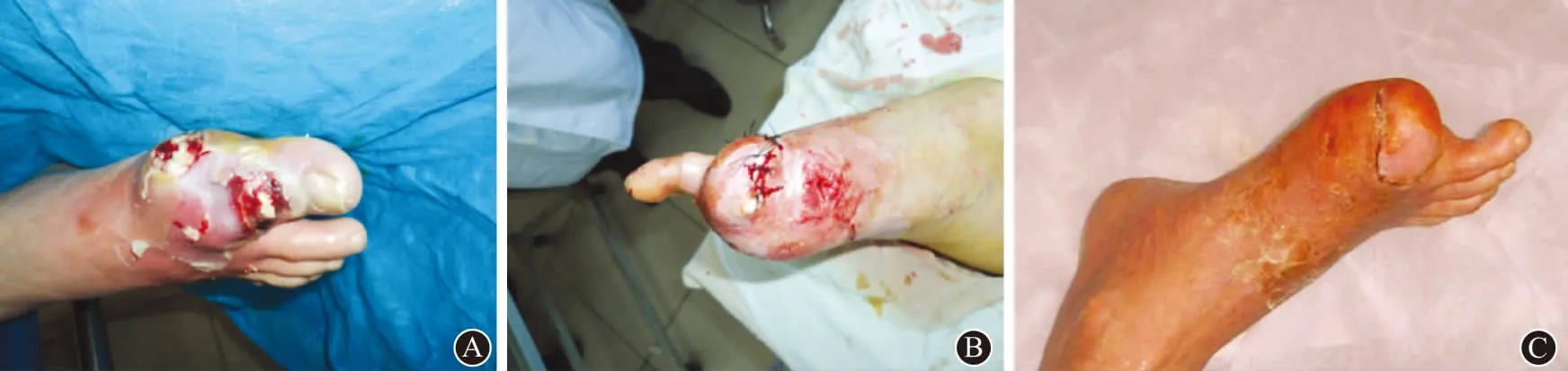
图1 糖尿病足典型病例一:A为入院时;B为手术后;C为术后半年

图2 糖尿病足典型病例二:A为入院时;B为手术后;C为术后四个月
