胎膜早破孕妇使用缩宫素引产时限的探讨
2019-05-08陈雅颂彭静姚叶珊陈丹玲
陈雅颂, 彭静, 姚叶珊, 陈丹玲
广东省妇幼保健院产科(广东广州 510010)
临产前胎膜自然破裂称为胎膜早破(premature rupture of membranes, PROM),单胎足月的胎膜早破发生率约8%[1],因此,胎膜早破在临床上很常见。对于足月PROM的处理,目前国内外多主张积极引产[2-3]。但对于此类孕妇,引产的时限目前暂无统一标准。本文回顾性分析125名胎膜早破孕妇的引产时长与分娩结局的关系,初步探讨缩宫素引产的最佳时限。
1 资料与方法
1.1 一般资料 2018年3月1日至11月30日在汕头市金平区妇幼保健院住院的胎膜早破孕妇共125例,均是单胎、头位、足月妊娠,胎膜破裂2 h后仍未自然临产,并排除了头盆不称及其他阴道分娩禁忌证,给予缩宫素引产。从静脉滴注缩宫素开始计时直到胎儿娩出,记录使用缩宫素的时长。根据使用的时长分为两组:第一组是静滴缩宫素时间<12 h;第二组静滴缩宫素时间≥12 h。比较两组的妊娠结局包括剖宫产率、助产率、产褥感染率、产后出血量、平均住院时间、新生儿转科率等。
1.2 缩宫素引产方法 以缩宫素2.5 U加入500 mL 50 g/L葡萄糖或复方氯化钠注射液中,使用静脉输液泵,从4滴/min(1.23 mU/min)开始,根据宫缩情况每隔15~20 min调整1次滴速,每次增加2~4滴/min,直至出现有效宫缩(即10 min内出现3次宫缩,每次持续30 s),期间密切观察胎心及宫缩情况。
1.3 统计学方法 使用SPSS Statistics 20统计软件,组间率的比较使用Fisher确切概率法,组间均数比较使用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 第一组平均年龄明显高于第二组,第一组平均产次多于第二组,平均住院时间第一组明显短于第二组,差异均有统计学意义(P<0.05)。两组间的平均产后出血量、新生儿体重差异无统计学意义(P>0.05)。见表1。
2.2 两组间妊娠结局比较 两组间的剖宫产率差异无统计学意义(P>0.05);第二组产妇的阴道助产率、产褥感染率、新生儿转科率均高于第一组,比较差异有统计学意义(P<0.05)。见表2。

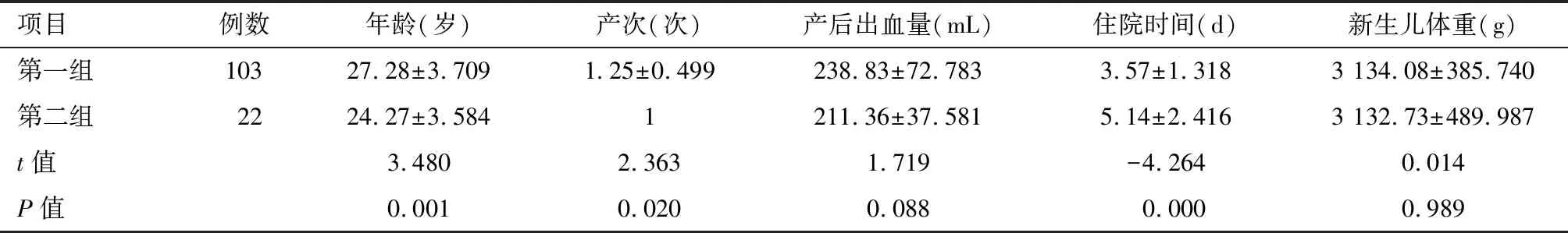
项目例数年龄(岁)产次(次)产后出血量(mL)住院时间(d)新生儿体重(g)第一组10327.28±3.7091.25±0.499238.83±72.7833.57±1.3183 134.08±385.740第二组2224.27±3.5841211.36±37.5815.14±2.4163 132.73±489.987t值3.4802.3631.719-4.2640.014P值0.0010.0200.0880.0000.989
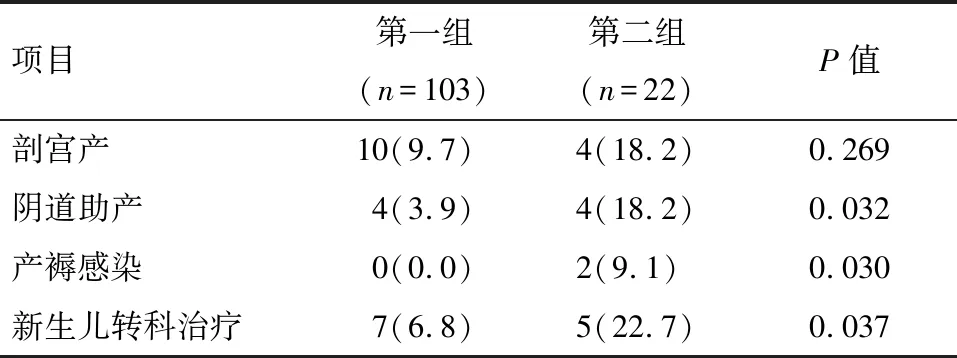
表2 两组间计量资料的比较 例(%)
3 讨论
对于妊娠足月胎膜早破孕妇的处理,国内外文献都有建议胎膜破裂后2~24 h未临产即可予以引产[2-3]。一般认为,积极引产可减少并发症的发生,尤其是降低绒毛膜羊膜炎、新生儿感染的发生率[4]。既往的研究,多着重于胎膜破裂时长与引产成功率、母儿并发症发生率之间的关系[5-7]。但是,从胎膜破裂到患者住院并进行干预这段时间,受各方面因素尤其是患者因素影响很大,医护人员难以把控。而住院使用缩宫素引产的时限是完全受医护人员掌控的。因此,作为医护人员,更有必要了解缩宫素引产的时长对母胎结局的影响。遗憾的是,对于“引产失败”目前暂无统一诊断标准,基于一些数据[8-10],2013年,ACOG[11]指出,胎膜破裂后至少引产12~18 h未进入活跃期,才考虑诊断引产失败。2016年,Kawakita等[12]做了多中心大样本的分析,认为“引产失败”的标准应为初产妇引产超过12 h,经产妇引产超过15 h仍处于潜伏期。但是,以上数据均基于所有有引产指征的病例,而非针对胎膜早破病例。足月PROM常常是即将临产的先兆,50%的孕妇在胎膜破裂后12 h内自行临产,70%的孕妇24 h内临产[13]。而胎膜早破的主要并发症是宫内感染,破膜时间越长,绒毛膜羊膜炎、产褥感染、新生儿感染、败血症的发生率就越高[14-15]。对于有临产先兆而且有宫内感染高危因素的孕妇,引产的时长是否可以与其他引产指征的孕妇同一标准,目前暂无定论。本研究结果显示,胎膜早破的孕妇引产时间超过12 h,产褥感染、新生儿转科率明显上升。该结果与Kawakita等[12]的结果及既往的研究结果[8-10]是一致的。因此,把控引产时长对于减少母儿并发症至关重要,是临床医生必须掌握的。而本研究还指出,引产时长超过12 h,不增加剖宫产率,但阴道助产率明显升高。张秋桂[16]对412例无其他并发症的胎膜早破患者与健康孕妇比较,难产发生率明显升高。结合本文的结论,对于引产时间超过12 h的胎膜早破孕妇,更应警惕难产的发生。临床医护人员应做好难产接生的准备。在本研究结论中,未发现两组的产后出血量差异有统计学意义,但是平均住院日第二组较第一组明显延长,这可能与引产时间延长,难产和产褥感染发生率高等因素有关。
综上所述,对于足月的胎膜早破孕妇,缩宫素引产时长超过12 h,母胎并发症会明显增加。这对临床工作有指导意义。医护人员处理此类孕妇时,催引产超过12 h后需重新评估产程及母胎情况,选择安全的分娩方式,保证母胎安全。
正如我国胎膜早破指南[13]中提到,只有30%的足月胎膜早破孕妇超过12 h仍未能自然临产。经过缩宫素引产后12 h仍未分娩的更是少数。因此,本研究中第二组(缩宫素静滴时间≥12 h)样本量较少,结果存在一定局限性,今后将可以收集更大的样本量作多中心研究,细化数据,作出更详尽的分析。
(说明:汕头市金平区妇幼保健院与广东省妇幼保健院是紧密型医联体,通信作者和第一作者在此文写作期间均在汕头市金平区妇幼保健院下乡工作,因此资料来源于金平区妇幼保健院。)
