2型糖尿病合并动脉粥样硬化中内皮素-1、脂联素、C反应蛋白的水平及相关代谢指标的相关性
2019-05-08王莹王爱华田甜
王莹, 王爱华, 田甜
天津医科大学第二医院健康体检科(天津 300211)
2型糖尿病(type 2 diabetes mellitus,T2DM)的发病机制目前还未完全阐明,其病因较复杂,遗传、环境、脂毒性及葡萄糖毒性等多因素共同促进了其发生、发展。动脉粥样硬化(atherosclerosis,AS)为T2DM大血管病变的病理基础,心血管疾病仍被认为是糖尿病患者致残、致死的首位因素。内皮素-1 (endothelin-1,ET-1)是迄今所知最强的缩血管物质,为反映内皮功能受损的一项敏感指标。糖尿病是导致血管内皮功能受损的一个重要因素,在AS的早期就已存在血管内皮的功能下降。NO和ET-1组成血管内在的自身调节系统,该系统是否平衡影响着全身的血管系统,对机体正常血液循环的维持起着重要作用。当血管内皮受损,ET-1与NO分泌失衡,可引起血管痉挛等病理改变导致AS的发生[1]。脂联素(adiponectin,ADP)是脂肪组织特异分泌的一种血浆激素蛋白,在T2DM、胰岛素抵抗、冠心病及肥胖者的血浆中其水平低于正常人,因此被认为是AS及胰岛素抵抗的保护性因子。近年来的研究认为,血管内皮的损伤及炎症在AS的发生、发展中起着重要作用[2]。C 反应蛋白(C-reactive protein,CRP)是急慢性炎症的一项非特异性敏感指标,其与AS、心肌梗死等心血管疾病的发生、发展及预后均密切相关,被认为是心血管事件的危险因子之一。T2DM大血管病变是炎症性的病变,作为炎症指标的CRP参与了血管病变的过程,是糖尿病发生AS的一个重要危险因素[3]。ET-1、ADP及CRP均在T2DM的发生、发展中发挥重要作用,与T2DM、AS密切相关。本研究通过观察T2DM合并AS 患者血浆ET-1、ADP 及CRP 浓度的变化及其与多项代谢指标的相关性,为临床上早期发现AS并进行积极的干预治疗提供理论依据。这对延缓T2DM大血管病变的进程,降低心血管病变终点事件的发生率,从而改善患者的预后有重要的临床意义。
1 资料与方法
1.1 一般资料 选取2017年4月至2018年4月于我院血液内分泌科及心内科住院的T2DM患者80例。按照有无合并AS将T2DM患者分为两组,其中单纯的T2DM患者30例;T2DM合并AS的患者50例。T2DM的诊断标准:依据世界卫生组织(WHO)糖尿病专家委员会,于1999年所制定的糖尿病诊断及分型的标准。入选同期在我院健康体检中心的健康体检者50例作为正常对照组。对照组人群均通过详细地询问病史,经全面的体格检查及相关实验室检查,明确排除心脑血管疾病,肺、肝肾疾病及糖尿病等疾病,且近2个月以来没有服用任何药物。
1.2 主要试剂 三酰甘油(TG)、总胆固醇(TC)测定试剂盒(北京莱帮生物技术有限公司);低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、CRP测定试剂盒[积水医疗科技(中国)有限公司];空腹血糖(FPG)测定试剂盒[贝克曼库尔特实验系统(苏州)有限公司];ET-1、ADP酶联免疫吸附法测定试剂盒(中国伊莱瑞特生物科技有限公司);空腹胰岛素(FINS)放射免疫诊断药盒(北京原子高科核技术应用股份有限公司)。
1.3 方法
1.3.1 血液生化指标的测定 所有受试者均在禁食12~14 h后,于次日清晨空腹抽取肘正中静脉血标本,采用己糖激酶法测定FPG。采用直接法测定LDL-C、HDL-C。采用氧化酶法测定TC、TG;采用双波长比色法来测定糖化血红蛋白(HbA1C)。采用胶乳免疫比浊法测定CRP。
1.3.2 FINS的测定 以上述同样的方法采血,置于抗凝管中,经摇匀后离心(3 000 r/min),然后取上清液,分装EP管后冻存于-20℃的冰箱内。应用中国科大中佳公司提供的自动放免仪,采取放射免疫法同批测定FINS(放免药盒来自北京原子高科核技术应用股份有限公司,国药准字S10930041)。待FINS的数据出来后,应用稳态模型法计算HOMA-IR,HOMA-IR=空腹血糖(mmol/L)×FINS(mu/L)/22.5。
1.3.3 ET-1的测定 采用酶联免疫吸附测定(ELISA)的方法检测血浆ET-1的浓度。采用curveexpert1.3专业的制作曲线的软件来计算ET-1的浓度。如果标本的OD值超过了标准曲线的上限,则需稀释后重新测量,最后在计算ET-1浓度时乘以稀释的倍数即可。
1.3.4 ADP的测定 采用ELISA法检测血浆中脂联素的浓度。试剂盒购自中国伊莱瑞特生物科技有限公司,采用curveexpert1.3专业的制作曲线的软件来计算ADP的浓度。如果标本的OD值超过了标准曲线的上限,则需稀释后重新测量,最后计算ADP浓度时乘以稀释的倍数即可。

2 结果
2.1 一般资料与生化指标的比较 3组性别、年龄、体质指数(BMI)之间的比较,差异均无统计学意义(P>0.05)。T2DM组中TG、FPG、FINS、HOMA-IR及HbA1C的水平均高于正常对照组(P<0.01),HDL-C的水平较正常对照组低(P<0.01);T2DM合并AS组中TG、FPG、FINS、HOMA-IR、HbA1C、SBP及DBP的水平均高于正常对照组,HDL-C的水平低于正常对照组,差异均有统计学意义(P<0.01),且T2DM合并AS组SBP高于T2DM组(P<0.01)。见表1。

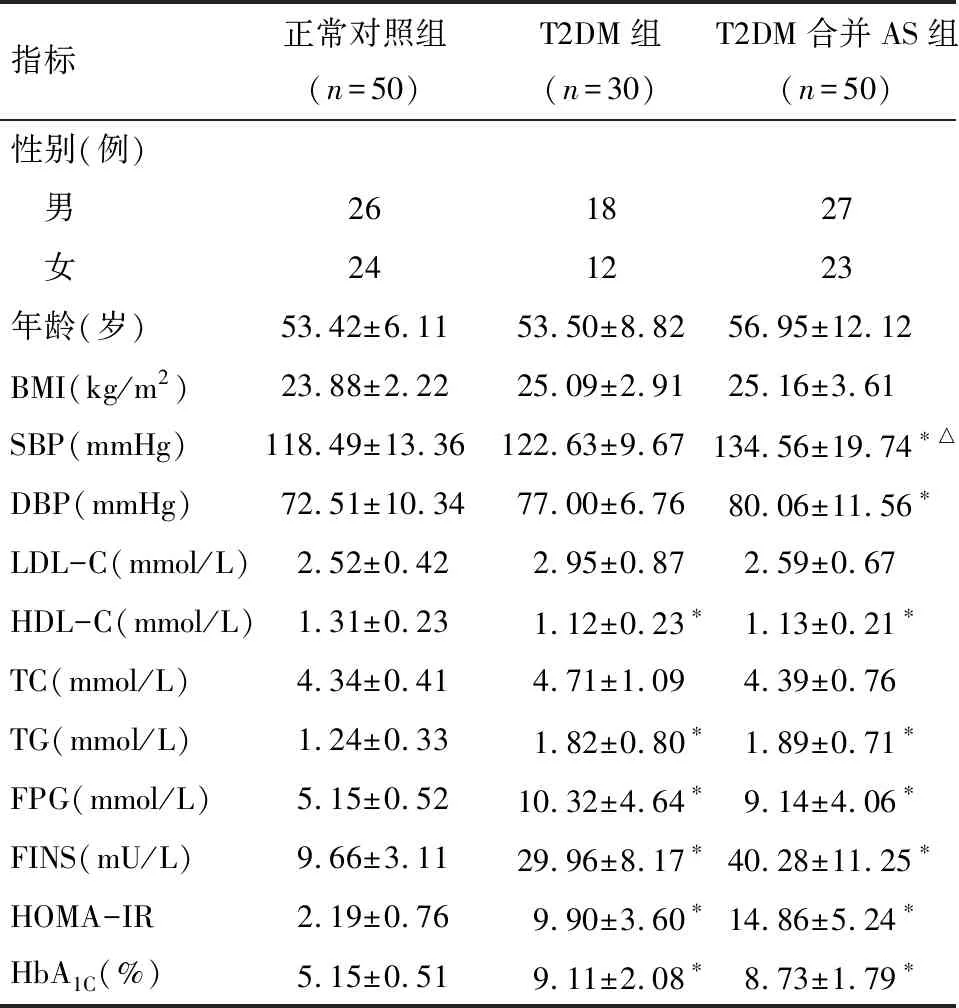
指标正常对照组(n=50)T2DM组(n=30)T2DM合并AS组(n=50)性别(例) 男261827 女241223年龄(岁)53.42±6.1153.50±8.8256.95±12.12 BMI(kg/m2)23.88±2.2225.09±2.9125.16±3.61SBP(mmHg)118.49±13.36122.63±9.67134.56±19.74∗△DBP(mmHg)72.51±10.3477.00±6.7680.06±11.56∗LDL-C(mmol/L)2.52±0.422.95±0.872.59±0.67HDL-C(mmol/L)1.31±0.231.12±0.23∗1.13±0.21∗TC(mmol/L)4.34±0.414.71±1.094.39±0.76TG(mmol/L)1.24±0.331.82±0.80∗1.89±0.71∗FPG(mmol/L)5.15±0.5210.32±4.64∗9.14±4.06∗FINS(mU/L)9.66±3.1129.96±8.17∗40.28±11.25∗HOMA-IR2.19±0.769.90±3.60∗14.86±5.24∗HbA1C(%)5.15±0.519.11±2.08∗8.73±1.79∗
*与正常对照组比较P<0.01;△与T2DM组比较P<0.01
2.2 各组间ET-1、ADP、CRP水平的比较 3组间血浆ET-1水平的比较,差异均无统计学意义(P>0.05)。T2DM组及T2DM合并AS组中,血浆ADP的水平均较对照组低,差异有统计学意义(P<0.01);T2DM合并AS组中,ADP的水平显著低于T2DM组,差异有统计学意义(P<0.01)。T2DM组及T2DM合并AS组中,血浆CRP的水平均较对照组高,差异有统计学意义(P<0.05);T2DM合并AS组中,CRP的水平高于T2DM组,差异有统计学意义(P<0.05)。见表2。

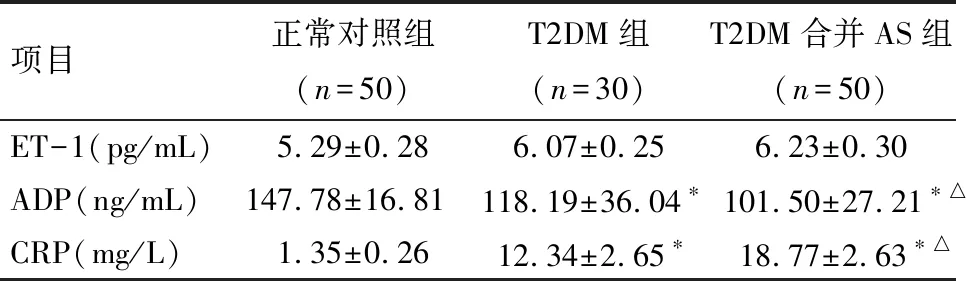
项目正常对照组(n=50)T2DM组(n=30)T2DM合并AS组(n=50)ET-1(pg/mL)5.29±0.286.07±0.256.23±0.30ADP(ng/mL)147.78±16.81118.19±36.04∗101.50±27.21∗△CRP(mg/L)1.35±0.2612.34±2.65∗18.77±2.63∗△
*与正常对照组比较P<0.01;△与T2DM组比较P<0.01
2.3 各参数间的相关性分析 ET-1与其他因素的相关分析:ET-1与FPG、HbA1C、HOMA-IR、SBP及呈正相关,与ADP、HDL-C呈负相关。ADP与其他因素的相关分析:ADP与FPG、FINS、HOMA-IR、SBP、ET-1及CRP呈负相关。CRP与其他因素的相关分析:CRP与FPG、TG、HbA1C、SBP及ET-1呈正相关,与ADP呈负相关。见表3。
2.4 T2DM合并AS多因素logistic回归分析 在所有研究对象中,以有无T2DM伴或不伴AS为因变量,将性别(男性赋值为1,女性赋值为0)、年龄、BMI、SBP、DBP、LDL-C、HDL-C、TC、TG、FPG、FINS、HOMA-IR、HbA1C、ET-1、ADP及CRP作自变量进行二分类logistic回归分析显示:T2DM合并并AS的危险因素包括BMI、SBP、DBP、LDL-C、TC、TG、FPG、FINS、HOMA-IR、HbA1C及CRP,保护因素包括HDL-C与ADP,P均<0.05。见表4。

表3 ET-1、ADP及CRP与各参数的相关分析

表4 T2DM合并AS多因素logistic回归分析
3 讨论
T2DM最为主要的生理病理特点是胰岛素抵抗,其表现主要在于脂肪组织及肌肉组织对胰岛素的敏感性下降。胰岛素抵抗能减弱T2DM合并AS斑块的稳定性,促进AS的发展。在本研究中,T2DM组及T2DM合并AS组的胰岛素抵抗指数均显著高于正常对照组,显示T2DM患者胰岛素抵抗的存在。当T2DM患者发生胰岛素抵抗时,胰岛素通过与其受体结合而发挥生物学功效的信号通路受阻,从而导致NO的生成减少,造成血管内皮的功能紊乱,促进AS的发生、发展。本研究中也发现,在胰岛素抵抗的T2DM及合并AS的患者中,存在高三酰甘油血症及高密度脂蛋白水平减低的脂代谢异常情况,也说明了血脂代谢紊乱参与了糖尿病的发生。血脂代谢异常可促进T2DM患者系统性炎症反应发生、氧化应激及胰岛素抵抗[4],从而导致AS的形成及发展。胰岛素抵抗还可促使坏死的脂质核心激活巨噬细胞,诱导纤维帽的破裂导致血栓形成。可见胰岛素抵抗是心血管疾病与糖尿病代谢异常共同的病理生理基础。
T2DM血管并发症的始发因素为内皮功能障碍,内皮功能的损伤并存于AS病变发生、发展的整个过程中。内皮功能障碍包括氧化应激的增强,NO生成的减少及其生物活性的降低,ET-1、血栓素A2及血管紧张素等血管收缩因子与NO、前列环素等血管舒张因子之间的平衡被打破,从而引起白细胞的迁移、凝血异常、血管平滑肌细胞的增殖、血管发生炎性改变,最终导致AS的形成。T2DM患者因长期存在糖代谢异常,高糖浓度的血液变得黏稠,血小板的聚集及粘附增加,血液循环的正常运行受阻,血流变缓,可诱发缺血、缺氧。从而促进了血管内皮细胞的损害,内皮细胞对ET-1的合成及释放增加,导致ET-1与NO的比值升高,最终打破了血管系统的稳态,而启动了AS的发生、发展过程。高血糖还可以通过促使多元醇旁路、二酰甘油-蛋白激酶C通路及氨基己糖旁路的激活,诱导氧化应激及高级聚糖化终产物的生成,从而导致内皮功能障碍,引起糖尿病AS的发生。研究显示,机体高血糖状态可促进ET-1的释放[5-6],T2DM患者血浆ET-1的水平显著高于正常人群[7]。本研究相关分析显示,ET-1与HbA1C呈正相关,可见高血糖对血浆ET-1浓度的影响。糖、脂毒性及炎症反应等因素引起胰岛素信号通路的破坏参与了内皮功能的紊乱及胰岛素抵抗的病理机制。导致血管内皮NO及ET-1的分泌失衡,随着胰岛素抵抗的进一步恶化,心血管疾病发生的可能性也随之增加。本研究中T2DM患者及T2DM合并AS患者的胰岛素抵抗指数均较正常对照人群显著升高,证明胰岛素抵抗参与了T2DM的发生、发展。且相关分析显示,ET-1与胰岛素抵抗指数呈正相关,也提示了胰岛素抵抗对ET-1分泌的影响,与上述研究观点一致。
ADP与血脂的代谢密切相关,它可以促进脂肪酸的氧化及转运,影响血脂的浓度,如降低TG的水平,升高HDL-C的浓度等[8]。本研究结果显示,T2DM组及T2DM合并AS组ADP、HDL-C的水平均较正常对照组低,而TG均高于对照组。ADP在T2DM的发生过程中的作用尚未完全清楚,关于ADP基因方面的研究提示,ADP基因多态性与糖尿病的易感性相关[9]。既往国内关于ADP的研究[10]也显示机体内降低的脂联素水平与胰岛素抵抗程度明显负相关。在本研究结果中,T2DM患者的胰岛素抵抗指数、FINS水平均较正常对照组高,而ADP水平均低于正常对照组。相关分析也显示,血浆ADP的水平与胰岛素抵抗指数、FPG及FINS呈负相关。本研究结果显示,T2DM患者血浆ADP的浓度较正常对照组低(P<0.01),且T2DM合并AS患者的血清ADP的水平较无AS的T2DM患者更低(P<0.01),也说明了ADP是AS的保护因子。血脂的代谢异常是T2DM及T2DM合并AS的危险因素[11-12]。与既往研究一致,我们的研究结果也显示,T2DM组及T2DM合并AS组的HDL-C的水平均低于正常对照组,而TG的水平均高于正常对照组,回归分析显示HDL-C是T2DM组及合并AS的保护因素,而TG、TC、LDL-C为危险因素。因此,我们认为T2DM患者的血脂改变是以TG水平的升高和HDL-C水平的降低为主要特征。低浓度的血浆HDL-C及高浓度的血浆TG又与AS斑块的形成密不可分,而ADP能够改善血脂的代谢,影响HDL-C及TG的水平,ADP也在一定程度上间接地通过影响HDL-C和TG的水平来发挥抗AS的作用。
T2DM患者存在糖、蛋白质、脂肪的代谢异常,患者易出现炎症反应,慢性炎症反应长期存在体内可损伤血管内皮细胞,从而诱导血小板、白细胞的聚集和黏附活动。同时,内皮细胞被损伤后,其通透性增加,炎症细胞在趋化作用下,转移至内皮下并促进炎症介质的释放,导致血管内皮进一步损伤。最后内皮细胞损伤促进了血管平滑肌细胞的增殖,引起血管病变,并增加肝脏CRP的生成。在上述病变过程中,各种炎症介质包括CRP及不同炎症细胞始终贯穿于AS的整个发生发展过程中,而且研究还显示CRP的水平还与AS的严重程度有关[13]。可见炎症反应与血管内皮功能障碍相互作用,是T2DM合并AS的主要病理机制。生理状态下,血管内皮功能的平衡依赖舒血管物质如NO、前列环素等与ET-1、血管紧张素等收缩血管的物质共同维持。一方面CRP可通过减少一氧化氮合酶在内皮细胞的表达及降低其生物学活性[14],减少NO的生成,导致血管舒张功能下降;另一方面CRP通过促进内皮细胞对ET-1的分泌[15],使ET-1的水平升高,促进血管收缩,血压升高,从而导致血管内皮功能平衡紊乱发生功能障碍,促使AS发生。本研究结果显示,T2DM患者的CRP的浓度较正常对照组高,随着其血管并发症AS的发生,T2DM合并AS组的患者CRP的水平较单纯的T2DM组显著升高。且相关分析显示CRP与ET-1及SBP呈正相关,这表明CRP与ET-1的协同作用。
综上所述,T2DM及T2DM合并AS患者存在血脂紊乱(以高TG、低HDL为主)、高胰岛素血症及胰岛素抵抗;T2DM患者的血浆ADP水平显著低于健康人群,而CRP的水平明显高于健康人群;T2DM合并AS患者的血浆ADP水平明显低于单纯的T2DM患者,而CRP的水平较单纯的T2DM患者显著升高;血浆ET-1与CRP呈正相关,与ADP呈负相关;ADP、CRP与T2DM及T2DM合并AS密切相关;低脂联素血症、升高的CRP是T2DM合并AS的危险因素。
