鼻内镜下扁桃体腺样体等离子切除术对重度鼾症所致发育不良的治疗效果*
2019-05-05刘然史敏黄永陈国均陈燕荣
刘然,史敏,黄永,陈国均,陈燕荣
(1.广西壮族自治区桂东人民医院 耳鼻咽喉科,广西 梧州 543001;2.广西壮族自治区人民医院 耳鼻咽喉头颈科,广西 南宁 530021)
小儿鼾症,又称儿童阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrom,OSAHS)。多发于3~5岁患儿,最常见的气道梗阻原因为腺样体和/或扁桃体肥大[1]。因上气道阻塞而在睡眠中出现低氧血症,导致睡眠质量差、生长发育缓慢、心肺功能异常、神经损害和行为异常等临床表现[2]。身高和体重是衡量儿童生长发育的重要指标,除患有严重疾病和家族遗传因素外,营养和睡眠严重不足是影响儿童身高、体重不达标或发育停滞的两个要素。临床上已有文献证实,许多重度OSAHS患儿均出现身高体重不达标或生长停滞,但其经鼻内镜下扁桃体腺样体等离子切除术后生长发育能否恢复正常尚未见有报道。为了解这部分患儿术后生长发育的情况,笔者进行了此研究。
1 资料与方法
1.1 一般资料
选取2014年1月-2017年7月在广西桂东人民医院耳鼻喉科住院并接受鼻内镜下扁桃体腺样体等离子切除术的患儿47例。收集患儿术前病史,包括睡眠质量、有无缺氧、发育情况、精神注意力和手术情况,并记录术前、术后6个月和术后1年的身高和体重及其达标情况,分析患儿身高体重术前术后的增长情况和达标率。纳入标准:①患儿出现严重的睡眠打鼾、张口呼吸、憋气和呼吸暂停等表现;②临床检查扁桃体双侧Ⅲ度肥大,电子鼻咽镜检查均示腺样体肥大,腺样体阻塞后鼻孔1/2及以上;③按2009年发表的中国7岁以下(按月龄标准)儿童生长发育参照标准[3],身高和(或)体重低于中位数。排除标准:①先天性颅面畸形、神经肌肉功能障碍的患儿;②鼻腔解剖结构异常的患儿;③患有严重的疾病,影响生长发育,如先天性心脏病、地中海贫血、严重肝肾疾病、低甲状腺素、低生长激素和消化道疾病致营养不良等的患儿;④家族遗传因素致矮小。纳入患儿年龄2~5岁,平均月龄(48.45±11.36)个月,术前均有睡眠打鼾严重,伴有张口呼吸和睡眠呼吸暂停41例(87.2%),白天注意力不集中35例(74.5%)。
1.2 方法
采用鼻内镜扁桃体腺样体等离子切除手术。患儿均行气管插管全身麻醉,置入Davis开口器张口,自双侧前鼻孔插入小号导尿管,从口咽部、口腔引出,头尾打结拉紧软腭暴露鼻咽部,在70°鼻内镜下,经口腔用美创MC401型等离子刀头(等离子机器调整参数为6档切,4档凝)切除肥大的腺样体,注意保护咽鼓管圆枕,充分暴露后鼻孔,确保解除鼻咽部阻塞。完成后解开导尿管,鼻内镜直视下同等离子刀切除双侧扁桃体,解除口咽部的阻塞,并且用等离子彻底止血。
1.3 统计学方法
选用SPSS 17.0软件对所得数据进行统计分析,术前、术后6个月和术后1年身高体重的变化采用方差分析,两两组间比较采用LSD-t检验;身高体重的达标率采用χ2检验进行比较。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期随访
患儿围手术期未出现术区出血、异常疼痛等不适。术后复诊无术后感染、继发出血情况发生,术后明显打鼾、张口呼吸、憋气情况改善,精神注意力普遍较前改善。
2.2 术后发育情况随访
术后6个月和1年身高增长平均为(6.27±1.73)和(11.88±2.35)cm,体重增长分别为(1.96±0.42)和(3.58±0.79)kg。术后6个月身高体重按标准,身高达标20例(42.55%),体重达标25例(53.19%),均达标10例(21.28%);术后1年身高体重按标准,身高达标40例(85.11%),体重达标36例(76.60%),身高体重均达标32例(68.09%)。
患儿术后6个月身高较术前有明显增长,术后1年较术后6个月有明显增长(P<0.05)。患儿体重术后6个月和1年较术前均有明显增长(P<0.05)。患儿术后6个月和1年身高体重达标情况较术前均有明显提高(P<0.01)。见附表。
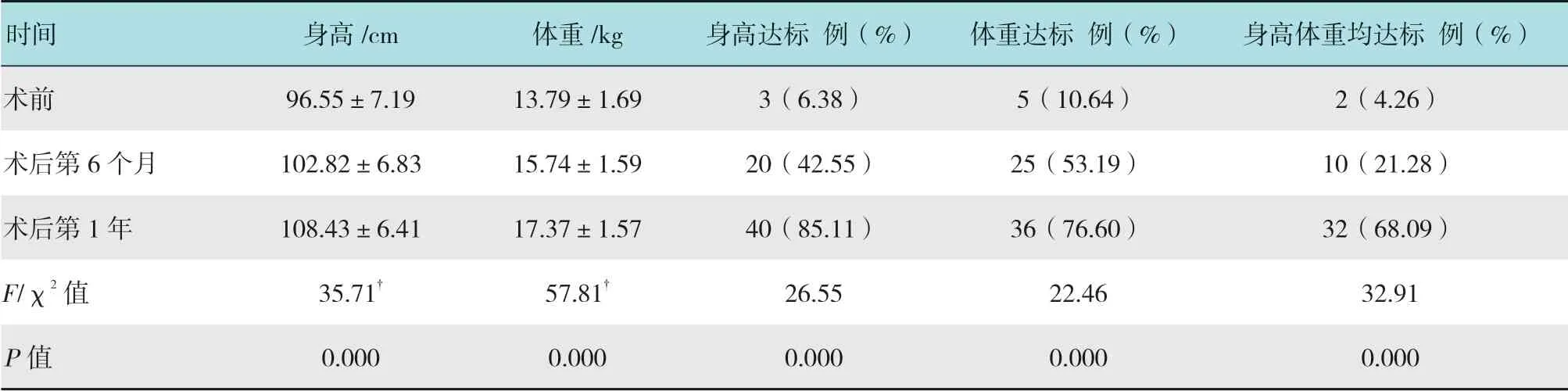
附表 术前、术后6个月和术后1年患儿身高、体重及其达标情况Attached table The height and weight and the information of reaching the standard in all the children before,six months and the one year after operation
3 讨论
我国儿童扁桃体及腺样体肥大发病率为5.00%左右,多发于3~5岁儿童,该阶段为儿童生长发育的黄金时期。患儿睡眠时有打鼾、张口呼吸、鼻塞反应和憋气的症状,影响睡眠质量、心肺系统和神经系统,对儿童生长发育影响巨大,可能导致发育迟缓、颌面发育畸形、注意力不集中、记忆力下降、心脏疾病和肾病等,其机制极其复杂,但最主要的机制可能为扁桃体及腺样体肥大导致上呼吸道狭窄,引起肺通气障碍,导致夜间缺氧,影响多种激素的分泌[4-5]。胡庆磊等[6]通过对上海4 045例儿童进行抽样调查,发现腺样体肥大为儿童鼾症的主要原因,扁桃体、腺样体越大,OSAHS发病率越高,且腺样体越大,呼吸暂停越严重,引起睡眠时最低血氧饱和度越低。
儿童鼾症会造成患儿在睡眠中的缺氧反应,阻碍患儿的正常生长发育,造成心脑肾的不良影响,所以早期诊断治疗对鼾症患儿尤其重要[7]。MATTAR等[8]对腺样体肥大导致颌面部畸形的3~6岁患儿行腺样体切除术,并持续观察28个月,发现患儿由张口呼吸转为鼻呼吸,且颌面部畸形逐渐得以矫正,并趋于正常化。ABREU等[9]对6~17岁睡眠打鼾的患儿行扁桃体腺样体切除术,术后2个月进行评估,发现其打鼾、睡眠呼吸暂停、注意力不集中和白天嗜睡等症状明显好转。但对于因OSAHS导致的儿童身高或体重不达标,在行扁桃体腺样体切除手术后能否好转,报道较少。
生长发育受控于遗传、营养、神经内分泌和环境四大因素[10]。本文收集因扁桃体腺样体肥大导致严重的睡眠打鼾、张口呼吸、憋气和呼吸暂停的OSAHS患儿47例,排除先天性颅面、鼻腔结构畸形、神经肌肉功能障碍、患有严重疾病、影响消化吸收的疾病和家族遗传矮小的因素,根据卫生部2009年发表的中国7岁以下儿童生长发育参照标准[3],按月龄标准,收集和统计患儿术前、术后6个月和术后1年身高体重的数据和达标情况。结果发现,患儿术后身高、体重都有明显增加,评价转归为达标的比例很高。说明抓住儿童黄金生长发育期,对于改善由于呼吸阻塞引起的发育不良,效果显著。原因是由于改善患儿睡眠通气障碍、纠正低氧血症和多次觉醒,导致下丘脑调节的激素释放,其中最重要的激素是生长激素(growth hormone,GH)[11]。GH受下丘脑产生的GH释放激素的调节,在深睡眠状态下分泌明显增加[12]。扁桃体及腺样体肥大的患儿夜间出现反复呼吸暂停、血氧含量降低,使觉醒时间及次数增加、深睡眠时间减少,导致GH分泌减少[13]。GH的分泌还受下丘脑GH释放激素/生长抑素的双重调节,反复的呼吸暂停引起缺氧也可影响到大脑中枢(如海马、杏仁核),使下丘脑分泌GH释放激素减少,分泌生长抑素增加,从而导致GH分泌减少[13]。GH的主要生理功能是促进神经组织以外的其他组织生长,促进机体合成代谢和蛋白质合成,以促进身高的增长,反之GH不足时,造成生长发育障碍[14];二是呼吸不畅阻碍儿童运动,术后儿童可以正常参加体育活动,促进体格发育;三是解除了呼吸阻塞和低氧状态,降低了呼吸肌阻力造成的消耗,保存更多的能量作为生长发育所需的基础代谢;四是血氧提高,为骨与肌肉的修复和重建提供了充分的能量。
目前,手术治疗是儿童重度鼾症中最常见且最有效的治疗方法。我国鼻内镜技术已经逐步普及,笔者运用的鼻内镜下低温等离子切除扁桃体和腺样体的技术已经成熟,可以在直视下将患儿腺样体完整切除并同步止血,尤其是后鼻孔后端,容易影响呼吸且容易残留的腺样体组织完整切除,保证手术效果。该技术是通过100 kHz的射频,将射频刀头与组织之间的电解液通过导电介质(NaCl)形成一个高度聚集的等离子体区[15-16],其能量可打断组织内的分子键,在40~70℃的低温状态下,使细胞裂解为简单的碳水化合物和氧化物,达到组织消融的目的,并且消融与止血可以在术中快速转换,大大提高了手术效率并减少了正常组织的损伤。故笔者认为,重度儿童鼾症应及时手术治疗,抓住儿童生长发育的黄金时期能显著的转归体格达标,鼻内镜下等离子刀切除是成熟有效的手术方法。
