以心包积液为首发症状的非小细胞肺癌预后影响因素分析
2019-01-30蒋桂成林贵山戴永美黄俊鹏
蒋桂成 林贵山 戴永美 黄俊鹏
福建医科大学省立临床医学院 福建省立医院肿瘤内科,福建省福州市 350001
在世界范围内,肺癌是导致男性癌症死亡的主要原因、女性癌症死亡的第二大原因[1]。非小细胞肺癌(NSCLC)是肺癌的主要类型,占80%[2]。肺癌临床表现多种多样,以肺内表现为首发症状为主,以肺外表现为首发症状的发生率国外文献报道占10%~25%[3-4],国内文献报道占11.68%~15.68%,主要分为两大类,一类是以非转移性肺外表现为首发症状,即副癌综合征,另一类是以肺外转移灶表现为首发症状,曾报道生存期为15d~18个月[5-7]。其中,国内外以心包积液为首发症状的NSCLC报道较少,多为病案报告,关于此类患者生存与预后因素的研究甚少,故本研究回顾性分析2013年4月—2016年4月我院收治的25例以心包积液为首发症状的NSCLC患者的生存情况,分析影响预后的因素,以期评估预后,为指导临床实践提供一定的研究证据。
1 资料与方法
1.1 临床资料 选取2013年4月—2016年4月我院收治的以心包积液为首发症状的NSCLC患者25例。其中男13例,女12例;年龄36~79岁,中位年龄55岁;美国东部肿瘤协助组(ECOG)体力状态评分1~2分21例,3分4例;鳞癌2例,腺癌23例;腺癌行表皮生长因子受体(EGFR)基因检测12例,其中EGFR基因突变6例,包括 18号外显子G719X突变1例,19号外显子缺失突变4例,21号外显子L858R突变1例,EGFR基因无突变6例,其中3例进一步行间变性淋巴瘤激酶(ALK)检测,ALK(+)2例,ALK(-)1例;左肺11例,右肺14例;T1 6例, T2 11例, T3 2例,T4 6例,Nx~N2 8例,N3 17例,其他脏器转移20例;合并胸腔积液22例;大量心包积液22例,中量心包积液3例,血性心包积液19例,淡黄色或黄色心包积液6例,19例行细胞学检查,其中找到癌细胞11例,找到异型或核异质细胞5例,未找到瘤细胞3例,但其中2例CEA高于正常值高限20倍以上,1例CEA正常,但为血性积液,6例未行细胞学检查,但其中CEA高于正常值高限20倍以上4例,未行肿瘤标志物检查但为血性积液2例。以气促、胸闷、干咳为主要首发症状。纳入标准:经组织学或细胞学确诊为NSCLC,按UICC第7版肺癌TNM分期标准分期,未行放化疗、靶向治疗,经心脏彩超或(和)CT诊断心包积液,未行心包腔灌注给药。排除标准:合并感染、结缔组织病、内分泌代谢疾病、创伤、缺血性心脏病、肝硬化、肾衰竭、低蛋白血症。
1.2 治疗方法 所有患者行超声引导下心包穿刺置管引流。按治疗方法分为三组,第一组:单纯心包引流7例;第二组:全身化疗+心包引流12例;第三组:表皮生长因子受体——酪氨酸激酶抑制剂(EGFR-TKIs)靶向治疗+心包引流6例。全身化疗方案有:单药培美曲塞500mg/,静滴,d1;培美曲塞500mg/,静滴,d1+顺铂25mg/,静滴,d1~3;紫杉醇135mg/m2,静滴,d1+顺铂25mg/,静滴,d1~3;以上方案均21d为1个周期,用药周期数2~6个。EGFR基因敏感突变患者行靶向治疗,方案有:吉非替尼(易瑞沙)250mg口服1次/d、厄洛替尼(特罗凯)150mg口服1次/d、埃克替尼(凯美纳)125mg口服3次/d。2例ALK阳性患者因经济原因没有应用克唑替尼治疗,改行化疗。
1.3 总生存期(OS)计算方法 以OS为终点进行分析比较,OS计算以诊断明确至死亡日期或随访截止日期为止,以月为单位计算。在随访截止日期没有死亡的病例,作为删失数据处理。随访方式为门诊随访或电话随访,随访截止日期为2017年4月。
1.4 统计学方法 统计学采用SPSS20.0统计学软件处理。Kaplan-Meier法计算中位生存期,并描绘生存曲线图。Kaplan-Meier法对每个因素进行单因素分析,Log-rank检验评价各因素的生存差异。对单因素分析有意义的变量,进入Cox比例风险回归模型进行后续多因素分析,筛选出对生存有独立预测作用的因素。所有检验均采用双侧检验,以P<0.05为差异有统计学意义。
2 结果
2.1 生存分析 截止随访结束,24例(96%)患者死亡,1例(4%)患者存活。总的中位OS为9个月,1年生存率为28%,绘制总的生存曲线见图1。
2.2 预后生存的单因素分析 单因素分析显示性别(P=0.021)、病理类型(P<0.001)、治疗方法(P=0.016)为影响OS的因素,绘制生存曲线见图2、图3、图4;而年龄(P=0.319)、T分期(P=0.971)、N分期(P=0.754)、其他脏器转移(P=0.643)、原发病灶位置(P=0.868)、胸腔积液(P=0.868)、EGFR基因状态(P=0.084)对患者的OS无影响。见表1。

图1 Kaplan-Meier法绘制的25例患者的总生存曲线图2不同性别的总生存曲线
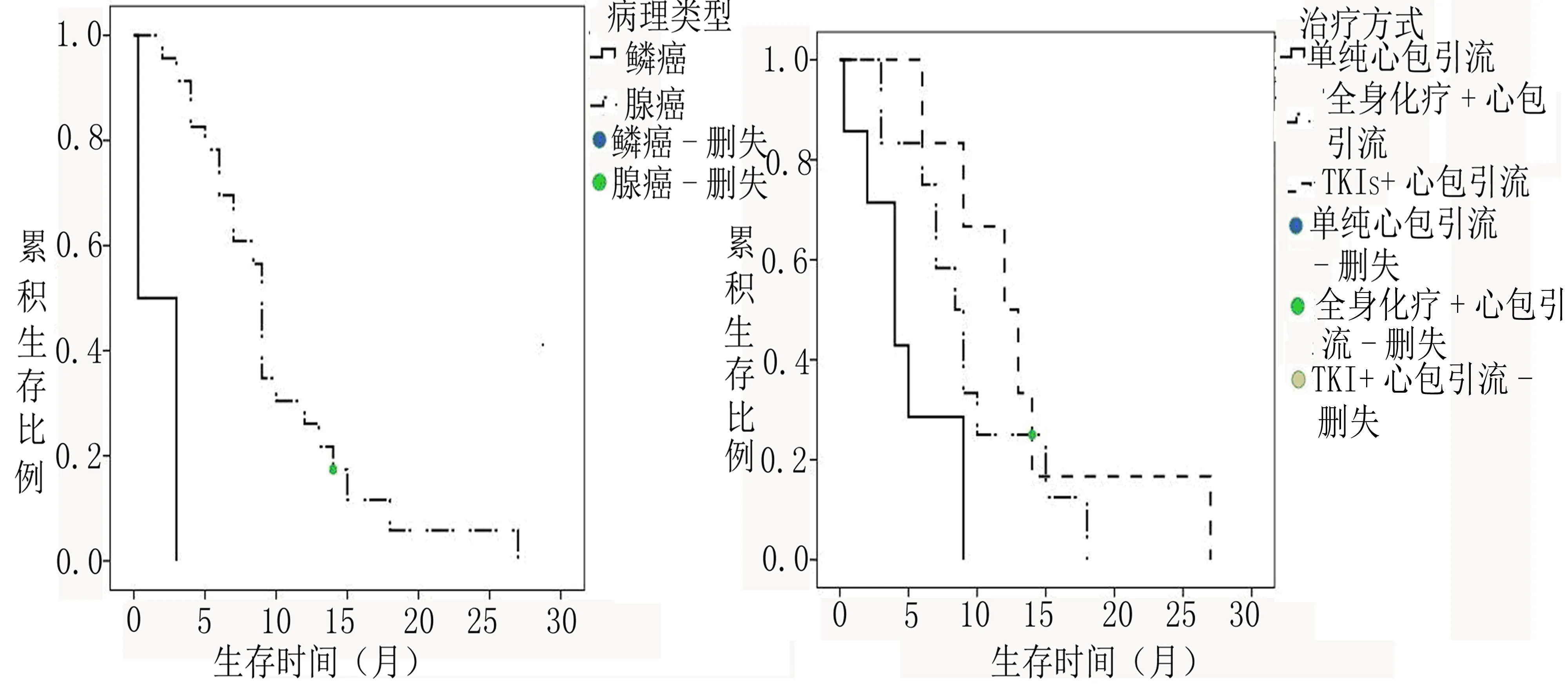
图3不同病理类型的总生存曲线图4不同治疗方法的总生存曲线

表1 Kaplan-Meier法单因素生存分析
注:a:与单纯心包引流比较,P=0.05;b:与单纯心包引流比较,P=0.007。
2.3 预后生存的多因素分析 对单因素分析中有统计学意义的单因素变量进行Cox比例风险回归模型分析,结果显示病理类型(P=0.004)、治疗方法(P=0.020)是影响OS的独立因素。见表2。

表2 Cox回归多因素生存分析
3 讨论
心包积液可为肺癌的首发症状,也可以为肺癌治疗后复发或进展的症状。本研究有症状的25例患者为中至大量心包积液,其中11例经细胞学诊断恶性心包积液,其余14例经心包积液颜色、肿瘤标志物、排除非肿瘤性病因临床诊断恶性心包积液。恶性心包积液作为肺癌首发症状在临床上少见,而且本研究主要首发症状为气促、胸闷、干咳,该首发症状为非特异性,再加上心包积液多伴有胸腔积液,因积液压迫导致肺部病灶被掩盖,临床上容易造成对肺癌的误诊或漏诊。
肺癌出现心包积液预示肿瘤快速进展,生存期短[8]。最近国外一项研究[9]分析了晚期NSCLC心包积液状态与OS的关系,无心包积液的中位OS为15.0个月,极少量心包积液(<10mm)的中位OS为10.1个月,恶性心包积液(≥10mm)的中位OS为7.6个月,P=0.003,则说明极少量心包积液(<10mm)的存在提示NSCLC预后差。国内黄玉娟等[10]研究显示NSCLC合并心包积液患者总的中位生存期为5个月,1年生存率为22.3%。本研究总的中位OS为9个月,1年生存率为28%。本研究较黄玉娟等[10]研究生存期的延长、生存率的提高,考虑主要与近年来EGFR-TKIs靶向药物的应用有关。
肺癌合并心包积液的生存与多种因素相关,文献报道不尽相同。Okamoto H等[11]研究显示肺癌合并心包积液患者的生存期与年龄、性别、组织学、淋巴结转移、远处转移、胸腔积液、症状、临床体征、心电图表现、积液量等无关。Wang PC等[12]研究显示心包积液细胞学阴性或阳性不影响患者的生存期,治疗方法对患者的生存期有影响。国内黄玉娟等[10]研究显示NSCLC合并心包积液患者生存期与疾病分期、PS评分、病理类型无关,治疗方法对患者的生存期有影响。本研究发现,性别、病理类型、治疗方法对患者的OS有影响,进一步行多因素Cox回归模型分析发现,病理类型、治疗方法为影响患者OS的独立因素, 而年龄、T分期、N分期、其他脏器转移、原发病灶位置、胸腔积液、EGFR基因状态对患者的OS无影响。综合上述研究,多个研究显示治疗方法与预后相关。关于对恶性和有症状的心包积液的最佳治疗目前没有大规模、前瞻性、对照临床试验,大多以经验为主,进行个体化治疗[13]。心包引流后加用局部给药并不能明显延长患者生存期,加用全身化疗可明显延长患者的生存期[12,14]。本研究并未行心包内局部给药,加用全身化疗的OS较单纯心包引流的OS延长了4.7个月,提示全身化疗有生存优势,但差异无统计学意义(P=0.05),可能与本研究样本量有限有关,可在以后的研究中扩大样本量进一步验证。
本研究对存在EGFR基因敏感突变患者加用EGFR-TKIs靶向治疗后,其OS较单纯心包引流的OS延长了8个月,差异有统计学意义(P=0.007),提示EGFR基因敏感突变患者接受EGFR-TKIs靶向治疗具有明显的生存优势,让患者获益。因此,在医院技术和患者经济条件允许下,应该提高EGFR基因检测率,对EGFR基因敏感突变患者优先考虑EGFR-TKIs靶向治疗。EGFR基因敏感突变的不同类型在预后上存有差异。18号外显子突变、19号外显子缺失突变、21号外显子L858R突变是EGFR基因敏感突变,18号外显子突变是罕见突变,而19号外显子缺失突变、21号外显子L858R突变是常见突变或者说是经典突变。一项有关东亚肺腺癌EGFR18号外显子突变调查研究[15]显示,18号外显子突变患者与经典突变患者在OS上无显著差异,但进一步亚组分析显示,单纯18号外显子突变患者在OS上要显著差于混合18号外显子突变或经典突变患者。在2015年第16界世界肺癌大会上公布的CTONG 0901研究亚组分析显示,患者不管接受了厄洛替尼还是吉非替尼治疗,19号外显子突变患者在OS上显著优于21号外显子突变患者。本研究19号外显子缺失突变4例,中位OS为13个月,其中1例OS最长达27个月,21号外显子L858R突变1例,OS为6个月,18号外显子G719X突变1例,OS为13个月,部分与文献报道相符,但此样本量少。
本研究观察到病理类型以腺癌为主,占92%(23/25),提示腺癌容易出现心包转移,可能与肺腺癌多发生于肺边缘的杯状细胞或黏液腺、易向管外生长且易侵入静脉、容易出现血行转移有关,所以传统认为肺腺癌的OS较鳞癌短,但本研究单因素分析发现腺癌的OS较鳞癌明显延长(P<0.001),且多因素分析显示病理类型为影响预后的独立因素,鳞癌预后较腺癌差(P<0.004),可能与如下有关:一方面,近年来随着肺癌分子分型、靶向治疗的出现,腺癌具有较高的EGFR基因突变率,该突变是EGFR-TKIs靶向治疗疗效的有力预测指标,其对EGFR-TKIs靶向治疗敏感[16-17];另一方面,即使鳞癌有EGFR基因突变,其对EGFR-TKIs靶向治疗疗效仍不及腺癌[18]。本研究单因素分析显示女性患者OS较男性明显延长(P=0.021),但多因素分析未见性别对患者的预后有影响,提示性别不是影响预后的独立因素,可能与性别与治疗方法相关联有关,在生存期较短的单纯心包引流7例患者中男性占了6例,因而性别对预后无显著影响。
综上所述,以心包积液为首发症状的非小细胞肺癌以腺癌多见,多伴有其他脏器转移、胸腔积液,而其他脏器转移、胸腔积液以及年龄、T分期、N分期、原发病灶位置、EGFR基因状态与预后无关,腺癌、治疗方法为影响此类患者预后的独立因素。
预后因素研究目的在于帮助选择更好的临床治疗,提高治疗效果,提高生活质量,延长生存期,有待于有大规模、前瞻性、对照临床试验进一步验证非小细胞肺癌合并心包积液临床病理特征与预后的关系。
