左旋甲状腺素片对妊娠合并亚临床甲减孕妇母婴结局的影响
2019-01-18张茹茹李帅
张茹茹,李帅
1.枣矿集团中心医院内分泌科,山东枣庄 277000;2.枣矿集团中心医院感染疾病科,山东枣庄 277000
近年来,妊娠期甲状腺疾病成为内分泌学界及妇产科的研究热点,妊娠期亚临床甲状腺功能减退(简称亚临床甲减)的发病率呈上升趋势,流行病学调查结果显示,国外亚临床甲减的发生率为2.2%~2.3%[1-2],而国内的发生率达5.32%[3]。既往研究表明亚临床甲减对母婴均有一定的危害,可能会增加妊娠子痫、妊娠期高血压、糖尿病、贫血等并发症的发生率,造成胎儿早产、低体重、智力及运动功能发育迟缓,但目前对亚临床甲减与不良妊娠结局之间的关系的研究尚无定论。左旋甲状腺素片是目前治疗妊娠期亚临床甲减的首选药物,具有半衰期长、药效持久、对胎儿影响小等优点。该研究选择2016年8月—2018年8月在该院分娩的亚甲减产妇97例为观察对象,根据患者意愿及医嘱依从情况分为左旋甲状腺素片治疗组和未治疗组,旨在探讨左旋甲状腺素片治疗妊娠合并亚临床甲减的临床疗效及对母婴结局的影响。
1 资料与方法
1.1 一般资料
该研究经医院医学伦理学委员会批准同意,选择该院确诊(孕12周内)并分娩的97例妊娠合并亚甲减的孕产妇为观察对象,所有纳入病例对本研究均知情同意,且符合以下诊断标准:妊娠早期促甲状腺激素(TSH)>2.5 uIU/mL,游离甲状腺素(FT4)正常;妊娠中、晚期 TSH>3.0 uIU/mL,FT4正常。排除有甲状腺疾病手术史、甲状腺过氧化物酶抗体(TPOAb)阳性及双胎或多胎妊娠者。根据是否接受左旋甲状腺素片治疗分为治疗组50例和未治疗组47例,治疗组年龄 22~43 岁,平均(27.8 ±5.3)岁;孕周 38~41 周,平均(39.0 ±1.1)周;孕次 1~4 次,平均(1.6±0.2)次。 未治疗组年龄 23~41 岁,平均(26.8±4.7)岁;孕周 38~42 周,平均(39.5±0.9)周;孕次 1~4 次,平均(2.0±0.3)次。 两组孕产妇的年龄、孕周、孕次等资料的基线水平比较,差异无统计学意义(P>0.05)。
1.2 治疗方法
治疗组患者于确诊后及时给予左旋甲状腺素片 (进口药品注册证号:H20140052)治疗,起始剂量根据TSH水平确定:TSH 为 2.5~5.0 mIU/L 者为 50 μg/d;TSH 水平为5.0~8.0 mIU/L 者为 75 μg/d;TSH 水平大于 8.0 mIU/L 者为100 μg/d[4]。每2~6周复查甲状腺功能,依据临床症状及TSH结果调整左旋甲状腺素片用量,使TSH控制在目标范围内(孕早期:0.1~2.5 mIU/L;孕中期:0.2~3.0 mIU/L;孕晚期 0.3~3.0 mIU/L)。
1.3 观察指标及检测方法
①甲状腺功能:患者于晨起抽取空腹肘静脉血3 mL,室温下静置1 h后,3 000 r/min离心10 min后取上清液,采用免疫荧光法测定TSH水平,放射免疫法检测FT3、FT4及TPOAb水平;②母婴结局:记录两组孕产妇妊高症、妊娠贫血、妊娠糖尿病、流产、早产、胎儿宫内窘迫、胎儿生长受限的发生情况。
1.4 统计方法
采用SPSS 19.0统计学软件对所有数据进行统计分析,计量资料以(±s)表示,组间比较行t检验;计数资料以[n(%)]表示,行 χ2检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者不同孕月TSH水平变化两组患者入组时的TSH水平比较
治疗组患者孕2~9月的TSH水平均显著低于未治疗组,差异有统计学意义(P<0.05)。 见表1。
表1 两组患者不同孕月TSH水平变化[(±s),mIU/L]

表1 两组患者不同孕月TSH水平变化[(±s),mIU/L]
组别 入组 2个月 3个月 4个月 5个月 6个月 7个月 8个月 9个月治疗组(n=50)未治疗组(n=47)t值 P值8.71±2.42 8.43±3.02 0.505 0.614 2.48±0.53 8.97±2.76 15.461 0.000 0.64±0.19 8.33±3.56 16.240 0.000 1.21±0.36 9.10±3.02 18.783 0.000 2.02±0.57 9.12±3.44 15.417 0.000 2.13±0.39 9.57±3.12 17.977 0.000 2.33±0.75 9.17±3.76 16.528 0.000 2.54±0.63 9.15±3.68 17.190 0.000 2.67±0.70 9.67±3.75 15.670 0.000
2.2 两组患者妊娠结局比较
治疗组患者妊娠贫血、妊娠糖尿病、早产及胎儿生长受限等的发生率显著低于未治疗组,差异有统计学意义(P<0.05);两组患者妊高症、流产、新生儿窘迫的发生率比较,差异无统计学意义(P>0.05)。 见表 2。
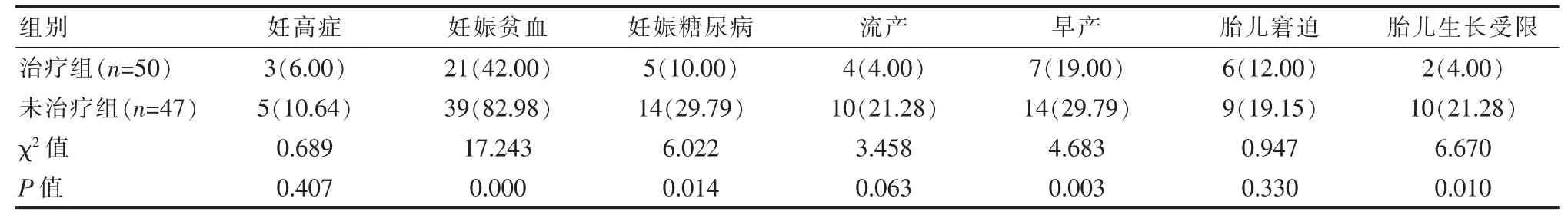
表2 两组患者妊娠结局比较[n(%)]
3 讨论
甲减为内分泌科常见疾病,其发病是由于甲状腺激素合成减少、生物效应不足或缺乏引起的甲状腺功能减退性疾病。甲减或亚临床甲减在妊娠妇女中的发病率呈逐年上升趋势,已引起内分泌科和妇产科医师的广泛关注。国外有研究表明妊娠合并亚甲减会影响胎儿神经智力发育[5];蒋小芒等[6]的研究结果显示,左旋甲状腺素治疗组的妊娠高血压、糖尿病、早产、羊水异常、胎膜早破、产后出血的发生率(依次为 2%,20%,2%,6%,6%,2%)均低于未用药治疗组 (依次为 20%,45%,15%,22.5%,30%,15%);周臣敏等[7]对320例孕早期孕妇进行甲状腺功能筛查,并对筛查出的34例亚临床甲减患者进行药物干预治疗,结果发现治疗组早产、胎儿生长受限的发生率(均为0.0%)均明显低于未治疗组(21.4%,14.3%);冯双苗等[8]通过与正常妊娠组和合并亚临床甲减且行药物治疗组的比较发现,合并亚临床甲减但未治疗组的妊高征、早产、贫血、胎儿窘迫、死胎、围产儿低体重发生率(依次为14.8%,22.2%,29.6,22.2%,14.8%,22.2%)均高于前两组。 该研究结果显示:口服左旋甲状腺素片的治疗组患者妊娠贫血、妊娠糖尿病、早产及胎儿生长受限等的发生率 (依次为42.00%,10.00%,19.00%和4.00%)均显著低于未治疗组(依次为 82.98%,29.79%,29.79%和 21.28%)(P<0.05),而两组患者妊高症、流产、新生儿窘迫的发生率比较,差异无统计学意义(P>0.05)。提示左旋甲状腺素片能显著降低患者妊娠贫血、妊娠糖尿病、早产及胎儿生长受限的发生率,改善母婴结局。该研究结果与上述研究有所不同之处主要表现在妊高症、胎儿窘迫方面,这可能与病例的选择、样本数量的大小以及不同医院医护人员的经验、水平不同相关。
血清TSH水平是诊断和治疗亚临床甲减的最重要的实验室指标,具有较高的灵敏度和特异性,其水平在正常孕妇整个孕期内也会有波动,原因是TSH与人绒毛膜促性腺激素(hCG)有相似的结构单位,妊娠早期母体血清hCG水平逐步上升会刺激机体TSH受体增加TSH的分泌,而妊娠中后期,随着hCG水平的降低,孕妇血清TSH会随之升高[8]。对于合并亚临床甲减的患者其体内TSH的水平也呈相同的变化趋势,因此在治疗中应根据患者的临床症状和TSH水平的变化调整左旋甲状腺素的用量,使TSH水平维持在目标范围内。该研究通过对两组患者妊娠不同月份的TSH水平进行动态监测发现,左旋甲状腺素片规律口服一个月后,妊娠合并亚临床甲减患者的水平即可降至2.5mIU/L以下,随后的2~9个月内根据患者TSH水平调整左旋甲状腺素片用量,可使TSH水平控制在目标范围内,而未服用左旋甲状腺素片治疗患者的TSH水平在整个孕期内均显著高于治疗组,说明左旋甲状腺素片可显著降低妊娠合并亚临床甲减患者的TSH水平,使其维持在目标范围内,可获得满意的临床效果。
综上所述,左旋甲状腺素片可显著降低妊娠合并亚临床甲减患者的TSH水平,使其维持在目标范围内,并能降低妊娠贫血、糖尿病、胎儿早产及生长受限的发生率,改善母婴结局。
