超声评价心外膜脂肪与2型糖尿病下肢动脉病变的相关性*
2019-01-15徐向东朱小虎阚竞宇
徐向东,朱小虎,黄 杨 ,阚竞宇
1.成都医学院 临床医学院(成都 610500);2.成都医学院第一附属医院 超声科(成都 610500);3.成都医学院第一附属医院 心血管内科(成都 610500)
下肢动脉病变是2型糖尿病(diabetes mellitus type 2,T2DM)常见并发症之一,其早期动脉病变主要累及大动脉以下的中小血管,如胫前、胫后及足背动脉,又以足背动脉最显著[1]。有研究[2]报道,下肢动脉硬化与心、脑血管疾病联系密切,T2DM患者一旦发生下肢动脉病变,其心脑血管相关疾病的发生率及病死率也会随之增高。因此对T2DM患者下肢动脉病变的早期评估具有重要临床意义,既能减少T2DM患者的下肢致残率,也能尽早预防患者心脑血管事件的发生。心外膜脂肪(epicardial adipose tissue,EAT)是指位于心肌与心包脏层之间的脂肪组织,在生理情况下,EAT约占心脏质量的20%,在不同心肌表面的脂肪组织厚度的约1~15 mm[3]。EAT属于白色脂肪,具有储能功能,其容积的增加与脂代谢紊乱关系密切[4];同时白色脂肪能够产生大量的炎性趋化因子,参与血管炎、内皮损伤、动脉粥样硬化及血栓的形成[5]。本研究旨在利用超声测量EAT厚度,探讨EAT厚度变化与T2DM下肢动脉病变是否存在相关性,以期为临床早期评价T2DM下肢动脉病变提供一种新的辅助检查指标。
1 资料与方法
1.1 临床资料
收集2017年1月至2018年5月在成都医学院第一附属医院诊断为T2DM的住院患者200例为研究对象,性别不限;年龄47~79岁(64.54±7.30)岁。根据下肢动脉是否发生病变分为下肢动脉病变组和无病变组;再根据下肢动脉狭窄程度将病变组进一步分为轻、中、重度狭窄组。纳入标准:1)T2DM诊断标准依据中华医学会《中国2型糖尿病防治指南(2013年版)》;2)排除其他先天性及后天性慢性疾病,如严重肝、肾、肺部疾病,高血压、冠心病、先天性心脏病、器质性心脏瓣膜病等其他心血管疾病。下肢动脉病变诊断标准:以IMT≥1.0 mm为增厚,内壁粗糙、管壁中层钙化、斑块形成、管腔狭窄或闭塞及管腔内血流频谱为两相波或单相波[6]。下肢动脉狭窄程度分级标准依据《髂动脉及下肢动脉多普勒超声检查指南》[7]:轻度狭窄:狭窄率<50%,或收缩期峰值流速150~200 cm/s;中度狭窄:狭窄率50%~75%,或收缩期峰值流速200~400 cm/s;重度狭窄:狭窄率>75%,或收缩期峰值流速>400 cm/s。狭窄率以直径狭窄率表示,病变处与相邻近侧正常动脉段相比较。
1.2 仪器和方法
1.2.1 仪器 采用GE-Logic vivid E9、Mindray-Resona 7超声诊断仪,探头选用M5Sc心脏探头,频率2~5 MHz与9 L高频探头,频率5~10 MHz。
1.2.2 T2DM下肢动脉病变相关危险因素检查 对入选患者进行病史采集,测量腹围、身高、体重,计算体重指数(BMI);空腹抽取静脉血,测定血脂[包括甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)]。
1.2.3 EAT厚度测定 受检者左侧卧位,探头置于胸骨左侧及心尖处,显示心脏的胸骨旁左室长轴切面及心尖四腔心切面,于左室长轴切面显示右室前壁EAT(图1),心尖四腔心切显示心尖切迹处EAT。测量时要求取样线分别垂直于右室前壁及心尖,利用M型超声于收缩末期测量心外膜与心包脏层间的脂肪厚度,测量3个心动周期的EAT厚度,并取平均值[8](图2)。

图1 右室前壁EAT示意图

图2 右室前壁EAT厚度测量
1.2.4 下肢动脉检查 检查方法:受检者取仰卧或俯卧位,对腘、胫前、胫后及足背动脉行横断面和纵切面检查,测量血管內径、内-中膜厚度(IMT);观察有无斑块及斑块位置、数目、大小及回声特点;评估管腔狭窄程度;观察管腔内血流充盈情况,血流频谱形态,测定血流参数。
1.3 统计学方法
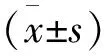
2 结果
2.1 下肢动脉彩色多普勒超声检查结果
入选的200例T2DM患者中下肢动脉病组157例,其中轻度狭窄85例,中度狭窄47例,重度狭窄25例;无病变组43例。两组性别及年龄比较差异无统计学意义(P>0.05)(表1)。

表1 两组病例基本资料比较
2.2 两组病例EAT厚度及物理、生化指标检查结果比较
下肢动脉病变组右室前壁及心尖EAT厚度较无病变组增厚,差异有统计学意义(P<0.05);两组间TC、HDL及LDL的比较差异有统计学意义(P<0.05);而BMI及TG比较差异无统计学意义(P>0.05)(表2)。

表2 两组病例EAT厚度及相关物理、生化指标比较
2.3 EAT与下肢动脉狭窄率及危险因素的相关性分析
下肢动脉病变组中右室前壁及心尖EAT厚度与下肢动脉狭窄率呈正相关(r分别为0.749、0.675,P<0.05);随EAT厚度增大,下肢动脉狭窄率越高(图3)。右室前壁及心尖EAT厚度与年龄、BMI、TG、HDL无相关性(P>0.05),但与TC及LDL存在相关性(P<0.05)(表3)。

图3 右室前壁EAT与下肢动脉狭窄率的直线回归散点图

表3 EAT厚度与相关危险因素的Spearman相关性分析
2.4 EAT的Logistic回归分析
给差异有统计学意义的因素赋值,TC:<3.10 mmol/L=0,3.10~5.69 mmol/L=1,>5.69 mmol/L=2;HDL:≤2.06 mmol/L=0,>2.06 mmol/L=1;LDL:≤3.36 mmol/L=0,>3.36 mmol/L=1;EAT:按百分比赋值,<25%=0,25%~50%=1,51%~75%=2,>75%=3。将上述因素与因变量(下肢动脉病变组=1,无病变组=0)进行Logistic回归分析,得出下肢动脉病变组与无病变组间右室前壁EAT差异有统计学意义(Wald=21.951,OR=4.088,P<0.001);两组间心尖EAT差异有统计学意义(Wald=20.443,OR=3.651,P<0.001)。
2.5 不同狭窄程度组的EAT厚度比较
轻、中、重度狭窄组的右室前壁及心尖部EAT较下肢动脉正常组均增厚。 对轻、中、重度狭窄组及无病变组的右室前壁和心尖部EAT厚度进行方差分析,得出差异有统计学意义(F分别为75.380、63.402,P均<0.05)。且下肢动脉病变组中,随狭窄程度增加,EAT逐渐增厚,各组间EAT厚度比较差异有统计学意义(P<0.05) (表4)。

表4 病变组中不同狭窄程度组间的EAT厚度比较
2.6 超声测量EAT对T2DM下肢动脉病变的评价
超声心动图测得右室前壁EAT厚度评价T2DM下肢动脉病变的ROC曲线下面积为0.865(95%CI:0.807~0.922,P<0.05),诊断最佳截断值为7.63(灵敏度83.4%, 特异度79.1%);测得心尖部EAT厚度评价T2DM下肢动脉病变的ROC曲线下面积为0.878(95%CI: 0.829~0.926,P<0.05), 诊断最佳截断值为6.86,(灵敏度85.4%, 特异度81.4%)(图4)。

图4 右室前壁及心尖EAT预测T2DM下肢动脉病变的ROC曲线图
3 讨论
下肢动脉病变是T2DM常见并发症之一,常导致动脉管腔狭窄和闭塞,甚至发生坏疽、致残,严重影响患者生活质量。其病理改变与非T2DM患者基本相似,均为早期内皮细胞损伤,促使动脉粥样硬化及斑块形成[9],继而动脉管腔狭窄甚至闭塞,导致远端肢体供血不足,严重者可发生坏疽,甚至致残。由于T2DM患者存在糖、脂代谢紊乱,在长期高血糖作用下,血管壁上的蛋白质发生糖化,糖基化终末产物增加,使血管壁的结构蛋白发生改变,内皮细胞损伤,导致血管内-中膜增厚、管壁顺应性降低,粥样斑块形成,促使管腔狭窄[10];又因脂代谢紊乱,血管内膜脂质沉积,侵入动脉壁的胆固醇、低密度脂蛋白等脂质与平滑肌细胞和单核巨噬细胞反应可形成粥样斑块,并继发血栓形成,使管腔进一步狭窄或闭塞[11]。因此T2DM患者下肢动脉病变的发生率较非T2DM患者高,发病更早,进展更快。

在157例T2DM下肢动脉病组中,足背动脉受累居多,且更严重,其次是胫前、后动脉,与糖尿病下肢血管并发症主要为中小血管病变,尤其是足背动脉相符[15]。本研究结果提示,T2DM下肢动脉病变组和无病变组的TC、HDL及LDL的比较差异有统计学意义(P<0.05),说明T2DM下肢动脉粥样硬化与TC、HDL及LDL存在关联[16]。本研究还对EAT与T2DM下肢动脉病变的危险因素进行了相关性分析,得出右室前壁及心尖EAT厚度变化与TC、LDL呈正相关,表明EAT厚度在一定程度上与血脂水平相关,这也符合Chechi等[17]的研究结论,即EAT厚度与胆固醇、低密度脂蛋白含量相关。
选择ROC曲线左上方约登指数最大的截断值为最佳诊断值,以曲线下面积(AUC)0.7~0.9表示试验准确性较高[18]。本研究中以超声测量右室前壁及心尖EAT厚度预测T2DM下肢动脉病变的ROC曲线下面积分别为0.865、0.878,诊断最佳截断值分别为7.63 mm、6.86 mm,提示当T2DM患者右室前壁EAT厚度>7.63 mm或心尖EAT厚度>6.86 mm时,T2DM患者发生下肢动脉病变风险性增高。根据此研究结果,在临床工作中,若发现右室前壁和心尖任意一处的EAT厚度高于临界指标时可提示T2DM患者发生下肢动脉病变的风险性增高,应更积极地给予T2DM患者临床干预,防止下肢动脉病变的发生。
目前对人体脂肪数量的评价方法较多,最简单的是人体直接测量法,如腹围、腰臀比、BMI等,这些方法虽测量快速、简单无创,但不能直接测量腹内和皮下脂肪,对内脏性脂肪尤其是EAT的评测准确性差。CT、MRI对内脏性脂肪,尤其是EAT的判断准确性高,但存在耗时长,费用高,辐射等缺点,不利于随访和基础医院开展。在成人中,EAT主要集中于房室沟、室间沟位,心室周围(如右室游离前壁和左室心尖部)[19],有利于超声心动态图的观察。而且有研究表明,超声心动图对EAT的观察结果与CT、MRI结果具有良好的相关性[20]。因此超声心动图能清晰的观察到EAT的分布情况、较准确测量EAT厚度,同时具有重复性好、无创、便捷、廉价的特点,可见超声心动图是检测EAT厚度较好的方法。
综上所述,EAT厚度与T2DM患者下肢动脉病变程度呈正相关,右室前壁EAT>7.63 mm或心尖EAT>6.86 mm时提示T2DM患者发生下肢动脉病变的风险增高。超声心动图能准确检测EAT厚度,且无创、便捷、廉价,因此利用超声检测的EAT厚度可作为T2DM下肢动脉病变的评价指标之一。本研究为回顾性研究,EAT早期评价T2DM下肢动脉病变的应用价值还需前瞻性研究进一步明确。
