50例术后复发ⅡA期宫颈癌患者的临床特征及危险因素分析
2019-01-15钱冰王晓芳
钱冰,王晓芳
江苏省肿瘤医院/江苏省肿瘤防治研究所/南京医科大学附属肿瘤医院1妇瘤科,2病理科,南京 210000
宫颈癌的发病率居女性恶性肿瘤的第4位,是导致女性死亡的重要原因[1]。根据临床表现、妇科检查、影像学检查可以诊断宫颈癌,而根据病理学检查可以明确病变组织的类型[2]。手术治疗是早期宫颈癌最重要的治疗方法,术后根据病理结果辅以放化疗等,有助于提高患者的5年生存率[3]。但部分宫颈癌患者术后可能出现复发,表现为局部肿块形成、邻近组织浸润、远处脏器淋巴结转移等,从而导致预后不佳[4]。为观察ⅡA期宫颈癌术后复发患者的临床特征及相关影响因素,本研究对ⅡA期宫颈癌术后复发及未复发患者的病历资料进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2008年1月至2013年1月江苏省肿瘤医院收治的ⅡA期宫颈癌患者的病历资料。纳入标准:①经组织病理学检查确诊为宫颈癌;②临床分期为ⅡA期;③均接受手术切除;④年龄<65岁;⑤临床、实验室检查及影像学检查资料完整;⑥术后定期复查随访至少5年。排除标准:①盆腔先天畸形;②宫颈转移性肿瘤;③患有血液病;④有严重脏器功能不全。根据纳入和排除标准,本研究共纳入ⅡA期宫颈癌患者100例。根据术后是否复发将患者分为观察组和对照组,每组50例。观察组患者为术后随访复发者,年龄34~64岁,平均(54.8±9.4)岁。对照组患者为术后随访未复发者,年龄33~64岁,平均(54.8±9.5)岁。
1.2 治疗方法
所有患者均接受广泛全子宫切除术联合盆腔淋巴结清扫术,术后根据患者的病理结果是否存在高危因素及中危因素进行同步放化疗。放疗方案采取全盆腔照射治疗,放疗剂量约4500 cGy,放疗周期约5周;化疗方案采用顺铂,药物剂量为50~70 mg/m2。根据欧洲肿瘤内科协会对宫颈癌的诊断、治疗和随访所制定的临床实践指南[5],病理结果高危因素包括盆腔淋巴结阳性、切缘阳性和宫旁浸润,具备任何一个高危因素,均推荐术后补充盆腔放疗+顺铂同期化疗±阴道近距离放疗,对于阴道切缘阳性者,阴道近距离放疗可以增加疗效;病理结果中危因素包括淋巴脉管浸润、深层间质浸润和原发肿瘤较大,具备任何一个中危因素,均推荐术后辅助放疗±顺铂同期化疗。
1.3 观察指标
收集患者的资料如年龄、肿瘤直径、病理类型、分化程度、深肌层浸润、区域淋巴结转移、脉管内瘤栓、宫旁组织阳性情况,并对宫颈癌患者术后复发的危险因素进行分析。
1.4 随访方法
治疗结束后,采用门诊方式进行随访,每6个月对患者进行1次随访,共随访5年。随访内容包括患者的生存情况,常规妇科查体及盆腔MRI检查。
1.5 统计学分析
采用SPSS 22.0软件对数据进行分析。计量资料以均数±标准差(±s)表示;计数资料以例数和率(%)表示,组间比较采用χ2检验;采用多因素Logistic回归模型分析宫颈癌患者术后复发的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 临床特征的比较
观察组患者肿瘤直径>4 cm、分化程度为中低分化、有深肌层浸润、有脉管内瘤栓、有区域淋巴结转移、宫旁组织阳性的比例均高于对照组,差异均有统计学意义(P<0.05);两组患者的年龄、病理类型比较,差异均无统计学意义(P>0.05)。(表1)
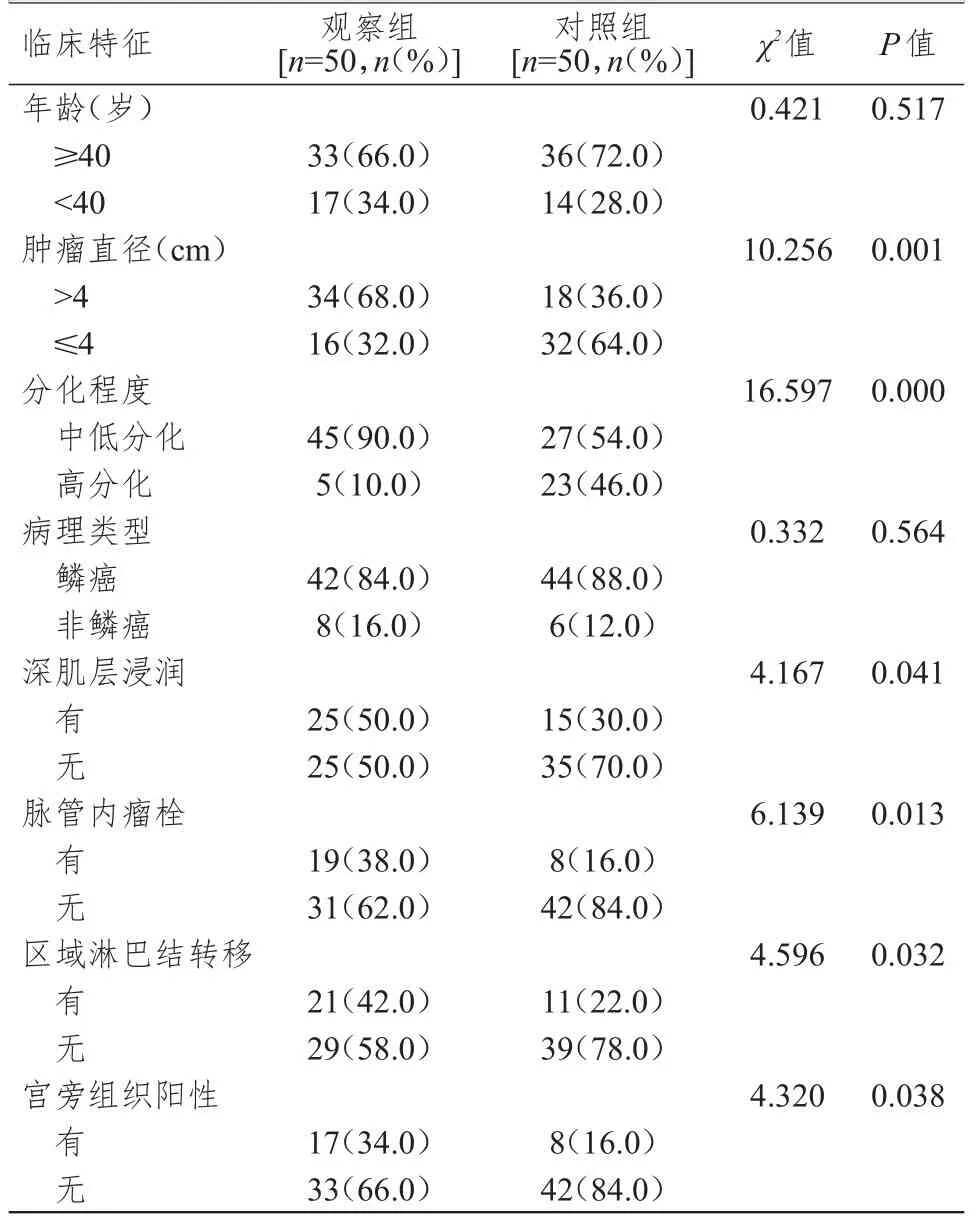
表1 两组患者临床特征的比较
2.2 宫颈癌术后复发影响因素的多因素Logistic回归分析
多因素Logistic回归分析结果显示:肿瘤直径>4 cm、分化程度为中低分化、有深肌层浸润、有脉管内瘤栓、有区域淋巴结转移、宫旁组织阳性均是宫颈癌术后复发的独立危险因素(P<0.05)。(表2)

表2 宫颈癌术后复发影响因素的多因素分析
3 讨论
在中国,宫颈癌的发病率约为10/10万,且病死率高,严重威胁着女性的生命健康[6]。随着宫颈癌早期筛查手段的不断进步及年轻女性体检意识的增强,早期宫颈癌的检出率逐渐增高,但是仍有部分宫颈癌患者就诊时已为晚期。宫颈癌的典型临床表现为接触性出血,经妇科检查、阴道镜检查及宫颈活检病理学检查可以明确病变的存在及病理类型,经有经验的高年资妇科肿瘤医师通过妇科三合诊检查确定临床分期,CT和MRI检查有助于进一步了解病变范围、周围浸润情况及盆腔淋巴结肿大情况。宫颈癌的规范术式为广泛全子宫切除术+盆腔淋巴结清扫术,该术式能够切除病灶并对区域淋巴结进行清扫,方法成熟,效果可靠[7-9]。根据术后病理结果,制定术后放化疗治疗方案,进一步杀灭可能残留的肿瘤细胞,减少术后复发。对于存在术后复发高危因素的患者,为防止病灶残余及术后复发,推荐患者术后进行放疗,以抑制和杀灭局部肿瘤组织及循环肿瘤细胞[10]。
宫颈癌术后复发患者的预后较差。已有研究表明,术后复发宫颈癌患者的中位生存时间不超过1年[11]。部分术后复发的宫颈癌患者表现为阴道分泌物异常、下腹部或腰骶部疼痛、排便排尿性状或习惯改变,还有部分宫颈癌术后复发患者无症状或无明显症状,仅在定期影像学检查中发现盆腔内肿块浸润或远处脏器肿块或淋巴结肿大,或是复查期间肿瘤指标如鳞状细胞癌相关抗原持续性升高。宫颈癌术后复发部位包括阴道残端、盆腔及淋巴结部位[12-13]。已有研究表明,宫颈癌患者术后复发率达50%[14]。而Ⅱ期宫颈癌患者术后复发时,治疗手段相对局限,对于复发前已经接受过放疗的患者,再次接受放疗时发生盆腹腔脏器瘘的风险明显增加,故多采取化疗,也有一些复发患者经过全面细致的评估后可行盆腔廓清术治疗,但是术后的生活质量下降,且手术风险大,并发症多。由此可知,Ⅱ期宫颈癌术后复发的患者临床预后较差。因此,对导致Ⅱ期宫颈癌术后复发的相关因素进行分析,针对相关危险因素进行术后补充治疗并采取严密随访防治措施具有十分重要的临床意义。本研究通过对照研究发现,在临床特征方面,观察组患者肿瘤直径>4 cm、分化程度为中低分化、有深肌层浸润、有区域淋巴结转移、有脉管内瘤栓、宫旁组织阳性的比例均高于对照组(P<0.05);多因素分析结果显示,肿瘤直径>4 cm、分化程度为中低分化、有脉管内瘤栓、有深肌层浸润、有区域淋巴结转移、宫旁组织阳性是宫颈癌术后复发的独立危险因素。肿瘤体积大往往代表肿瘤生长迅速或存在时间长,对全身及周围组织的影响相对更大。已有研究表明,随着宫颈癌肿块直径的增加,患者外周血中循环肿瘤细胞水平增加[15]。也有研究显示,骨髓内散在肿瘤细胞数量与宫颈癌直径呈正相关[16]。叶元等[17]研究表明,肿瘤直径较大的宫颈癌患者行根治性切除术后发生淋巴管及血行转移的比例明显增高,与宫旁组织阳性比较,肿瘤直径是更重要的预后评价因素;分化程度为中低分化的宫颈癌肿瘤细胞的异型性高、增殖快、侵袭性高,容易导致邻近组织浸润,循环肿瘤细胞阳性率高;该研究还指出,低分化宫颈鳞状细胞癌的复发率较高。分析其原因可能为分化程度越低,肿瘤的生物活性越高,因此存在脉管瘤栓、局部浸润的可能性也更高,复发的可能性更大。有报道指出,有脉管内瘤栓及盆腔淋巴结转移的宫颈癌患者的预后不良[18]。随着临床分期的增加,肿瘤体积越大、局部侵犯趋于严重,提示肿瘤侵袭性增加,因此可能会导致患者术后复发的概率增加。
在术后辅助治疗方面,本研究所纳入的病例均进行了规律的、合理的、个体化的放化疗。其中,放疗已经成为肿瘤治疗的常规方法,可以抑制和杀灭局部及脉管系统内肿瘤细胞,抑制肿瘤细胞自我修复,促进肿瘤细胞停留在G0期[19]。目前认为,宫颈癌术后放疗的最佳时长为6~8周[20]。但是放疗需规律、放疗剂量应适中、疗程应足够,如因患者的因素或一些外界的影响,达不到合理、足够剂量的放疗,那对于术后残留肿瘤细胞的抑制、杀灭效果将会降低。
综上所述,宫颈癌术后复发是导致患者预后不佳的重要原因,对于ⅡA期宫颈癌患者,肿瘤直径>4 cm、分化程度为中低分化、有深肌层浸润、有脉管内瘤栓、有区域淋巴结转移、宫旁组织阳性是宫颈癌术后复发的独立危险因素,临床工作中对于存在这些高危因素的患者,应该有针对性地采取积极的辅助治疗及干预措施,增加复查次数,缩短复查间期,对患者进行一些适当的科普,及时发现异常的症状,从而改善患者预后。
