溴敌隆、溴鼠灵亚急性中毒死亡1例
2018-11-21马祥涛周亦武
黄 芳 ,马祥涛 ,童 昉 ,梁 悦 ,王 晶 ,周亦武
(1.华中科技大学同济医学院法医学系,湖北 武汉 430030;2.余姚市公安局,浙江 余姚 315400)
1 案 例
1.1 简要案情
佘某,女,19岁,因“持续全头部胀痛、恶心1 d”入院,入院前9 d开始出现牙龈出血并持续加重,月经量增加。入院后意识障碍进行性加重,迅速深昏迷并出现脑疝,经抢救无效于入院后42 h宣布临床死亡。经调查,佘某于入院前16d喝了含有溴敌隆、溴鼠灵的饮料。
1.2 病史摘要
佘某于某年 12月 18日 09:29入院。查体:T 36.5 ℃ ,P 60 次/min,R 20 次/min,BP 13.3/8.7 kPa(100/65 mmHg);步态异常,神志不清,呈昏睡状,牙龈渗血。实验室检查:红细胞2.25×1012/L,血红蛋白65 g/L,血小板 114×109/L,凝血酶原时间>200 s(正常值 10~14 s),活化部分凝血活酶时间 147.8 s(正常值22~38 s),总蛋白 56.2 g/L,白蛋白 35.7 g/L。 头部 CT平扫示:脑血肿?脑水肿,中线向右移位,脑室受压;左颞顶部出血(图1)。入院诊断:左颞顶部脑出血,贫血原因待查,凝血功能障碍。入院后行止血、脱水降颅压以及输冷沉淀、血浆等对症治疗。但患者意识障碍呈进行性加重,迅速进入深昏迷状态并有脑疝表现。
12月19日,患者呼吸停止。心电监护显示:心率 158次/min,血氧饱和度 98%,BP 18.8/10.1 kPa(141/76mmHg)。查体:深昏迷状,双侧瞳孔不等大,左侧直径5mm,右侧直径4mm,对光反射消失。急行简易呼吸器辅助呼吸。
12月20日,患者持续超高热,呈深昏迷状,血压呈下降趋势,于03:16血压下降至0,心脏停搏,宣布临床死亡。
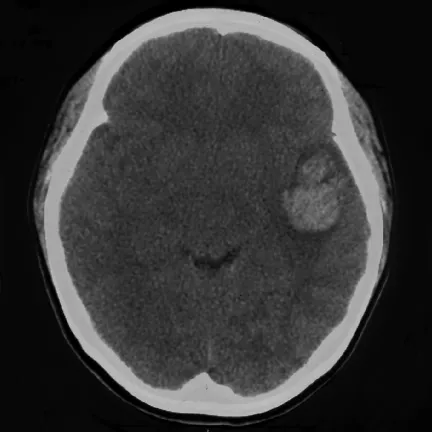
图1 头部CT示左颞顶部脑内血肿
1.3 法医学检验
1.3.1 尸体检验
死后31h进行尸体检验。皮肤及睑结膜苍白,呈贫血貌,牙龈出血。胸部及四肢多发性小片状皮肤青紫,切开见皮下出血。胸腔、盆腔少量血性积液,各器官外观苍白呈贫血状。脑组织重度水肿,双侧海马沟回疝及小脑扁桃体疝形成;左侧大脑广泛蛛网膜下腔出血,以左大脑外侧裂处为重,中脑及脑桥片状蛛网膜下腔出血;脑切面见左侧额上回小血肿(1.5cm×0.9 cm),左岛叶皮质、左杏仁核大面积出血软化灶(6.3cm×4.9cm),血肿破入左大脑外侧裂(图 2),壳核下缘、纹状体及苍白球软化,左侧海马萎缩。肺表面及切面苍白,表面散在点状出血,肺水肿及气肿明显。肝表面及切面呈土黄色,切面散在小片状出血;胆囊未见异常。双肾质量200g,切面皮髓质分界清,皮质增宽,厚0.8 cm,其中左肾门及肾包膜片状出血,左肾盏、肾盂出血并积血。心外膜以及胃、小肠黏膜多发点状出血。

图2 左岛叶皮质、左杏仁核切面
1.3.2 组织病理学检验
脑蛛网膜下隙多发片状出血,左岛叶及左杏仁核区域脑组织广泛出血、坏死,较多神经元消失;脑实质内血肿周围脑组织坏死、组织溶解消失,见大量红细胞聚集,周围可见炎症细胞浸润,部分细小血管周围见漏出性出血,以新鲜出血为主,偶见陈旧性出血;脑重度水肿;大脑皮质、基底神经节及脑干部分神经元多发性变性、坏死,尼氏体消失,核致密甚至固缩、消失,仅见神经元轮廓、残影;大脑多发性不同程度的软化灶形成,软化灶内胶质细胞反应性增生,并有程度不一的脱髓鞘病变(图3),可见较多Waller变性(Wallerian degeneration)的轴索;小脑颗粒细胞减少,较多浦肯野细胞消失,残余的浦肯野细胞胞质嗜酸性增强。大量肝细胞水样变性,甚至气球样变性,部分肝细胞胆汁淤积。肾近曲小管上皮细胞广泛变性,部分脱落进入管腔,胞质嗜酸性增强,核固缩或仅见细胞残影,间质水肿显著,较多肾小管内见颗粒管型形成。左心室及乳头肌心肌细胞局灶性收缩带坏死。
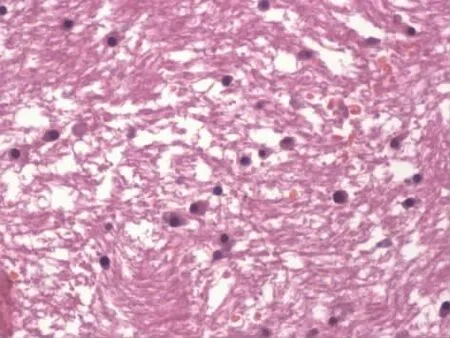
图3 内囊组织病理学染色(HE×400)
1.3.3 免疫组织化学检验
采用链霉抗生物素蛋白-生物素-过氧化物酶复合物(streptavidin-biotin-peroxidase complex,SABC)法在脑切片中检测β-淀粉样前体蛋白(β-amyloid precursor protein,β-APP)抗原,镜下见皮质下、脑干、胼胝体等白质部位有呈斑片状分布的阳性反应轴索,阳性反应的轴索肿胀迂曲,偶见淡染球状(图4)。

图4 胼胝体β-APP免疫组织化学染色(SABC×400)
1.3.4 毒(药)物检验
提取心血经液相色谱-质谱联用法检出溴敌隆、溴鼠灵成分,在佘某住处窗外抛弃的饮料瓶内液体也检出同样的成分。
1.3.5 血涂片检查
红细胞数量减少,细胞大小略不均,多数红细胞中央淡染区扩大;血小板、中性粒细胞和淋巴细胞的计数、形态均正常;视野中未见嗜酸性粒细胞和嗜碱性粒细胞(图5)。

图5 血涂片(瑞氏×400)
1.3.6 法医病理学诊断
溴敌隆、溴鼠灵亚急性中毒:(1)全身多发性出血(蛛网膜下腔出血,左颞顶部脑内血肿,胃、肠黏膜出血,牙龈出血,皮肤多发性出血);(2)缺血缺氧性脑病;(3)中毒性肾病;(4)中毒性肝病;(5)轻度心肌细胞收缩带坏死。
1.4 鉴定意见
佘某系溴敌隆、溴鼠灵亚急性中毒致凝血功能障碍,继发颅内血肿,终致急性中枢神经系统功能障碍死亡。
2 讨 论
溴敌隆、溴鼠灵同属第二代长效抗凝血灭鼠剂(long-acting anticoagulant rodenticide,LAAR),亦称超级华法林类毒物。第一代及第二代抗凝血灭鼠剂中毒在临床表现、毒理作用及治疗等方面基本类似。LAAR主要通过与维生素K环氧化物还原酶复合体不可逆结合,抑制维生素K由环氧化物向氢醌型转化,进而导致维生素K依赖的凝血因子(Ⅱ、Ⅶ、Ⅸ、Ⅹ)及蛋白质C、蛋白质S的生成障碍,引起凝血功能障碍[1]。LAAR对已经生成的维生素K和凝血因子无影响,故在中毒后存在一段潜伏期,且纠正凝血功能后仍可能出现反复[2]。溴鼠灵中毒的潜伏期为3~9d[3],溴敌隆中毒的潜伏期为1~5d[4-5]。本例死者潜伏期为7d,与文献报道基本相符。有研究[6]表明,溴敌隆和溴鼠灵的体内半衰期分别为2.1~13d及16~62d。本例佘某饮用含有溴敌隆、溴鼠灵成分的“饮料”后16d入院,经过抢救,仍然在心血中检出两种毒物成分。据报道,溴敌隆中毒致死血质量浓度为0.20mg/L[4],溴鼠灵中毒致死血质量浓度为30μg/L[7]。但遗憾的是,本例没有对毒物进行定量检测,故无法对剂量问题进行深入讨论,这也是本案例报道的不足之处。
LAAR中毒最常见的临床表现为出血,可见于各实质器官和黏膜[3]。其中,血尿、牙龈出血、鼻衄、消化道出血、瘀斑是LAAR中毒最具特征性的临床表现[1]。本例受害人以牙龈出血、月经量增多为首发症状,同时皮肤出现多处瘀斑、点状出血,随后出现恶心、呕吐等中枢神经系统症状,经实验室及影像学检查,确诊凝血功能障碍伴颅内出血。颅内出血是LAAR中毒少见但最严重的并发症,极易引起死亡[1]。本例尸体检验发现死者有严重颅内出血、脑软化及脑疝形成等病变,组织病理学检验见大量神经元变性、坏死,脑出血新旧程度不一,另外脑白质的病变也较为显著,可见轴索脱髓鞘,部分轴索Waller变性。免疫组织化学染色见较多β-APP阳性的轴索,进一步验证损伤已累及轴索[8]。
法医学鉴定实践中,对怀疑LAAR中毒致死的案件,毒(药)物检验结果是确定死亡原因的关键依据,此外还应尽量全面、详尽地收集死者生前病史资料,结合法医病理学检验结果综合判断。本例死者CT检查未见颅骨骨折,体表亦未见外伤痕迹,故可以排除其颅内血肿系外伤所致。死者年仅19岁,无高血压、冠心病和其他心脑血管疾病病史,CT检查未提示脑肿瘤,亦未见血管畸形的直接征象,死后血涂片提示红细胞数量减少,而其余细胞计数及形态均正常,认为其生前无相关血液系统疾病(如白血病、再生障碍性贫血等)。上述分析均提示死者不具备因自身隐匿性疾病急性发作引起颅内血肿的条件。此外,警方案情调查结果支持佘某颅内出血系中毒所致:佘某与另外一女、一男两同事合租,其入院前16d,男同事赠予两女各一瓶饮料,佘某饮用后虽感气味异常,但仍将饮料喝完,另一女同事感觉有异味后将剩余饮料抛到窗外楼下。警方在找到该饮料瓶后送检,检出溴敌隆与溴鼠灵成分。两人在喝下嫌疑人所赠饮料7d后,相继出现牙龈出血、月经量增加等临床表现,佘某还出现颅内出血征象。最终,佘某死亡,而另一女同事经救治后存活。尸体检验及组织病理学检验示佘某全身多器官、多部位出血,中枢神经系统出血尤甚,符合LAAR中毒所致。同时,在佘某心血中检出溴敌隆、溴鼠灵成分。因此,可认为佘某系溴敌隆、溴鼠灵中毒致死。
