血清糖蛋白-2α对于重症急性胰腺炎的诊断及预后评估价值
2018-11-06张成许东伟高泽立
张成,许东伟,高泽立
(1.上海市浦东新区周浦医院,a消化内科,b重症监护室,上海 201318;2.上海市浦东新区人民医院消化内科,上海 201200)
急性胰腺炎是临床常见的疾病,其发病率为(4.8~24.0)/10万。约20%的患者会发展为重症急性胰腺炎(SAP),急性胰腺炎病死率在5%~10%左右,其中死亡者大多为SAP患者,因此SAP的诊断和预后指标受到临床工作者的广泛重视。尽管目前对急性胰腺炎发病机制的了解尚不完整,但是胰腺内酶原粒内储存的特定胰蛋白酶原过早激活在急性胰腺炎发病中起到了举足轻重的作用[1]。因此,腺泡细胞损伤造成的酶原分泌急性受损及酶源粒基底成分释放标志着急性胰腺炎的开始[2],而随之发生的急性炎症将会引发全身炎症反应综合征,严重者甚至可能导致休克。因此,腺泡细胞相关分子的渗出及炎症细胞因子的释放共同形成了一个潜在的急性胰腺炎特异性分子标志物。尽管新的血清标志物不断被发现,血清脂肪酶分析已成为诊断急性胰腺炎的重要血清学证据。然而,脂肪酶分析并不能对急性胰腺炎严重程度定义。目前,C-反应蛋白和原降钙素常用于判断急性胰腺炎严重程度的分子标志物。
糖蛋白-2(GP-2)是表达在胰腺外分泌酶原颗粒上的主要膜蛋白[3]。在经典急性胰腺炎动物模型中发现,急性胰腺炎动物模型的GP-2显著上升[4]。GP-2有GP-2α和GP-2β两个亚型,两种亚型表达量基本一致。在外分泌胰腺的刺激下,GP-2的两种亚型均可释放进入胰管[5]。以往研究显示,急性胰腺炎患者血清GP-2水平远高于正常对照组[6]。与已有的脂肪酶/淀粉酶检测相比,GP-2诊断急性胰腺炎的准确度更高。然而,在慢性胰腺炎和胰腺癌中,GP-2水平同样有升高趋势[7],因此在临床应用于急性胰腺炎的诊断受到局限。本文通过研究SAP患者血清中的GP-2α水平变化,考察血清GP-2α水平对于SAP的诊断及预后中的评估价值,以期找到特异性更强的SAP诊断标志物。
1 资料与方法
1.1一般资料选取2012年6月至2016年6月上海市浦东新区周浦医院消化内科入院治疗的急性胰腺炎患者88例,其中SAP患者48例,轻症急性胰腺炎(MAP)患者40例。SAP组中有6例患者入院后死亡,其中1例患者于入院第3天死亡,2例患者于入院第4天死亡,3例患者于入院第8~14天内死亡。SAP和MAP的诊断标准均符合2003年中华医学会消化病学分会胰腺病学组制定的中国急性胰腺炎诊治指南[8]。两组患者的一般资料见表1,年龄、性别、发病时间等一般资料比较,差异无统学意义(P>0.05),具有可比性。本研究经上海市浦东新区周浦医院医学伦理委员会批准,患者均签署知情同意书。
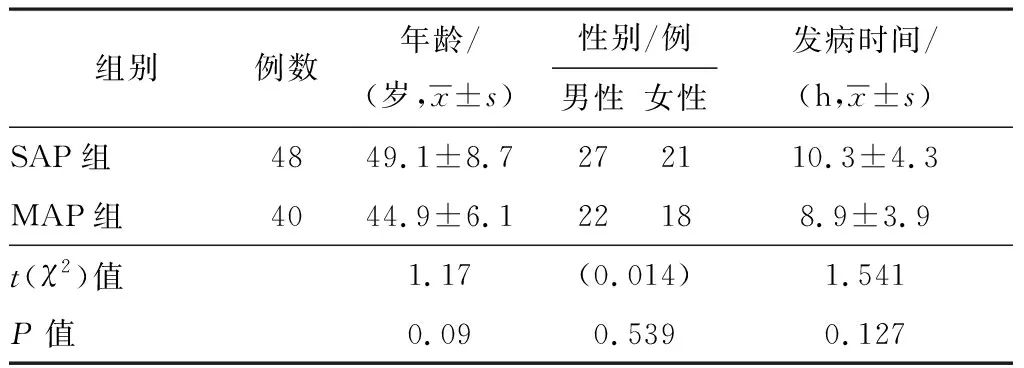
表1 两组患者一般资料的比较
1.2研究方法入选患者分别在入院第1、3、5、7、14天于清晨空腹抽取静脉血5 mL,血样不抗凝,血样采集后2 h内,进行离心,转速为2 000~3 000 r·min-1,离心5 min,取上清,并于-80 ℃保存,避免反复冻融。采用酶联免疫吸附实验(ELISA)检测血清中GP-2α和GP-2的含量。
首先使用GP-2α多克隆抗体包被96孔板过夜。然后将已知浓度的GP-2α标准品倍比稀释,用于标准曲线的绘制。之后将空白对照液、倍比稀释后的GP-2α标准品溶液和待测血清分别加入有GP-2α抗体包被的96孔板中(每孔50 μL),室温孵育1~2 h,使用磷酸盐缓冲溶液(PBS)冲洗3次后,甩净缓冲液,加入酶标二抗,室温孵育30 min。加入终止液后混匀。于30 min内读取480 mm处吸光度。根据标准品溶液吸光度绘制GP-2α的标准曲线。根据标准曲线,计算血清中GP-2α浓度。采用同样的方法和步骤检测患者血清中GP-2含量。根据前期方法摸索试验结果,当患者血清中的GP-2α/GP-2浓度高于0.1 U时,即可被检出。实验所需GP-2α多克隆抗体、GP-2多克隆抗体/酶标二抗均从SANTA CRUZ公司购买。
2 结果
2.1三组血清GP-2α测定结果比较研究选取的48例SAP患者中42例患者治愈并出院,死亡6例(死亡组),病死率为12.5%。各组血清GP-2α水平见表2。采用两因素重复测量方差分析对三组患者血清GP-2α水平进行分析,发现交互作用显著(F=91.36,P<0.01)。再对每个时间点上的不同组别患者GP-2α水平进行多变量方差分析。两两比较血清GP-2α显示:入院第1天死亡组显著高于MAP组和SAP组(P<0.01),SAP组与MAP组比较差异无统计学意义(P=0.186)。入院第3天和第5天死亡组和SAP组显著高于MAP组(P<0.01),同时死亡组显著高于SAP组(P<0.05)。入院第7天,由于死亡组患者例数过少,不纳入统计,SAP组显著高于MAP组(P<0.01)。第14天,死亡组无病例,SAP组与MAP组差异有统计学意义,SAP组显著高于MAP组(P<0.01)。
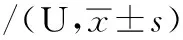
表2 三组血清GP-2α测定结果
注:“—”表示此项无数据
2.2GP-2α与GP-2水平诊断价值比较分别对入院第3天的患者GP-2α水平和GP-2水平进行ROC回归曲线分析,结果见图1。GP-2α预测SAP的AUC为0.938,GP-2预测SAP的AUC为0.762,两者对于SAP均具有一定预测价值,但GP-2α的特异性更高。

图1 GP-2α与GP-2水平诊断SAP的ROC曲线
2.3不同临床类型急性胰腺炎患者血清GP-2α水平比较此外,本研究还对不同类型SAP患者血清GP-2α水平(表3)进行了单因素重复测量方差比较,结果显示,急性胰腺炎患者血清GP-2α水平在不同时间点差异有统计学意义(F=99.98,P<0.05),但急性胰腺炎类型与入院天数之间无交互作用(F=2.37,P=0.06)。在每个时间点分别进行的单因素方差分析显示,在同一时间点内,不同类型急性胰腺炎患者血清GP-2α水平差异无统计学意义(P>0.05)。
3 讨论
SAP是一种常见的消化道疾病,是一种多因素引起的全身炎症反应综合征。一旦发展到重症,往往出现胰腺坏死和多器官功能衰竭等,治疗相当困难。如何能在急性胰腺炎发作的早期尽快判定病情轻重度,及时给予有效的干预与治疗,有助于降低患者病死率,对临床工作非常重要。
血清淀粉酶是目前诊断急性胰腺炎常用指标,在一定程度上对急性胰腺炎的诊断有着不可替代的地位[9],但淀粉酶的高低不一定反映病情轻重,且其水平变化通常不超过1 周,对预后的评估价值较弱。近期研究发现,GP-2可能是急性胰腺炎的重要分子标志物[10]。GP-2与消化酶原共同分泌至小肠中,随后起到抗菌、免疫调节和调节腺泡内吞的作用。胰腺自溶是引起急性胰腺炎病理反应的重要机制之一,将会引起包括GP-2在内的胰腺内酶源粒成分大量释放。
GP-2α是GP-2的亚型之一,通过羰基-磷脂酰肌醇锚定在膜表面,一旦胰腺分泌受到刺激,GP-2α就会转运到腺细胞的顶端质膜上,从而分泌到胰导管。当胰腺出现炎症或破坏时,GP-2α则可以释放入血清中,导致血清浓度升高[3]。
研究发现,在经典的大鼠急性肾盂肾炎模型中,GP-2在模型诱导后的第24小时仍处于高水平,而淀粉酶水平却已经恢复[4]。临床实验也发现,GP-2的敏感性显著高于淀粉酶和脂肪酶[6]。此外,临床研究还发现,在急性胰腺炎患者中,入院后第6天GP-2α仍处于高水平状态[11],但GP-2在MAP、胰腺癌的患者中也会有一定程度升高,因此寻找特异性较高的标志物十分重要。
我们的研究发现,在入院后第3、5、7、14天,SAP患者的血清GP-2α水平均显著高于MAP患者。在愈的SAP组患者入院后血清GP-2水平逐渐升高,于第3~5天达到峰值,随后逐渐下降,在第14天仍显著高于MAP组患者。对于死亡的SAP患者,GP-2α升高后不再降低。更重要的是,与最新文献报道相同[12],GP-2α的预测价值高于GP-2,具有更高特异性。
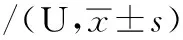
表3 不同类型急性胰腺炎患者血清GP-2α水平
综上所述,GP-2α在SAP诊断方面特异性高,维持时间较长,对疾病的预后有一定的判断价值,因此是一项很有潜力的诊断指标。
