高血压脑出血术后再出血相关危险因素分析
2018-11-01,,,,
,, ,,
(陆军军医大学第一附属医院神经外科,重庆 400038)
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)属于多发病与常见病,严重威胁人们的生命安全。该病有发病率高、复发率高、病死率高以及致残率高等主要特点,给患者带来极大痛苦[1]。目前手术仍是临床治疗HICH的主要途径,但无论是传统开颅手术还是微创引流术,术后再出血问题一直是困扰临床医生多年的难题,而再出血后致残率与病死率往往高于初次发病,也是手术治疗的难点,关于影响HICH术后再出血的相关因素仍在不断研究。本研究采取回顾性资料分析法,对HICH手术患者的病历信息进行整理、分析,探讨HICH的相关危险因素,以期为临床预防再出血提供科学依据,现报告如下。
1 资料与方法
1.1 临床资料
回顾性分析2007年1月至2017年12月我院神经外科收治的413例HICH手术患者的临床资料。其中男315例,女98例,年龄37~83岁,平均(58±12.1)岁;对中线移位情况、出血部位经头颅CT检查诊断:单纯脑室出血并铸型21例,脑叶出血101例,丘脑出血77例,小脑出血32例,基底节区出血182例。纳入标准:①符合《中国脑血管病防治指南》中有关HICH诊断标准[2],并经头颅CT或MRI检查确认为脑出血;②符合手术指征,并行手术治疗;③既往有高血压史,此次脑出血为首次;④临床资料完整。排除标准:①伴有严重心、肝、肾、肺等疾病;②凝血功能障碍;③外伤、颅内动脉瘤、血管畸形、颅内肿瘤等导致的脑出血;④近6个月有外伤史或手术史。
1.2 手术方法
对于出血量大、中线结构移位明显、有脑疝中晚期表现、病情持续性恶化的患者,采用开颅血肿清除联合去骨瓣减压术(图1);对生命体征相对平稳、意识障碍较轻、无或仅有早期脑疝表现,采用小骨窗开颅血肿清除术或微创穿刺引流术[3-4]。
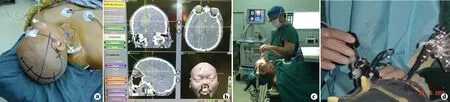
a:术前血肿部位定位;b:术前神经导航定位;c:术前病情观察;d:血肿清除术进行中
1.3 术后再出血判断
通过颅脑 CT 进行复查,对有无术后再出血进行判断,再出血诊断按文献[5]的标准:①在术后24 h内,通过颅脑 CT 复查表明原有出血部位血肿,发生再出血的血肿要比术前血肿大;②在术后24 h后通过颅脑 CT 检查显示,血肿已经消失,再次经颅脑CT 复查时发现原有血肿部位出现了血肿;③CT复查见颅内血肿体积大于等于血肿排出量与残存量之和,或颅内血肿体积较术前CT扫描血肿体积增加33%以上。
1.4 统计学方法

2 结果
2.1 HICH手术患者的分布特点
本组413例患者根据手术后有无再出血分为病例组(再出血)和对照组(无再出血),其中病例组68例,构成比率为16.5%。病例组男53例,女15例,平均年龄(57±13.18)岁;对照组345例,男262例,女83例,平均年龄(59±10.83)岁。2组患者在性别、年龄上无统计学差异(P>0.05)。提取高血压脑出血术后再出血的具体相关因素,并进行量化(表1)。
2.2 再出血的相关危险因素单因素分析
比较病例组与对照组个体及临床特征的差异。数据显示,收缩压等五项指标与术后再出血的发生有显著性关系(P<0.05),见表2。说明再出血组具有收缩压高、GCS评分低、出血量较大、凝血功能障碍、未使用镇静镇痛药物等特征。
2.3 多因素非条件Logistic回归模型分析
采用逐步回归法,把作用显著的变量按其作用大小依次引入Logistic方程,分析结果见表3。收缩压高、GCS评分低、出血量较大、凝血功能障碍等指标具有统计学意义(P<0.05),说明这些因素可能是再出血的危险因素。

表1 高血压脑出血术后再出血的相关因素及量化

表2 单因素非条件Logistic回归分析结果

表3 多因素非条件Logistic回归分析结果
3 讨论
高血压脑出血是临床常见病,其再出血发生率为5%~21%[6]。一旦发生再出血,其致残率及致死率极高,严重影响患者的生活质量和身体健康。因此,把握HICH术后再出血的高危因素,识别相关预警信号,采取相应预防措施,是减少再出血发生率的关键因素。
3.1 围手术期收缩压对术后发生再出血的影响
本研究经多因素Logistic回归分析表明,围手术期高收缩压是高血压脑出血术后再出血的危险因素。导致HICH术后再出血的主要因素为术后血压控制不稳,术后血压骤升会造成脑血流增加,血压波动大,从而引起患者烦躁不安,颅内压增高,导致原来凝住的小血管再次破裂出血[7]。高慧娟等[8]认为,收缩压大于200 mmHg会增加血肿扩大的概率。我国一项多中心大样本队列研究显示脑出血发病后12 h内收缩压超过140~150 mmHg,患者死亡或致残的风险增加1倍[9]。本研究再出血病例中,有16例患者入院时收缩压超过200 mmHg,舒张压超过120 mmHg,11例患者术后7 d内收缩压超过140~150 mmHg。血压控制不稳定与术后再出血的发生有密切关联。目前对于脑出血急性期降压的时机和血压控制目标尚存争议。2015年AHA/ASA关于血压管理意见为收缩压150~220 mmHg的ICH患者,在没有急性降压禁忌情况下,快速降至140 mmHg是安全的(Ⅰ类,A级);对于收缩压大于220 mmHg的ICH患者,在持续静脉输注和密切监测血压的情况下,进行积极降压治疗是合理的(Ⅱb类,C级)[10];2015年中国SICH诊治专家共识:收缩压在150~220 mmHg间和无急性降压治疗的禁忌证的ICH患者降至140 mmHg是安全的;收缩压大于220 mmHg的ICH患者,强化减压和连续监测血压是合理的,但要根据患者病史及基础疾病而定,为防止过度减压导致脑灌注不足,减压15~20 mmHg/d,分阶梯减压[11]。早期快速降低并稳定维持收缩压有助于减少术后24 h内再出血的风险。
3.2 GCS评分对术后发生再出血的影响
据单因素分析结果示,GCS评分是术后再出血的影响因素,多因素Logistic回归分析表明,GCS评分的高低与术后再出血的发生密切相关。GCS评分越低,患者意识障碍程度越深,说明因脑出血引起的脑损害越重,从而加重脑水肿程度,出现消化道出血、抽搐、呕吐、躁动等异常情况,最终导致血压不稳而难以控制,以致增加再出血的发生率[12]。本研究再出血病例中,GCS评分3~5分共18例,6~8分共34例,9~12分有16例。GCS评分可作为估计病情预后的标志,当患者GCS评分低于8分,应高度警惕再出血的可能。如果患者出现意识障碍加重,骨窗压力突然升高或躁动患者突然安静,出现鼾声呼吸,应高度怀疑再出血可能[13]。因此,在围手术期间,应加强病情观察,密切观察患者意识、瞳孔、生命体征及颅内压的变化,为病情判断和抢救提供可靠依据和时机。
3.3 凝血功能障碍对术后发生再出血的影响
凝血机制与高血压脑出血术后再出血的关系,本研究中显示,凝血机制异常与术后再出血有密切关系。HICH后会造成血管壁损伤、血脑屏障破坏,血凝块分解产物等因素激活了凝血系统,引起组织凝血酶、组织因子以及神经源、激素源性物质释放进入血液[14]。各种凝血障碍都有可能造成脑出血,而抗凝治疗导致的各种脑出血占4%~20%,导致凝血功能障碍的因素有很多,如患者长期饮酒、长期口服阿司匹林药物等[15]。本组再出血病例中,38例患者有凝血功能障碍,因此应对患者的凝血功能进行全面检查,对凝血功能有异常的患者,对症给予改善凝血功能的相关药物。对于有明确手术指征但存在凝血功能异常的患者,必须在进行术前准备的同时,对凝血功能障碍进行纠正,从而减少再出血的发生。对术前就存在凝血功能障碍的患者,术后更要做到及时排查,这是预防术后再出血发生的关键。
3.4 出血量对术后发生再出血的影响
本研究单因素和多因素Logistic分析均显示,出血量的大小是术后再出血的高危因素。出血量越大,说明血肿对脑组织压迫越大,造成血肿周围组织水肿与坏死,使更多的血管受累,从而增加再出血的风险。根据出血量的大小选择合理的手术方式以及术中血肿的清除对于术后再出血的发生是有影响的[16]。周俊山等[17]研究发现,出血部位位于丘脑及壳核,发生再出血的概率会增大,其原因可能是丘脑及壳核区域邻近脑室,脑室支撑力较弱,局部顺应性较大,相对增大了压力梯度而难以自行止血,血肿易破入脑室。本研究再出血病例中,有28例患者出血量超过60 mL,占再出血患者的41.8%。因此,对于HICH术后患者,应充分了解其出血部位及出血量,尽早实施手术,清除血肿,将受压的脑复位,解除周围脑组织压迫,改善局部血液循环,减轻继发性脑损伤,使预后得到最大程度的改善。
3.5 镇静镇痛应用对术后发生再出血的影响
据单因素分析结果显示,镇静镇痛药物的使用是术后再出血的影响因素。 HICH患者术后疼痛、烦躁,容易导致术后血压的不稳定,难以控制,从而引起患者术后颅内压增高,引发脑血流动力学发生明显异常,导致再出血风险的发生。本研究中,再出血使用镇静镇痛的患者有21例,使用率为31.3%。近年来,针对HICH术后的镇静镇痛方面也逐渐受到重视,合理的镇静镇痛可以提高患者的舒适度、降低高负荷、下调应激、稳定血压,从而减少再出血的发生[18]。在颅内压监测下指导的程序化镇静,更有利于发挥镇静优势,改善预后。并且在颅内压监测下更能客观、直接地发现再出血,从而采取相应措施,避免错过最佳治疗时机[19]。本研究中颅内压监测未纳入回归方程,可能与数据的搜集时间有关,导致样本量较少影响统计结果,但文献报道,术后颅内压的监测能动态监测颅内的情况,从而有效降低再出血发生率[20]。因此,在高血压脑出血术后管理中,还应重视颅内压的监护及镇静镇痛药物的使用。
本研究通过对413例高血压脑出血患者的病历资料进行回顾性研究,分析了高血压脑出血术后再出血的相关影响因素,在高血压脑出血的治疗和围手术期的监护中,根据出血量的大小、部位选择合理的手术方式;及时纠正凝血功能障碍;加强血压的规范降压及镇痛镇静;严密观察患者意识、瞳孔、生命体征等病情变化,是降低高血压再出血风险发生的有效措施。