HPVE6/E7 mRNA检测在宫颈癌筛查中的意义
2018-09-28韩莉莉刘玉华米合日尼沙买买体哈提古丽尼斯尔
韩莉莉,刘玉华, 米合日尼沙·买买体, 哈提古丽·尼斯尔
(1新疆维吾尔自治区人民医院妇科, 乌鲁木齐 830001; 2新疆维吾尔自治区胸科医院, 乌鲁木齐 830000)
宫颈癌是最常见的妇科恶性肿瘤之一,每年约3万人死于宫颈癌[1], 二十世纪70年代,德国学者指出人类乳头瘤病毒(human papillomavirus,HPV)可能和宫颈癌发病有关。高危型HPV的持续感染是宫颈癌发病的主要原因[2]。进行HPV DNA检测,可提高对高级别CIN及宫颈癌的检出率;尤其可应用于宫颈癌前病变治疗后的观察[3]。液基细胞学检查联合HPV DNA检测用于宫颈病变的筛查,明显降低了宫颈癌的发生率。大部分暂时性感染可以通过HPV DNA检测测出,但是无法预测是否发生高级别病变或者宫颈癌,而且,HPV DNA检测宫颈癌前病变、宫颈癌的敏感性虽然高,但是特异性较差[4-5],对宫颈病变的进展不能进行有效地评估,而且一段时间内的反复检查HPV,给患者带来了经济上的负担。
宫颈癌的发病过程与HPV基因组的整合有着密切的关系。由于HPV早期基因区(E)的癌基因E6和E7的表达产物E6、E7蛋白,是HPV感染后致癌的关键,这些年来成为研究的热点[6-7]。病毒癌基因E6和E7要发挥作用之前,mRNA的转录是必须的,所以,HPVE6/E7 mRNA的检测,能用于评价宫颈细胞的异常转化[8-9]。目前美国食品和药品管理局(FDA)已批准了AptimaHPV作为唯一针对高危型HPVE6/E7 mRNA的检测方法,它属于新一代的检测技术,目前由北大人民医院团队牵头在全国范围内进行临床研究。本研究拟通过HPVE6/E7 mRNA检测,进一步明确HPVE6/E7 mRNA检测应用于在宫颈病变筛查中的临床意义 。
1 资料与方法
1.1临床资料选择2013年8月-2015年6月在新疆维吾尔自治区人民医院门诊、体检中心行宫颈筛查的6 800名妇女,排除妊娠期患者;排除恶性肿瘤患者;排除有子宫颈上皮不典型增生(CIN)及免疫抑制治疗史者;排除经期内患者。纳入标准:年龄22~69岁的已有性生活女性;自愿行宫颈薄层液基细胞学( TCT) 或(和)HPVDNA(HC-2)检查;对于TCT结果意义不明的非典型鳞状细胞(AS-CUS)和(或)高危HPV DNA阳性者,自愿再行宫颈HPVE6/E7 mRNA和(或)HPVDNA分型检测。
1.2实验室检测
1.2.1 TCT检查 暴露好宫颈后,用细胞采样器的无菌毛刷放在子宫颈管移行带,毛刷顺时针转动8~10圈,刷头在保存液中洗涮10下后保留在保存液中。诊断方法采用国际癌症协会推荐的TBS(the bethesda system)(2001)分类标准[10]。分类包括:正常、非典型鳞状细胞增生(ASCUS)、低级别鳞状上皮内瘤变(LSIL)、高级别鳞状上皮内瘤变(HSIL)、宫颈癌等。
1.2.2 HPV DNA检测 采用美国第二代杂交捕获试验(hybridcapture,HC-)采集瓶(由Digene公司提供),在宫颈管收集标本,由新疆维吾尔自治区人民医院妇产科实验室进行检测,该方法可以检测已知的高危型HPV DNA,即39型、45型、HPV16型,检测出目的DNA的数量,以拷贝数为单位计算,拷贝数>0者便为阳性。
1.2.3 HPV DNA 分型检测 操作方法按广东凯普生物科技公司的21种HPV分型检测试剂盒要求进行操作,关键步骤:提取全基因组DNA,聚合酶链式反应,导流杂交,每个膜条山有HPV分型的分布图,结果通过肉眼观察,阳性点对应圆点位置颜色为清晰的紫色,阴性点则HPV亚型位点的圆点不是清晰可见的紫色圆点 。
1.2.4 HPVE6/E7 mRNA检测 HPVE6/E7 mRNA检测试剂盒购于豪洛捷医疗科技(北京)有限公司,使用剩余TCT 保存液2 mL待检,将待检标本液经 2次水平离心(3 000 r/min)5 min 后,倒掉上清液,将蛋白酶K和裂解酶加入标本,在恒温箱中放置1.5 h,每隔30 min将标本取出来1次,摇晃均匀,重新将标本放入96孔板中进行检测,设2孔作为阳性质控孔,2孔作为空白对照。目的mRNA被2种探针捕获,放大信号,将底物催化剂和底物加入,杂交结合含有碱性磷酸酶的标记探针,使分子放大,底物被添加,结合底物,化学发光信号被产生,目的mRNA数量与信号强度是正相关关系,目的mRNA数量被经冷光仪检测出,拷贝数作为单位计算。阳性:拷贝数>0;低危风险:拷贝数<4 000;中危风险:拷贝数4 000~10 000;拷贝数>10 000为高危风险。
1.2.5 组织病理学检查 阴道镜下活检组织标本,用10%甲醛固定,按1.4 cm×1.4 cm×0.3 cm取材,分别用80%、90%、95%、100%乙醇脱水2 h,石蜡用二甲苯溶解,固定、脱水、浸蜡、包埋、切片和贴片,染色和封片,由副主任医以上的病理医师读片,组织病理诊断分为:慢性宫颈炎组、低级别宫颈上皮内瘤变组(CIN级)、高级别宫颈上皮内瘤变组(包括CINII级和CINIII级)、宫颈浸润癌组。
1.3统计学处理按照高级病变和低级病变分组比较定性指标的差异采用卡方检验或Fisher精确概率检验。定量指标如年龄、初次性生活年龄、性伴侣、产次采用均数和标准差描述,按照高级病变和低级病变分组比较定量指标的差异采t检验或WelchF检验。计算HPVE6/E7 mRNA诊断宫颈高级病变的准确度,先绘制ROC曲线,寻找到cut off 零界点后将大于零界点的作为阳性,反之作为阴性,通过建立诊断试验四格表,计算灵敏度、特异度、阳性预测值、阴性预测值、阳性似然比、阴性似然比、约登指数、验前概率、验后概率。评价HPV DNA联合HPVE6/E7 mRNA诊断高级病变的准确性将采用串联和并联试验的计算方法合并诊断试验四格表并计算指标,研究整体选取检验水准为0.05,采用的统计软件为SAS JMP10.0。
2 结果
2.1一般情况对6 800名门诊及健康体检妇女进行筛查,共纳入197名受试者,197名受试者平均年龄(45.87±11.82)岁,高级病变组101人,低级别病变组96人。
2.2基本情况与高级、低级病变的关系高级病变组平均年龄[(48.82±12.48)岁]高于低级病变组[(42.77±10.28)岁],高级病变组初次性生活年龄[(19.54±4.20)岁]低于低级病变组[(22.05±4.14)岁],高级病变组平均产次[(2.95±1.92次)]于低级病变组[(1.45±1.09)次],差异均有统计学意义(P<0.05),见表1。
2.3HPVE6/E7mRNA诊断高级病变的ROC曲线及诊断试验结果197名患者检测HPVE6/E7 mRNA诊断高级病变的ROC曲线如图1所示,曲线下面积为0.749 5。使用HPVE6/E7 mRNA进行诊断试验结果,灵敏度为85.1%(76.4%~91.2%),特异度为66.7%(56.2%~75.8%),约登指数0.518,阳性预测值为72.9%(63.8%~80.5%),阴性预测值为81.0%(70.3%~88.6%),阳性似然比为2.555(1.903~3.429), 阴性似然比为0.222(0.138~0.359),验前概率51.3%、验后概率72.9%,即在本试验的患病率51.3%及HPVE6/E7 mRNA值>2.10时,检验为阳性结果的患者有72.9%的把握诊断为高级病变,见表2。

表1 基本情况与高级病变低级病变的关系/例(%)
注:*Fisher精确概率法,**方差不齐,采用welchF检验。
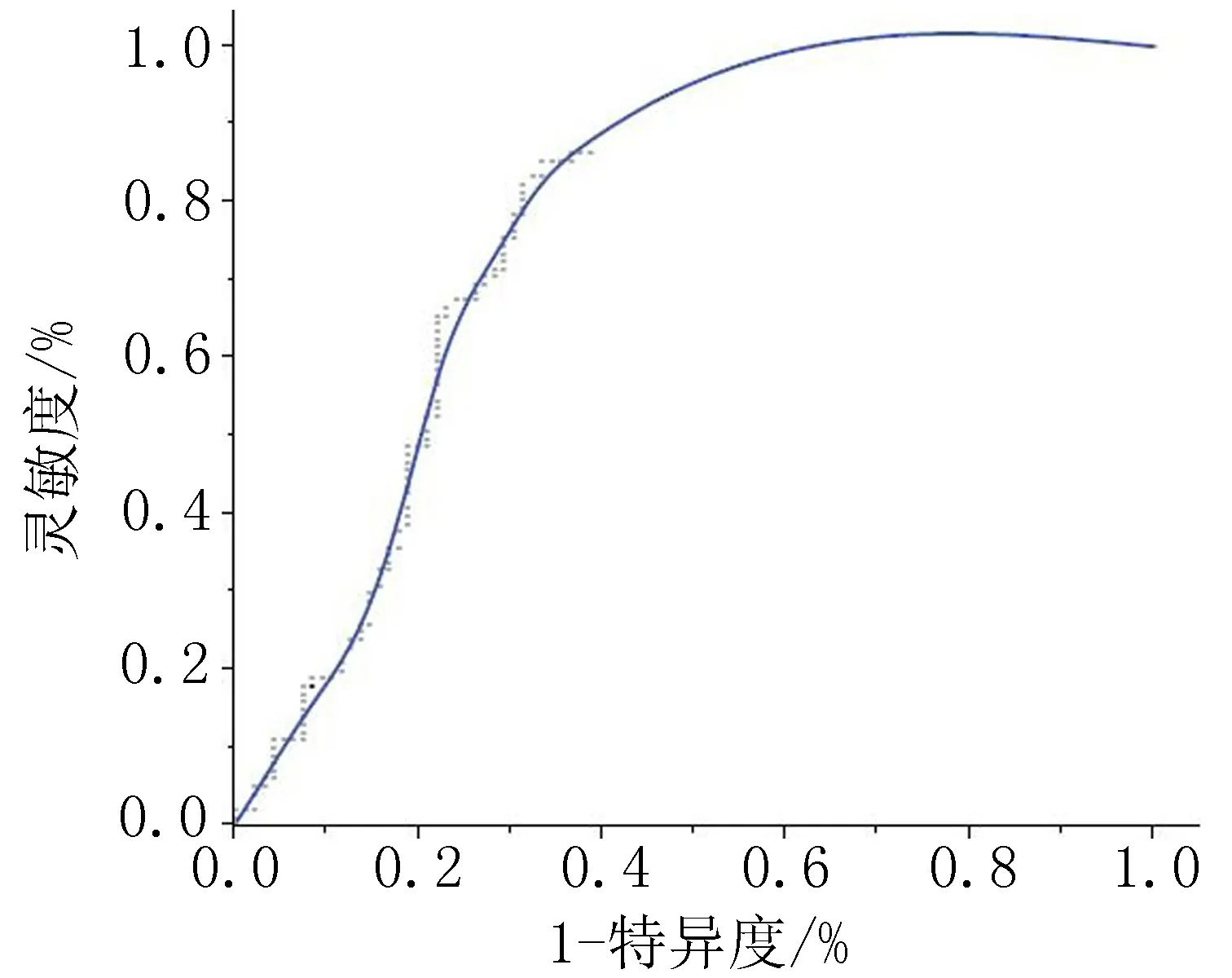
图1 HPVE6/E7 mRNA诊断高级病变的ROC曲线
注:AUC=0.7495,cut off=2.10,χ2=28.60,P<0.001。
2.4HPVDNA分型检测诊断高级病变的临床效果自愿检测HPV DNA分型的101名患者进行诊断试验结果显示,灵敏度为70.0%,低于HPVE6/E7 mRNA诊断试验的灵敏度(85.2%);特异度为43.9%,低于HPVE6/E7 mRNA诊断试验的特异度(66.7%);约登指数为0.139,低于HPVE6/E7 mRNA诊断试验的0.518;阳性预测值为64.6%,低于HPVE6/E7 mRNA诊断试验的72.9%;阴性预测值为50.0%,低于HPVE6/E7 mRNA诊断试验的81.0%;阳性似然比为1.248,低于HPVE6/E7 mRNA诊断试验的2.555;阴性似然比为0.683,高于HPVE6/E7 mRNA诊断试验的0.222;验前概率为59.4%,验后概率为64.6%,低于HPVE6/E7 mRNA诊断试验的验后概率72.9%。结果提示HPVE6/E7 mRNA诊断试验优于HPV DNA分型的诊断试验,见表3。

表2 HPVE6/E7 mRNA诊断高级病变的临床效果/%

表3 HPV DNA分型检测诊断高级病变的临床效果
2.5HPVDNA分型与HPVE6/E7mRNA诊断高级与低级病变的一致性结果显示,Kappa值为0.199 8,95%CI(0.005 7~0.393 8),Kappa<0.4提示二者单独诊断高级病变的一致性较差,见表4。

表4 HPV DNA分型结果与HPVE6/E7 mRNA分段
3 讨论
通过早期的筛查和有效的干预措施可以阻断宫颈癌前病变向宫颈癌的发展。宫颈癌的病因是感染高危型HPV[11-12]。但是HPV DNA检测仅仅是病因学检测,大多情况下,都可以通过自身的免疫系统将HPV病毒清除;只有一小部分不能被机体免疫系统清除的HPV持续感染,才能导致宫颈上皮内瘤变,最后进展为宫颈癌。国际上最早通过FDA批准用于临床的HPV DNA检测方法是HC-2法,经过大样本临床研究证实,宫颈癌筛查中应用HPV DNA检测具有高敏感性,而且此方法易重复,目前被公认为临床 HPV检测的金标准,但是HPV DNA检测的缺点是特异性低[13-14]。因此为避免对HPV感染阳性患者的过度处理,怎样提高在宫颈癌筛查中的HPV筛查的特异性是一个热门话题。
本研究结果显示,宫颈炎、CIN和宫颈癌患者,宫颈组织中均有HPVE6/E7 mRNA的表达,HPVE6/E7 mRNA检测在宫颈高级别以上病变诊断中的灵敏度为85.1%,特异度为66.7%,阳性预测值为72.9%,阴性预测值为81.0%。不同病理分组的HPVE6/E7 mRNA的值差异有统计学意义(P<0.05),高级别CIN病变组和宫颈癌组的HPVE6/E7 mRNA的值明显高于低级别CIN病变和炎症组。HPVE6/E7 mRNA阳性表达率随着宫颈病变程度的增高也逐渐增高。姜俊等[15]实验显示,随着病理级别升高,HPV-E6/E7 mRNA 阳性率(χ2=41.396,P<0.001)和拷贝量(H=39.350,P<0.001)呈现上升趋势。HPV-E6/E7 mRNA与HPV-E6/E7 DNA检测结果明显正相关(r=0.465,P=0.002),提示该技术检测可靠,与本文实验结果相符合。Molden等[15]认为,HPV mRNA 检测鉴别宫颈病变发生高风险人群罹患宫颈癌的进程比 HPV DNA 检测更精确。提示HPVE6/E7 mRNA可能是宫颈细胞癌变的重要因素。这主要因为早期的HPV感染,细胞内病毒致癌基因表达量低,随着病程发展,细胞内E6/E7 mRNA大量转录,引起E6、E7癌基因的高水平表达[16]。Iftner等[17]建议,如果TCT结果为低级别病变(ASC-US或LSIL),而HPV DNA阴性,这类患者,需要半年或者一年后重复细胞病理学检测。宫颈癌筛查检测项目中,HPVE6/E7 mRNA检测性能更可靠,可更准确地识别具有较高患病风险的妇女,减少假阳性结果和不必要的医疗费用。
HPV DNA分型检测可以检测14种HPV高危型别,在本研究中,HPV-DNA的分型检测结果显示,其在诊断宫颈高级别以上病变时的灵敏度为70.0%,特异度为43.9%,阳性预测值为64.6%,阴性预测值为50.0%。在诊断高级别病变时,HPV-DNA分型检测的灵敏度和特异度都低于HPVE6/E7 mRNA,说明高危型HPVE6/E7 mRNA检测相对宫颈高级别病变具有较高的辨别能力,和HPV DNA分型检测相比其漏诊的风险不增加;而且,它的阳性预测值和阴性预测值,均高于HPV DNA分型检测,具有较高的诊断可信度。国外研究表明,AHPV(APTIMAHPV,Hologic公司,定性检测14种HPVE6/E7 mRNA)检测的灵敏度与HC-2相似,特异度高于HC-2,与细胞学相似[18]。虽然HPVE6/E7 mRNA检测花费高,但后期减少阴道镜回叫例数、HPV DNA检测次数以及宫颈活检病理检查的相关费用,所以并不增加总的医疗花费,而且可以减轻医生的工作量、减少一过性感染HPV人群多余的侵袭性操作。
本研究因为研究经费的原因只选取细胞学或HPV检测结果异常的197例女性作为研究对象,在今后通过医院购买设备,让部分有经济能力的妇女进行研究,能克服样本量小的不足。
总之,HPVE6/E7mRNA检测可以用于宫颈癌的筛查中,如果和细胞学和(或)HPVDNA检测联合运用[19],对临床诊断准确性更高,对宫颈疾病的诊治有重要意义用。
