DWI及ADC值与常规MRI序列对脊柱椎体良恶性压缩骨折的诊断价值
2018-09-26赵新光裴中力张洪峰
马 茜,苗 红,张 帅,赵新光,裴中力,杜 爽,刘 博,张洪峰
脊柱椎体压缩骨折属于临床常见损伤类型,男性多于女性,多由间接外力损伤、冲击性外力损伤所引起,少数由直接外力损伤所致,患者常表现为外伤后脊柱局部疼痛、畸形、压痛、感觉以及运动功能障碍等,病情严重者可导致截瘫甚至死亡,如临床治疗不当会遗留慢性腰痛[1-2]。良性压缩骨折病因主要有外伤、骨质疏松等,而恶性压缩骨折病因主要包含退行性变、感染、肿瘤等因素[3]。因而对脊柱椎体压缩骨折的良恶性进行早期鉴别诊断尤为重要,早期临床中多依据患者有无外伤、临床表现以及X线片等进行诊断[4],但对脊柱椎体压缩骨折良恶性诊断的准确率较低。近年来随着影像学技术不断提高,MRI常规序列已然成为脊柱病变常用的检查方法,但长期临床实践表明其较难鉴别诊断部分脊柱椎体压缩骨折的良恶性,不利于早期治疗方案的制定[5]。磁共振弥散加权成像(DWI)是一种功能成像技术,已有研究表明在神经系统疾病的诊断上有明确应用价值[6]。然而现阶段有关DWI及表观扩散系数(ADC)值与常规MRI序列对诊断脊柱椎体良恶性压缩骨折应用价值的研究并不多见,为此本文对其展开临床回顾性研究,结果报告如下。
1 资料与方法
1.1纳入与排除标准 ①纳入标准:经影像学检查结合医师诊断、穿刺活检等确诊为脊柱椎体良恶性压缩骨折;临床资料完整;无相关检查禁忌证。②排除标准:合并其他恶性肿瘤者;妊娠期或哺乳期女性;合并陈旧性骨折者;年龄<18岁或>75岁;合并脑外伤、自身免疫性疾病或严重器质性疾病者。
1.2一般资料 回顾性分析2015年2月—2017年2月我院收治52例脊柱椎体良恶性压缩骨折患者的临床资料。依据术后病理结果将患者分为良性组21例和恶性组31例,良性组男12例,女9例;年龄36~75(56.05±3.68)岁;体重49~72(62.05±3.51)kg。恶性组男20例,女11例;年龄38~73(55.98±4.02)岁;体重48~73(61.98±3.48)kg。两组性别、年龄和体重比较差异无统计学意义(P>0.05),具有可比性。
1.3方法 ①常规MRI序列扫描:采用西门子MRI 1.5T超导磁共振扫描仪,颈胸腰联合线圈,常规矢状FSE序列,T1WI(TR=300~400 ms,TE=9~15 ms);T2WI(TR=3000~4000 ms,TE=90~120 ms);STIR(TR=2700~2840 ms,TE=53.3~53.9 ms),层厚4~6 mm,层间距1~2 mm,FOV=220~400 mm,矩阵为(196~256)×(256~320);层数9层,增强扫描参数同T1WI,患者经肘静脉注射扎喷酸葡胺0.1 mmol/kg,脂肪抑制下行矢状位、轴位、冠状位增强扫描。②DWI扫描:DWI-MRI采用多次激发矢状SE-EPI-DWI,TR=3000~4000 ms,TE=53.3~80 ms,激发次数为4,矩阵为196×256,层厚5~6 mm、层间距1~2 mm,FOV与常规扫描一致,层数依据病变大小而定,b值=0、300 s/mm2,行脂肪抑制,三方向同时施加弥散敏感梯度场,均在扫描野腹侧、头侧放置预饱和带,均行矢状位扫描。③ADC图像分析:感兴趣区范围应将病灶区域75%面积覆盖,尽量将钙化灶以及边缘区域避开,正常椎体选中心区域(范围为30 mm2);记录每个病变椎体、邻近正常椎体感兴趣区的ADC最大值、最小值和平均值,正常椎体ADC值缺失的取总体均值。
1.4观察指标 ①DWI及ADC值、常规MRI序列对脊柱椎体良恶性压缩骨折诊断效能比较,以术后组织病理结果为标准,即骨小梁断裂、紊乱及骨组织的结构与序列破坏严重(反应性硬骨形成、多坏死骨质、周围出现间质、纤维组织)为恶性;否则为良性[7]。对比DWI、常规MRI序列鉴别诊断脊柱椎体良恶性压缩骨折诊断效能。参考文献[8]诊断经验,其中DWI序列:当DWI序列的ADC值>(4.54±1.09)×10-4mm2/s时即可初步诊断为脊柱椎体良性压缩骨折;常规MRI序列:良性压缩骨折的椎体高度减低,与邻近正常椎体相较,病变椎体高度减低至少20%,但存在轻微形态和轮廓变化则不包含在内。②良性组和恶性组DWI信号变化及ADC值比较。

2 结果
2.1DWI及ADC值与常规MRI序列对脊柱椎体良恶性压缩骨折诊断效能的比较 DWI及ADC值诊断脊柱椎体良恶性压缩骨折的灵敏度、特异度和准确度分别为85.71%、90.32%和88.46%,常规MRI序列分别为71.43%、61.29%和65.38%。DWI及ADC值诊断脊柱椎体良恶性压缩骨折的灵敏度、特异度和准确度均明显高于常规MRI序列(P<0.05)。见表1和2。
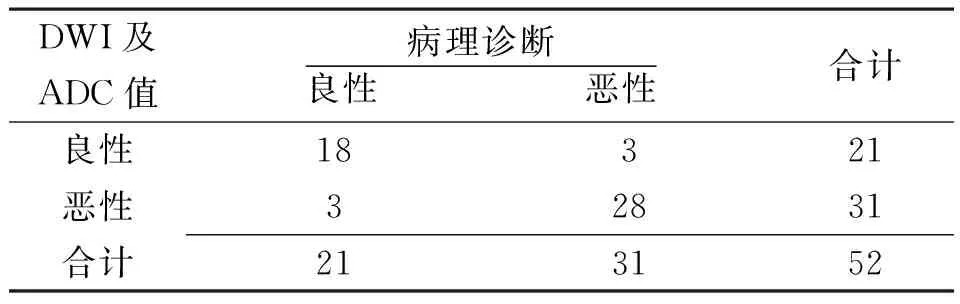
表1 DWI及ADC值对脊柱椎体良恶性压缩骨折的诊断结果(例)
注:DWI为弥散加权成像,ADC为表观扩散系数
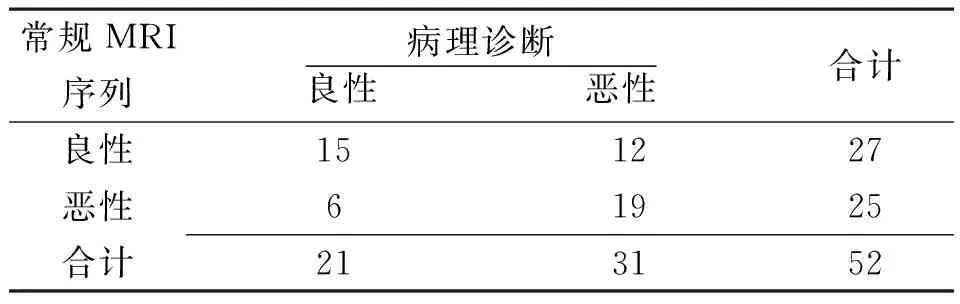
表2 常规MRI序列对脊柱椎体良恶性压缩骨折的诊断结果(例)
2.2两组DWI信号变化及ADC值比较 两组DWI低信号、等信号、高信号和混杂信号占比比较差异无统计学意义(P>0.05)。见表3。良性组ADC值为(6.96±1.89)×10-4mm2/s,恶性组ADC值为(4.52±1.02)×10-4mm2/s。良性组ADC值明显高于恶性组(P<0.01)。
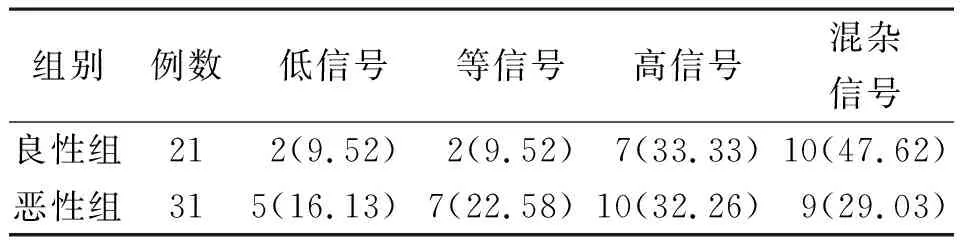
表3 两组脊柱椎体压缩骨折患者的磁共振弥散加权成像信号变化[例(%)]
3 讨论
脊柱椎体压缩骨折属于临床常见疾病,其发生率日益升高且趋于年轻化[9]。现代医学研究表明,脊柱椎体压缩性骨折分为良性和恶性,其中良性的单纯外伤性压缩骨折患者以中青年为主,恶性椎体转移瘤引起的压缩性骨折好发于中老年人群,由于脊柱椎体良恶性压缩骨折可能同时存在,易增加诊断的难度[10]。早期临床上主要由医师依据患者外伤史、X线片等对脊柱椎体良恶性压缩骨折进行鉴别诊断,但诊断准确率不高,并且较难对良恶性病变进行准确区分[11]。随影像学技术的不断发展,CT和MRI在脊柱椎体压缩性骨折诊断中的应用日益广泛,尤其是MRI具有可获得多方位图像、无电离辐射损伤、软组织结构显示清晰等优势,在各类骨科疾病、良恶性肿瘤鉴别诊断中的应用日益广泛[12-14]。而DWI属于功能成像技术,可通过测量骨折部位ADC值变化,为良恶性压缩性骨折的鉴别诊断提供参考信息[15-16]。临床实践表明,脊柱压缩骨折恶性肿瘤患者DWI信号变化较良性骨折患者更为明显,此外恶性肿瘤患者的ADC值明显低于良性骨折患者,当ADC值>(4.54±1.09)×10-4mm2/s时即可确诊为良性脊柱压缩骨折[17]。
临床上有关MRI诊断脊柱椎体良恶性压缩骨折价值的研究较多,如秦学元[18]研究表明,1.5T磁共振DWI和ADC对椎体压缩性骨折的诊断检出率高、准确率高,且在椎体压缩性骨折的良恶性鉴别诊断中有明确应用价值,可为患者临床治疗提供可靠的信息。傅忠和赖晓东[19]研究则表明,DWI信号较难对椎体良恶性病变进行准确诊断,而ADC值对椎体良恶性病变的鉴别诊断价值较高。本研究结果提示,DWI及ADC值诊断脊柱椎体良恶性压缩骨折的灵敏度、特异度、准确度均高于常规MRI序列,良性组DWI信号与恶性组相比较无明显差异,但良性组ADC值较恶性组明显高。初步证实了DWI及ADC值在脊柱椎体良恶性压缩骨折鉴别诊断中的应用价值较常规MRI序列更高,这与既往文献报告相符[20]。主要原因是常规MRI序列影像的分析主要依据不同序列信号强度以及解剖形态学表现,而脊柱椎体良恶性压缩骨折病理过程中存在类似的信号表现,从而降低了诊断的特异性[21]。而DWI成像基础是以组织中水分子随机弥散运动为主,细胞外水分子运动近似自由水(运动阻力较小),细胞内水分子运动则受细胞器和细胞膜及组织大分子影响,降低了水分子弥散运动能力[22-23],故DWI影像可从细胞水平提供组织微观学信息从而实现正常组织和病理组织的鉴别[24-26]。在组织中水分子弥散运动受组织成分的影响,因此不同组织ADC存在不同表现,ADC值也大小不同[27-28]。因而脊柱椎体良恶性压缩骨折组织中ADC值存在明显差异,表明DWI及ADC值在脊柱椎体良恶性压缩骨折鉴别诊断中的应用价值较常规MRI更具优势。
综上所述,与常规MRI序列相比,DWI及ADC值诊断脊柱椎体良恶性压缩骨折的准确度、灵敏度、特异度较更高。
