静脉瘀滞及肌肉萎缩叠加造模后兔骨关节炎模型膝关节骨密度变化
2018-08-30贺文楠左新成
贺文楠,左新成
作者单位:472400河南三门峡,渑池县人民医院四肢骨科(贺文楠);471031河南洛阳,解放军第150中心医院全军训练医学研究所(左新成)
半月板及交叉韧带等关节内结构损伤是膝骨性关节炎(knee osteoarthritis,KOA)的病因之一,而关节外因素如静脉瘀滞、关节周围肌肉萎缩等也和KOA密切相关[1]。临床上KOA患者多见于下肢肌力减退、肌肉萎缩的中老年女性,此类人群往往伴有骨质疏松症,同时出现下肢深静脉瓣膜功能不全、静脉曲张,或有深静脉血栓形成病史,这些现象提示下肢静脉瘀滞、肌肉萎缩可能与骨性关节炎、骨质疏松症存在某种联系[2-3]。为此,我们建立兔静脉瘀滞以及静脉瘀滞、肌肉萎缩双重叠加KOA模型,观察造模前后不同病因、膝关节周围不同区域骨密度(bone mineral density,BMD)的变化,为KOA及骨质疏松症的预防和治疗提供实验依据。
1 材料与方法
1.1 实验材料
健康纯种新西兰大白兔16只(河南省实验动物中心提供,实验动物合格号:410115),年龄(6±0.35)个月;雌7只,雄9只;体重(2.5 ± 0.2)kg。按随机数字表法分为A组(叠加造模组)和B组(静脉切断组),每组各8只。
1.2 实验方法
1.2.1建立KOA动物模型 两组动物均以氯胺酮100 mg/kg耳缘静脉麻醉,双后肢均接受手术。A组动物于腹股沟中点下10 mm处结扎并切除一段长度为1 cm的股静脉,同时切断膝关节周围可见静脉,于膝关节间隙水平切断腓肠肌内、外侧头。B组动物仅切断股静脉及膝关节周围静脉,术后不固定伤肢。术后两组均肌注青霉素钠80万单位(1次/d,连续3 d),术后7 d开始驱赶动物活动(1次/d,每次2 h),持续至术后12周末。
1.2.2测定BMD 参照前期实验[4],选取膝关节胫骨侧3个目的区(regions of interesting,ROI),R1区为内侧胫骨软骨下骨,R2区为胫骨内髁关节面下1.5 cm,R3区为胫骨外髁关节面下1.5 cm,每区范围均为0.8 cm×0.4 cm。分别于造模前,造模后第4、8、10、12周末测量膝关节周围ROI的BMD。以OSTEO-CORE3型双能X线骨密度仪(MEDILINK,法国)前臂骨模式测量,BMD成像分辨率0.4 mm,骨密度重复精度CV<1%,像素矩阵512×512,扫描范围为髌骨上5 cm至胫骨平台下5 cm。
1.3 统计学方法
采用SPSS 17.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,各ROI不同造模方法、不同时间点BMD比较采用多元方差分析,同一组不同时间点比较采用重复测量数据的方差分析,组间比较采用LSD-t检验,相同ROI、相同时间点间两组比较采用两独立样本t检验。P<0.05为差异有统计学意义。
2 结果
两组不同ROI造模前后BMD比较:如表1所示,R1区两造模组间BMD值差异有统计学意义(F=24.526,P=0.002),造模后BMD随时间推移而升高(F=7.641,P=0.023);R2区两造模组间BMD值差异有统计学意义(F=21.820,P=0.041),造模后BMD随时间降低(F=5.632,P=0.031);R3区两造模组间BMD(F=11.821,P=0.061)及每组BMD随时间变化(F=3.632,P=0.056)差异均无统计学意义。造模方法和测量时间无交互作用。
相同ROI同一时间点两组间BMD比较:R1区造模后第10、12周末A组BMD均高于B组,R2区造模后第10周末A组BMD小于B组,差异均有统计学意义(P<0.05),见表1。
两组相同ROI不同时间点BMD两两比较:A组:R1区 第10、12周末BMD高于造模前(P=0.036,0.001);R2区、R3区第12周末BMD低于造模前(P=0.027,0.043)。B组:R1区第12周末BMD高于造模前(P=0.035)。其余两两比较无统计学意义(P>0.05)。
各组同时间不同区比较:A组及B组仅造模后第10、12周末,3区比较差异均有统计学意义(P<0.05)。
3 讨论
KOA以关节慢性进行性僵硬、疼痛、关节活动受限、畸形为主要特点,是老年人常见的骨科疾病之一。建立理想的KOA动物模型,对于研究KOA的发病机制、干预手段及危险因素均有重要意义。目前可供选择的模型较多,有半月板或交叉韧带等关节内结构损伤模型,也有关节制动、静脉瘀滞、肌肉萎缩、关节腔药物或血液注射等关节外损伤模型[5-7]。本研究在建立静脉瘀滞以及静脉瘀滞、叠加肌肉萎缩KOA模型的基础上,测量膝关节胫骨侧关节软骨下骨及胫骨髁松质骨区的BMD,了解不同病因对动物模型BMD的影响,分析实验结果与临床现象是否相符。
3.1 静脉瘀滞对KOA的影响
表1 两造模组膝关节不同目的区各时间点骨密度变化(±s,g/cm2,n=8)
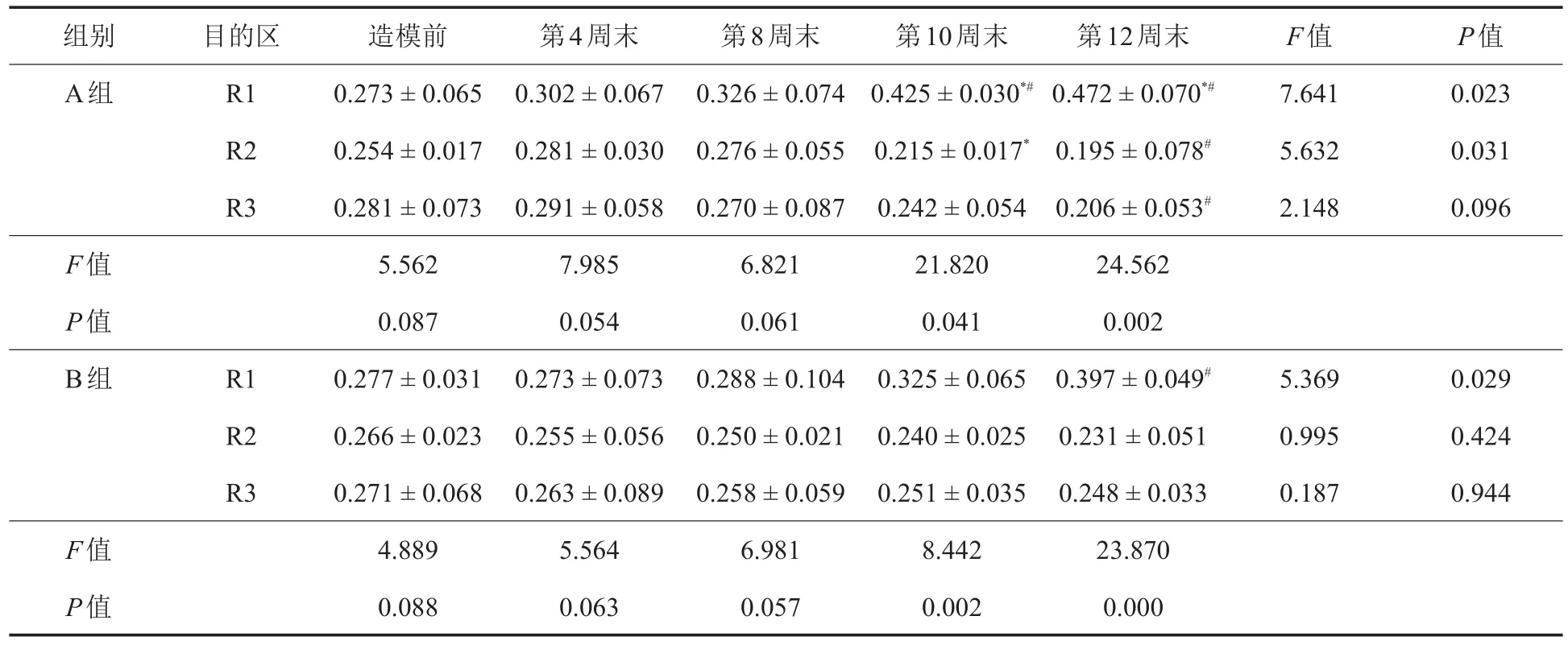
表1 两造模组膝关节不同目的区各时间点骨密度变化(±s,g/cm2,n=8)
注:A组:叠加造模组;B组:静脉切断组;*与B组比较,P<0.05;#与造模前比较,P<0.05
组别A组F值P值B组F值P值目的区R1 R2 R3 R1 R2 R3造模前0.273±0.065 0.254±0.017 0.281±0.073 5.562 0.087 0.277±0.031 0.266±0.023 0.271±0.068 4.889 0.088第4周末0.302±0.067 0.281±0.030 0.291±0.058 7.985 0.054 0.273±0.073 0.255±0.056 0.263±0.089 5.564 0.063第8周末0.326±0.074 0.276±0.055 0.270±0.087 6.821 0.061 0.288±0.104 0.250±0.021 0.258±0.059 6.981 0.057第10周末0.425±0.030*#0.215±0.017*0.242±0.054 21.820 0.041 0.325±0.065 0.240±0.025 0.251±0.035 8.442 0.002第12周末0.472±0.070*#0.195±0.078#0.206±0.053#24.562 0.002 0.397±0.049#0.231±0.051 0.248±0.033 23.870 0.000 F值7.641 5.632 2.148 5.369 0.995 0.187 P值0.023 0.031 0.096 0.029 0.424 0.944
关节局部的血液循环异常是骨性关节炎的致病因素之一。骨内静脉受阻、软骨下静脉丛静脉瘀滞可引起骨内高压,导致微循环改变,滑液pH值下降,乳酸含量增多,关节软骨细胞变性,蛋白多糖分解,胶原纤维解聚,进而导致骨性关节炎的发生;骨内高压也可使成骨细胞变性坏死,修复改造中的骨重塑作用还可引起软骨下骨硬化[8-9]。本实验结果显示B组R1区第12周末BMD值较造模前升高,而R2区及R3区各时间点BMD值与造模前比较差异无统计学意义,推测单纯结扎股静脉和膝关节周围静脉后,髓腔内静脉血滞于血窦中,骨内压增高,导致软骨下骨区域BMD升高,软骨下骨硬化,而膝关节内、外髁松质骨区域BMD变化不大,提示造模12周内单纯静脉瘀滞因素与膝关节胫骨侧骨质疏松关系不大。
3.2 肌肉萎缩与KOA
肌肉收缩是维持骨矿物质含量最有效的刺激因素,骨骼发育和骨量与运动也有密切关系。股四头肌萎缩、腓肠肌肌力减弱致膝关节周围肌力不平衡、关节不稳是骨关节炎的致病因素之一[10];以加强股四头肌、腓肠肌、髋内收及外展肌群训练为内容的运动疗法已成为KOA主要的生物力学治疗方式,最新的骨关节炎治疗指南在药物治疗的基础上,也将运动疗法作为治疗的核心推荐[11-12]。但单纯肌肉萎缩致骨性关节炎模型在造模后12~16周方能得到稳定的疾病模型,周期较长。因此制作KOA动物模型时多采用联合方式——切断腓肠肌加管形石膏固定或切断腓肠肌加结扎股静脉等[13-14]。
3.3 静脉瘀滞与肌肉萎缩对骨关节炎BMD的叠加作用
叠加组动物模型在切断静脉造成静脉瘀滞的同时切断腓肠肌,具有双重叠加作用。一方面削弱了骨骼肌泵对血液回流的促进作用,导致机体无法建立有效的侧支循环,加重瘀滞,骨内压进一步增高;另一方面,肌力不平衡引起关节不稳,应力不均进一步导致细微、反复的脉冲式负重而造成微骨折,骨重塑启动后所形成的小梁骨痂又增加了软骨下骨的密度和硬度[15-16],两种因素叠加后更易引发关节软骨改变和局部BMD变化。本研究比较相同ROI同一时间点两组间BMD,结果发现R1区造模后第10、12周末A组BMD高于B组,证实了腓肠肌泵对关节面软骨下骨BMD的重要影响。组内比较中,A组R1区BMD较造模前升高,R2区及R3区造模后第12周末BMD明显降低,B组仅R1区升高,推测其原因是关节外综合因素(局部静脉瘀滞及肌肉萎缩双重作用)更易引起软骨下骨BMD增高,而骨重塑的启动造成骨的重新分布,进而导致胫骨髁区松质骨区BMD下降。3.4 KOA模型BMD变化与临床现象的关系
本研究结果显示,静脉瘀滞及肌肉萎缩KOA造模后第12周末R1区(软骨下骨)BMD增加,R2区(胫骨内髁)、R3区(胫骨外髁)却出现下降,这与临床上KOA患者多见于下肢肌力减退、下肢静脉曲张老年人现象吻合,其X线片上常表现为胫骨关节面软骨下骨骨质硬化、骨质增生、骨赘形成。KOA膝内翻患者行全膝关节置换时,也常会发现截骨平面倾斜,硬化区需用钻头钻孔,以保证假体的稳定性。而膝关节面胫骨侧截骨后胫骨内外髁截骨平面骨小梁稀疏,特别是胫骨侧截骨厚度>1.2 cm时骨质疏松征象更为明显,甚至有肉眼可见的腔隙,这些现象与本实验结果相似。
综上所述,单纯静脉瘀滞因素对胫骨髁松质骨区BMD的变化影响不大;静脉瘀滞及肌肉萎缩双重叠加作用下BMD变化与临床上KOA和骨质疏松相伴发生的现象相符合,佐证在药物治疗KOA的同时应加强膝关节周围肌肉力量训练,以预防骨质疏松,改善膝关节功能。
