无菌性脓尿预测静脉注射人免疫球蛋白无反应型川崎病及急性期冠脉损伤的应用价值
2018-06-14刘衡崔玉霞杨振中
刘衡, 崔玉霞, 杨振中
川崎病是一种主要发生于5岁以下儿童的发热性疾病,其病因尚不清楚,一般认为是个体在遗传易感基础上,因感染或环境因素激活免疫系统而导致的一种全身性血管炎,全身多个器官包括冠状动脉、心脏、关节、肝脏、中枢神经系统、肌肉、肾脏等均可受累[1]。静脉注射人免疫球蛋白(intravenous immunoglobulin,IVIG)可使大多数患儿发热迅速缓解,并降低冠状动脉损伤风险,但部分患儿表现为IVIG无反应型川崎病,其发生冠脉损伤的风险亦明显增加[2]。无菌性脓尿是川崎病在泌尿系统的表现之一,目前认为有助于川崎病的诊断[3],但是否有助于预测患者发生IVIG无反应型川崎病及并发冠脉损伤国内外鲜有报道,现对本院2010~2016年收治的256例川崎病患儿的临床资料进行回顾性研究,分析无菌性脓尿的临床特点、与川崎病严重程度的关系及其对预后判断的意义。
1 资料与方法
1.1 临床资料 选择2010年2月至2016年5月在贵州省人民医院儿科收治的且临床资料完整的川崎病患儿256例,将患儿分为无菌性脓尿组88例与无脓尿组168例。无菌性脓尿组中男52例,女36例。无脓尿组中男106例,女62例。两组患儿在性别方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 川崎病的诊断参照2006年我国川崎病专题讨论会提出的诊断标准[3]。无菌性脓尿诊断标准:尿白细胞>10个/μL,但尿细菌培养阴性[4]。IVIG无反应型川崎病诊断标准[3]:IVIG治疗[1 g/(kg·d),连续给药2 d]后36 h发热不退(体温≥38 ℃)或给药后2~7 d发热再现并除外继发感染情况。冠脉损伤诊断标准[3]:<5岁儿童冠状动脉内径≥3 mm,≥5岁儿童冠状动脉内径≥4 mm;或某一节段内径大于邻近节段1.5倍以上。
1.3 观察指标 每例患儿发病时月龄、IVIG治疗后退热时间、IVIG治疗前实验室指标:谷草转氨酶(aspartate aminotransferase,AST)、谷丙转氨酶(alanine aminotransferase,ALT)、总胆红素、白细胞计数、中性粒细胞百分数、血小板计数、C反应蛋白、血钠。如上述指标检测不止一次,则选其最高值(总胆红素、AST、ALT、C反应蛋白、白细胞计数、中性粒细胞百分数)或最低值(血小板计数、血钠)。收集起病30 d内超声心动图结果。参照文献[5]计算Kobayashi评分。

2 结果
2.1 总体情况 256例患儿中,无菌性脓尿88例,其中<1岁93例患儿中发生脓尿50例(53.8%),≥1岁163例患儿中发生脓尿38例(23.3%);不完全型川崎病48例;IVIG无反应型川崎病39例;急性期冠脉损伤42例。所有脓尿患儿尿培养均阴性,26例脓尿患儿尿培养前曾使用抗菌药物,但开始抗生素治疗至采集尿样间隔时间均较短,药物影响较小,且结合患儿川崎病症状及按川崎病治疗后反应,按一元论的诊断原则,不考虑泌尿系感染。
2.2 两组患儿实验室资料比较 无菌性脓尿组的中性粒细胞百分数、C反应蛋白、AST显著高于对照组,差异有统计学意义(P<0.05)。两组患儿白细胞计数、血沉、血红蛋白、血钠、血小板计数、ALT、总胆红素比较,差异无统计学意义(P>0.05),见表1。
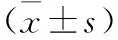
表1 两组患儿实验室资料比较
注:与无菌性脓尿组比较,at=2.833,3.029,5.621,P<0.05。
2.3 两组患儿临床特征及治疗反应比较 两组患儿的性别构成、不完全型川崎病发生率及冠脉损伤发生率比较差异无统计学意义(P>0.05)。无菌性脓尿组中位月龄小于无脓尿组,且<1岁占比较高,差异有统计学意义(P<0.05)。无菌性脓尿组Kobayashi评分、评估为IVIG无反应高风险者(Kobayashi≥5分)百分比、IVIG治疗后退热时间、实际IVIG无反应型川崎病发生率均高于无脓尿组,差异有统计学意义(P<0.05)。见表2。

表2 两组患儿临床特征及治疗反应比较
注:与无菌性脓尿组比较,aZ=-2.136,bt=2.420,2.782,cχ2=3.945,24.339,7.732,P<0.05。
2.4 尿白细胞数预测IVIG无反应型川崎病的ROC曲线 见图1。
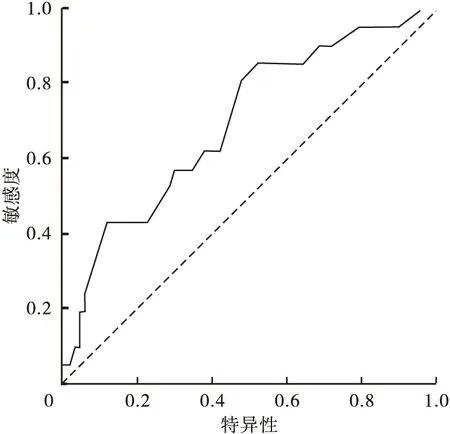
图1 尿白细胞数预测IVIG无反应型川崎病的ROC曲线
图1可见,ROC曲线下面积为0.699,95%CI:0.571~0.827,P<0.01。尿白细胞计数>27个/μL为ROC最佳截断值,对应特异性52.2%,敏感性81.0%。
3 讨论
川崎病的病因尚不清楚,其诊断建立于一系列临床表现之上,无特异性诊断试验,易误诊漏诊。川崎病可引起全身多系统损害,故除皮肤、黏膜、淋巴结、心血管系统之外的其他非特异的临床表现亦有助于诊断的确立及协助鉴别诊断。川崎病的泌尿系统表现包括脓尿、急性肾衰竭、溶血尿毒综合征、急性肾炎综合征、肾病综合征、肾小管功能异常等[4],其中以无菌性脓尿最为多见。无菌性脓尿并非川崎病特异性表现,但川崎病患者无菌性脓尿发生率及中位尿白细胞数高于其他非泌尿系感染发热患者[6],因此具有一定诊断参考价值。文献报道川崎病患者无菌性脓尿的发生率为30%~80%[4],差异较大,可能与地域、人种、样本量、脓尿标准不同有关,本组病例以尿白细胞计数>10个/μL作为诊断标准,无菌性脓尿33.6%,与上海地区22.6%(420例,脓尿标准:>5个白细胞/高倍视野)[7]及台北地区33%(145例,未说明脓尿标准)[8]的发生率较为接近。本研究中两组患儿的性别构成无明显差别,但不同年龄段无菌性脓尿发生率有显著差异,<1岁为53.8%,1岁以上为23.3%,无菌性脓尿组的中位年龄小于无脓尿组,可能与前组病例中<1岁占比较高有关。Liu等[8]的研究发现婴儿发生不完全型川崎病及冠脉损伤的比例较高,因此,为减少冠脉损伤的发生,对临床表现不典型的发热伴尿白细胞计数增高的患儿,尤其是1岁以下婴儿,若抗感染治疗无效、炎症指标升高,应考虑无菌性脓尿及不完全型川崎病的可能,积极寻找川崎病证据,早期诊断、及时治疗。不过,脓尿的出现虽有助于不完全型川崎病的诊断,但本研究数据显示,典型川崎病与不完全型川崎病无菌性脓尿发生率无明显差异。
在冠脉扩张性疾病中,中性粒细胞可通过释放弹性蛋白酶、髓过氧化物酶、氧自由基及多种水解酶导致血管组织损伤,有研究显示,急性期中性粒细胞百分比或中性/淋巴比值增高者发生IVIG无反应型川崎病及冠脉损伤的风险增加[9-10]。C反应蛋白是一种急性期反应蛋白,与炎症反应的严重程度呈正相关。肝脏血管丰富,川崎病全身性血管炎易累及肝脏,导致外周血AST增高。对比两组患儿实验室资料发现,无菌性脓尿组中性粒细胞百分比、C反应蛋白、AST高于无脓尿组,提示前者炎症反应更重,由此推测其发生IVIG无反应型川崎病和(或)冠脉损伤风险会增高,为验证该假设,本研究进一步比较了两组患儿对IVIG治疗的反应及急性期并发冠脉损伤的情况。
文献报道10%~20%病例表现为IVIG无反应型川崎病,为预测患者对IVIG的反应,研究者们选取易于获得的临床及实验室指标建立评分体系,如Kobayashi、Sano、Egami评分法,其中最具代表性的Kobayashi评分法,研究认为Kobayashi评分≥5分者发生IVIG无反应型川崎病风险增高[5]。Park等[11]报道,IVIG无反应型川崎病无菌性脓尿发生率高于IVIG敏感型川崎病(63.3%vs24%,P<0.001,OR值1.714),本研究发现,无菌性脓尿组IVIG治疗后退热时间、Kobayashi评分、Kobayashi评分≥5分者占比以及IVIG无反应型川崎病发生率均大于无脓尿组,进一步绘制ROC曲线,计算ROC曲线下面积为0.699,最佳截断值为27个/μL,特异性52.2%,敏感性81.0%,提示尿白细胞>27个/μL对预测IVIG治疗反应有一定价值,敏感性尚可,但特异性稍差。
冠脉损伤是川崎病最严重的并发症,可导致心肌缺血、心肌梗死、猝死等并发症[12]。Yilmazer等[13]认为无菌性脓尿是持续性冠脉损伤的危险因素(多因素Logistics回归分析,P=0.046),但该研究仅纳入43例患者,本研究纳入256例患者,结果显示,无菌性脓尿组急性期冠脉损伤发生率为20.5%,高于无脓尿组冠脉损伤发生率14.3%,但无统计学差别。
综上所述,无菌性脓尿为川崎病常见临床表现,尤以婴儿期发生率为高,对川崎病的早期诊断、减少漏诊有一定帮助。无菌性脓尿的出现提示体内炎症反应可能更重,发生IVIG无反应型川崎病风险增高,但对冠脉损伤的发生无明确预后判断价值。
[1] Scuccimarri R. Kawasaki disease[J]. Pediatr Clin North Am,2012,59(2):425-445.
[2] Rowley AH, Shulman ST.Pathogenesis and management of Kawasaki disease[J]. Expert Rev Anti Infect Ther,2010,8(2):197-203.
[3] 赵晓东,杜忠东.川崎病专题讨论会纪要[J]. 中华儿科杂志,2007,45 (11) : 826-830.
[4] Watanabe T. Kidney and urinary tract involvement in kawasaki disease[J]. Int J Pediatr,2013,2013:831834.
[5] Seki M, Kobayashi T, Kobayashi T,et al. External validation of a risk score to predict intravenous immunoglobulin resistance in patients with kawasaki disease[J]. Pediatr Infect Dis J,2011,30(2):145-147.
[6] Shike H, Kanegaye JT, Best BM, et al. Pyuria associated with acute Kawasaki disease and fever from other causes[J]. Pediatr Infect Dis J,2009,28(5):440-443.
[7] 赵小佩,肖婷婷,谢利剑,等.川崎病合并无菌性高白细胞尿相关研究[J].临床儿科杂志, 2016,34(7): 494-498.
[8] Liu HC, Lo CW, Hwang B, et al. Clinical manifestations vary with different age spectrums in infants with Kawasaki disease[J]. Scientific World J,2012,2012:210382.
[9] Demir F, Karadeniz C, Ozdemir R, et al. Usefulness of Neutrophil to Lymphocyte Ratio in Prediction of Coronary Artery Lesions in Patients with Kawasaki Disease[J]. Balkan Med J,2015,32(4):371-376.
[10]Kawamura Y, Takeshita S, Kanai T, et al. The Combined Usefulness of the Neutrophil-to-Lymphocyte and Platelet-to-Lymphocyte Ratios in Predicting Intravenous Immunoglobulin Resistance with Kawasaki Disease[J]. J Pediatr,2016,178:281-284.
[11]Park HM, Lee DW, Hyun MC, et al. Predictors of nonresponse to intravenous immunoglobulin therapy in Kawasaki disease[J]. Korean J Pediatr,2013,56(2):75-79.
[12]胡静,钱炜,李红,等.川崎病患儿急性期单核细胞S100A8/A9蛋白表达及其与冠状动脉损害的关系[J].中国中西医结合儿科学,2017,9(5):386-389.
[13]Yilmazer MM, Oner T, Gokalp S, et al. Risk factors for persistence of coronary artery abnormalities in Turkish children with Kawasaki disease[J]. Turk J Pediatr,2015,57(3):248-253.
