外周血T细胞对HBV-SACLF预测作用的研究*
2018-05-29张志锋孙业富夏爱萍扬州市职业大学医学院江苏5009高邮市人民医院消化内科江苏5600
张志锋,孙业富,夏爱萍(.扬州市职业大学医学院,江苏5009;.高邮市人民医院消化内科,江苏5600)
肝衰竭患者救治困难,病死率高,其早期病死率达30%,而中、晚期的短期病死率更高,可达50%以上。由于内科治疗效果往往不佳,肝脏移植是目前唯一有效的治疗方法[1-3]。因此,及时、准确地对肝衰竭的发生进行预测并采取恰当的手段及时治疗,将提高患者的生命质量。目前,人们对于辅助性 T细胞(Th)22、Th17、Th1在乙型肝炎病毒(HBV)相关肝脏疾病中的作用已有不同程度的了解[4-6],但对于其与HBV-慢加亚急性肝衰竭(HBV-SACLF)的关系、预测HBV-SACLF的发生及对病情严重性和进展判断方面的作用所知甚少。本研究通过检测HBV-SACLF患者外周血Th22、Th1、Th17细胞水平,初步分析Th22、Th1、Th17细胞在HBVSACLF中的作用及三者之间的关系。现报道如下。
1 资料与方法
1.1 一般资料 选择2015年3月至2016年2月在高邮市人民医院住院的普通乙型肝炎患者30例(乙型肝炎组)、HBV-SACLF患者39例(HBV-SACLF组)及体检健康人群30例(健康对照组)作为研究对象。按照患者的病情及住院期间状态,将39例HBV-SACLF患者分为早期15例、中期15例和晚期9例三组。以2015版的《慢性乙型肝炎防治指南》及2012版《肝衰竭诊疗指南》作为诊断标准[7-8];所选患者全部排除其他病原体感染,以及排除自身免疫性疾病、酒精性肝病、原发性肝癌等;所选患者未含产妇、哺乳期妇女及合并有如心脏病等其他严重疾病患者。所有试验对象或者家属都签署知情同意书。各组在年龄、性别构成方面比较,差异均无统计学意义(P>0.05),HBV-SACLF组谷丙转氨酶(ALT)、总胆红素(TBIL)、清蛋白(ALB)、HBV-DNA 及终末期肝模型(MELD)评分与乙型肝炎组比较,差异均有统计学意义(P<0.05)。见表1。

表1 各组一般资料比较
1.2 方法 Th22、Th17、Th1细胞检测 从肘静脉采取空腹血标本100 μL,加入等体积的1640培养液充分混匀,再加入 PMA(50 ng/mL)、离子霉素(50 μg/mL)、莫能霉素(0.1 μg/mL)后,在 37℃、5%CO2孵箱中孵育5 h,收集细胞,经磷酸盐缓冲溶液(PBS)洗涤后,加入CD4-FITC、CD8-APC、CD3-PE-CY7 抗体,轻轻振荡混匀,4℃避光孵育30 min。经细胞表面标记后,每管加入1 mL Fixation/Permeabilization工作液,轻轻振荡混匀,4℃避光孵育30 min。离心5 min,弃去上清液,振荡重悬细胞。加入适量 IFN-γ-PE-CY5、IL-17-PE、IL-22,振荡1~2 s,避光孵育 20 min,用 PBS 洗涤细胞,离心 5 min,倾去上清液。重悬细胞于鞘液中,利用流式细胞仪检测。试验象限确定依据用于试验的相应荧光对照,资料采用MXP软件分析。
1.3 统计学处理 采用SPSS19.0统计软件进行数据分析。正态分布的计量资料以±s表示,偏态分布以M(P25,P75)表示,组间比较采用t检验或U检验,变量间的相关性采用Pearson直线相关分析。采用MedCal统计软件绘制受试者工作特征曲线(ROC曲线)。P<0.05为差异有统计学意义。
2 结 果
2.1 三组间Th22、Th1、Th17水平比较 乙型肝炎组、HBV-SACLF组患者外周血Th22、Th1、Th17水平明显高于健康对照组,HBV-SACLF组患者外周血Th22、Th1、Th17水平明显高于乙型肝炎组,差异均有统计学意义(P<0.05)。见表2。
表2 三组间 Th22、Th1、Th17 水平比较(±s,%)

表2 三组间 Th22、Th1、Th17 水平比较(±s,%)
注:与健康对照组比较,aP<0.05;与乙型肝炎组比较,bP<0.05
组别健康对照组乙型肝炎组SACLF组Th1 3.40±1.31 5.51±1.89a 8.92±3.11ab Th17 3.38±1.62 6.67±1.66a 8.92±2.77ab Th22 2.34±1.10 5.22±1.76a 7.85±3.22ab
2.2 HBV-SACLF不同时期Th22、Th1、Th17水平比较HBV-SACLF晚期Th22、Th1、Th17水平明显高于中期和早期,中期Th22、Th1、Th17水平明显高于早期,差异均有统计学意义(P<0.05)。见表3。
表3 HBV-SACLF 不同时期 Th22、Th1、Th17 水平比较(±s,%)
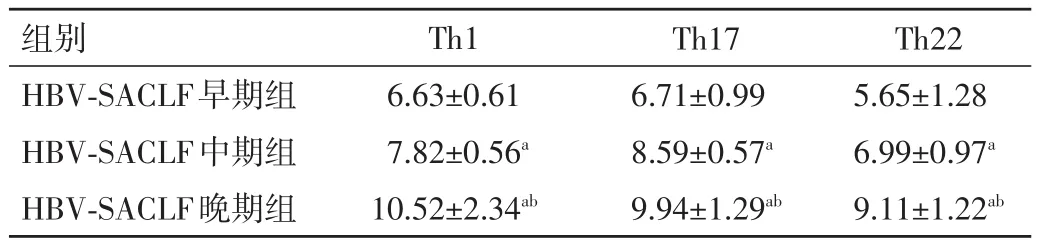
表3 HBV-SACLF 不同时期 Th22、Th1、Th17 水平比较(±s,%)
注:与HBV-SACLF早期组比较,aP<0.05;与HBV-SACLF中期组比较,bP<0.05
组别HBV-SACLF早期组HBV-SACLF中期组HBV-SACLF晚期组Th1 6.63±0.61 7.82±0.56a 10.52±2.34ab Th17 6.71±0.99 8.59±0.57a 9.94±1.29ab Th22 5.65±1.28 6.99±0.97a 9.11±1.22ab
2.3 HBV-SACLF患者外周血Th22、Th1、Th17之间的关系 在HBV-SACLF患者外周血中Th1与Th17、Th22呈明显正相关(r=0.715,P<0.000 1;r=0.579,P=0.000 7);Th17与Th22呈明显正相关(r=0.693,P<0.0001),见图1。


图1 HBV-SACLF患者外周血Th22、Th1、Th17之间的关系
2.4 HBV-SACLF外周血T细胞与相关指标的关系 Th22、Th1、Th17分别与 TBIL、MELD 评分呈正相关(P<0.05),与 ALB 呈负相关(P<0.05),与 AST、ALT 及 HBV-DNA无相关性(P>0.05)。见表4。

表4 HBV-SACLF患者外周血T细胞与相关指标的关系
2.5 Th22、Th1、Th17对SACLF的预测价值 以临床诊断作为“金标准”绘制ROC曲线,结果显示,Th1、Th17、Th22检测对SACLF发生有预测作用,曲线下面积(AUC)分别为 0.817、0.802、0.753。以 Th1、Th17、Th22为自变量,建立Logistic回归模型,拟合方程Logit(P)=6.404-0.459 8×Th17+0.118 6×Th1-0.377 8×Th22,联合预测AUC为0.854,联合检测ROC曲线AUC与Th1、Th17、Th22单项检测AUC比较,差异均无统计学意义(P>0.05)。见图 2、表5。
3 讨 论

图 2 Th22、Th1、Th17的 ROC 曲线

表5 Th22、Th1、Th17对SACLF的预测价值
Th17细胞是一种独特的CD4+效应T细胞,其能分泌 IL-17、IL-22、IL-26 和肿瘤坏死因子 α(TNF-α)等细胞因子,其中,IL-17是Th17最具特征性的细胞因子。研究表明,Th17细胞及其相关细胞因子与慢性乙型肝炎、慢性丙型肝炎、缺血/再灌注肝损伤、自身免疫性肝病等肝脏疾病的发生、发展有关[9]。Th22是一种近年来新发现的CD4+T细胞,其能够特异性分泌IL-22。正常情况下,Th22与Th1、Th2、Th17等其他T细胞亚群互相调控,使机体处于平衡状态。在炎性疾病、自身免疫性疾病和感染性疾病中,Th22通过分泌IL-22、TNF-α、IL-26等效应因子参与疾病的进程[10]。Th1细胞为传统的Ⅰ型辅助性T淋巴细胞,其能分泌IFN-γ,促进CD8+T细胞增殖分化为CTL细胞,以清除感染病毒的靶细胞,从而造成组织损伤[11]。研究发现,在HBV感染细胞后,患者外周血中Th1水平明显增高,且在急性肝衰竭中增高幅度更大,表明Th1在肝脏疾病的发生、发展中发挥了重要作用[12-13]。在本研究中,HBV-SACLF组外周血Th22、Th1、Th17水平明显高于乙型肝炎组和健康对照组;在 HBV-SACLF早、中、晚期 Th22、Th1、Th17 水平也逐渐升高,且Th22、Th1、Th17分别与TBIL呈正相关,与ALB呈负相关,提示Th22、Th1、Th17参与了肝脏损伤的发展过程,其水平能够反映疾病的严重程度和肝脏的储备功能。MELD评分是临床应用最为广泛的肝病病情评估及预后判断的评分模型,MELD评分越高,肝病预后越差。本研究结果显示,外周血Th22、Th17及Th1与MELD评分呈正相关,提示HBV-SACLF患者外周血Th22、Th17及Th1水平与疾病的预后相关。本研究中,作者还对Th22、Th1、Th17之间的关系进行了研究,结果显示,在HBV-SACLF中,Th22水平与Th1及Th17呈正相关,且Th1水平与Th17也呈正相关,提示在HBV-SACLF发病进程中,Th22、Th1、Th17可能起协同作用。这可能是因为在HBV-SACLF发生、发展中,相关免疫细胞被活化,分泌的细胞因子如IL-6、IL-12、IL-21等能够促进Th22、Th1、Th17的增殖、分化,这3类细胞能够分泌多种细胞因子介导肝脏损伤。例如,IFN-γ能增强Tc细胞的增殖,加重肝脏细胞损伤;IL-17,IL-22能诱导炎性细胞因子、趋化因子等导致肝脏的炎性损伤。至于三者间确切的作用机制此后还需进一步研究。
肝衰竭发病机制复杂,病情进展至肝衰竭时,短期病死率极高。因此,需对HBV-SACLF发生风险进行预测,并采取措施对高风险的感染者进行早期干预,从而达到预防肝衰竭发生的目的。相关研究报道,在肝衰竭发生前给予患者短时小剂量激素治疗能够明显降低肝衰竭的发生率,肝衰竭前期抗病毒治疗能明显改善患者的预后,提高其生存率。本研究通过比较各指标ROC曲线AUC,判断其对肝衰竭的预测价值。文献报道,ROC曲线AUC为0.5以下时无诊断价值,AUC为0.5~0.7时有较低的准确性,AUC为大于0.7~0.9时有较高的准确性,AUC为0.9以上时准确性最高[14]。本研究结果显示,Th22、Th1、Th17 的 AUC 分别为 0.817、0.802、0.753,提示 Th22、Th1、Th17 在 HBV-SACLF 预测方面有一定的价值。联合检测的ROC曲线AUC虽然高于任一单项检测,但与单项检测的AUC比较,差异均无统计学意义(P>0.05),提示联合检测的预测价值并不优于单项检测,不过在研究中作者发现联合检测有较高的敏感度。
综上所述,Th22、Th1、Th17水平在 HBV-SACLF 患者外周血中升高,其水平能够反映HBV-SACLF的严重程度,且在预测HBV-SACLF发生方面有一定的价值。
[1]GUSTOT T,FERNANDEZ J,GARCIA E,et al.Clinical course of acuteon-chronicliver failure syndrome andeffects on prognosis[J].Hepatology,2015,62(1):243-252.
[2]REN F,SHI H,ZHANG L,et al.The dysregulation of endoplasmic reticulum stress response in acute-on-chronic liver failure patients caused by acute exacerbation of chronic hepatitis B[J].J Viral Hepat,2016,23(1):23-31.
[3]SARIN SK,CHOUDHURY A.Acute-on-chronic liver failure:terminology,mechanisms and management[J].Nat Rev Gastroenterol Hepatol,2016,13(3):131-149.
[4]LAI RT,XIANG XG,MO RD,et al.Protective effect of Th22 cells and intrahepatic IL-22 in drug induced hepatocellular injury[J].J Hepatol,2015,63(1):148-155.
[5]孙伟,邹美银,秦刚,等.外周血Th22和Th17细胞对HBV相关性肝衰竭的预测价值[J].中华实用诊断与治疗杂志,2015,29(1):59-61.
[6]戴小波,薛长山,周文英,等.慢性乙肝患者外周血中Th22、Th17细胞及其细胞因子浓度水平的变化与意义[J].中国老年学杂志,2015,35(16):4583-4584.
[7]中华医学会肝病学分会,中华医学会感染病学分会.慢性乙型肝炎防治指南(2015年版)[J].中华实验和临床感染病杂志,2015,9(5):570-589.
[8]李兰娟,段钟平.肝衰竭诊治指南(2012年版)[J].中华肝脏病杂志,2013,21(3):210-216.
[9]WANG LY,MENG QH,ZOU ZQ,et al.Increased frequency of circulating Th17 cells in Acute-on-Chronic hepatitis B liver failure[J].Dig Dis Sci,2012,57(3):667-674.
[10]CHEN T,GAO J,XIANG PJ,et al.Protective effect of platycodin D on liver injury in alloxan-induced diabetic mice via regulation of Treg/Th-17 balance[J].Int Immunopharmacol,2015,26(2):338-348.
[11]FORREST LF,WHITE M,RUBIN G,et al.Determination of peripheral Th22 cell and its significance in patients with chronic hepatitis B[J].Chin J Clin,2014,2(4):143-146.
[12]王劲松,何秀梅,陈中琦,等.Thl/Th2细胞相关因子及免疫状态与肝癌发生及家族聚集性中的关系[J].医学研究杂志,2015,44(5):77-81.
[13]赵红霞,周建华,张宏宇.慢性乙肝患者血清大蛋白表达及其与Th1/Th2 细胞因子水平的关系[J].山东医药,2014,54(26):43-45.
[14]王敬瀚.ROC曲线在临床医学诊断实验中的应用[J].中华高血压杂志,2008,16(2):175-177.
