全髋关节置换术治疗累及髋关节的强直性脊柱炎临床研究
2018-04-24王立松王鹏斌苏秀君
王立松,王鹏斌,徐 剡,贾 戊,苏秀君
1.陕西省商洛市中心医院骨二科(商洛 726300),2.西安市第五医院骨科(西安710082)
强直性脊柱炎(Ankylosing spondylitis,AS)属于非特异性炎性疾病,其主要侵犯人体中轴关节及外周大关节部位。AS发病以15~30岁的年轻人为主要发病群体,且男性患者远多于女性,其比例达到1/7~1/10之间[1]。患者病情发展缓慢,导致患者胸腰段脊柱出现后凸型病变,且其中1/4~4/5患者累及髋关节,导致关节强直,关节功能丧失[2]。AS因其特殊的病理特征使其与一般外伤导致的脊柱性骨折不同,其治疗难度远高于外伤性骨折。AS患者中炎症反应引起的关节内压上升及疼痛引发的肌肉痉挛等症状,使患者长期以屈曲、内收、或外旋外展等体位来缓解不适感,因此患侧髋关节部位常并发不同程度的畸形病变。临床实践发现,AS患者患侧常存在骨质密度不均匀或骨质疏松现象,从而出现锯齿状的骨折破损合并关节间隙变窄等病理现象,并最终呈现出骨小梁穿过关节面,双侧髋关节发生对称性骨性强直[3]。
AS治疗包括初期的药物疗法、生物及物理疗法和晚期的手术疗法,后者包括关节置换及关节矫正术,从而改善关节功能,提高患者生存生活质量。全髋关节置换术(Total hip arthroplasty,THA)是治疗该类疾病的标准方法,可有效矫正患者关节畸形,恢复关节功能,改善患者生活质量。高益、丁良甲等研究指出,THA手术可通过增加腰椎前凸角及骶骨倾斜角的角度数,缩小骨盆倾斜角,降低矢柱面的偏移角度,从而达到治疗AS的治疗目的,同时可显著改善患者生活质量[4-5]。然而AS患者多病程久,且伴发骨质疏松、骨盘畸形等严重病症,使得手术难度明显增加。本研究就全髋关节置换术治疗累及髋关节的AS临床效果进行了研究,报告如下。
资料与方法
1 一般资料 选取2012年1月至2015年1月商洛市中心医院骨二科收治的符合AS诊断标准[6],且累及髋关节的AS患者36例(52髋) ,患者均存在关节疼痛、活动受限及关节僵直等病症。其中男28例(41髋),女8例(11髋);年龄24~65岁,平均(37.25±4.11);病程2~20年,平均(9.46±2.34)年;X线片评估显示12例纤维性强直,24例骨性强直。患者均符合纳入标准:初次接受THA治疗者;无凝血功能障碍者。也符合排除标准:入院前半年内接受过重大手术、或其它创伤者;有药物过敏史者;孕期女性患者。所有患者均自愿参与研究,且签署了知情协议书;本研究向医院医学伦理委员会做了申请,得到批准。
2 手术方法 患者均全麻。其中髋关节屈曲严重畸形者选择前外侧入路,以髂前上棘下侧外围、大粗隆及股骨干中线间连线为手术切口;屈曲畸形相对较轻者则通过后外侧入路实施手术:选择在距离大粗隆顶点8 cm处做手术切口,沿着偏离股骨干中线后方,越过大粗隆顶端,向髂后上棘方位转5 cm左右。清除发生痉挛的关节囊,使髋关节前方部位的痉挛组织得到彻底松解,通过二次截骨法使股骨颈断裂。即先从股骨头与颈交界处将股骨颈截断,待关节发生脱位,切除小粗隆上方1.5 cm处的多于股骨颈;接着,寻找并清除髋臼边缘的多于股骨颈,确认股骨头所在位置,选择最小号器具从原股骨头处开始打磨,直至髋臼底部;安装假体,使用髓腔锉将股骨髓腔中不合格骨质彻底清除,依据要求放入假体,进行髋关节复位,使屈髋处于内旋、伸髋处于外旋的稳定状态;最后,对切口进行反复冲洗,如无活动性出血现象,则搁置引流管,实施髋关节周围软组织重建后,逐层关闭、包扎切口。术后患者均72 h实施预防感染、下肢静脉血栓、应激性溃疡及镇痛等治疗,2 d内拔除引流管。术后1 d即可在医护人员指导下进行髋关节屈伸锻炼;第2 d复查X线片;第3 d进行下地站立或坐立等锻炼;第7 d进行行走训练。
3 评价指标 患者均接受术后随访。使用Harris髋关节评分量表从关节疼痛程度、活动度及关节整体功能等方面对术前及末次随访(术后)时髋关节功能进行评估,其中优=90~100分;良=80~89分;一般=70~79分;<70分为差[7]。比较患者术前末次随访髋关节总被动活动度(包括屈伸、内收外展及内外旋转等)、关节屈曲畸形角度及疼痛程度(用VAS法)。依据患者病程将其分为≤5年组、5~10年组及>10年组,评价各组总被动活动度、关节屈曲畸形角度及Harris评分变化情况。选择主观4级标准对患者治疗满意度进行评价。

结 果
1 患者术后恢复情况 36例患者术后均接受随方,随访时间25~62个月,平均(37.51±5.62)个月,其中16例患者行双侧髋关节置换术。患者均于术后3~7个月,平均(3.85±1.52)个月获得骨性愈合。
2 患者功能恢复情况 见表1。经手术治疗,患者髋关节总活动范围及Harris评分均明显提高,关节屈曲畸形角度及VAS评分明显变小,差异均具有统计学意义(P<0.05)。其中34髋术后关节功能评分为优,15髋良,2髋一般,1髋差,关节功能恢复优良率为94.23%; 5髋表现为中度疼痛,47髋未觉疼痛、或仅觉有轻微痛感。
表1 患者术前术后髋关节功能情况比较
注:与术前比,*P0.05
3 不同病程患者功能恢复情况 见表2。病程越长,术前总被动活动度及Harris评分越小,髋关节屈曲畸形角度越大。术后指标均明显改善,病程持续时间越短,术后总被动活动度及Harris评分越高,关节畸形角度越小,差异具有统计学意义(P<0.05)。
表2 不同病程患者髋关节功能改善情况对比
注:与病程年者比,*P0.05;与病程5~10年者比,#P0.05;与术前比,▲P0.05
4 患者满意度 对患者满意度进行评价,其中27髋非常满意,20髋较满意,较不满者为5髋,未出现非常不满者。患者对治疗结果不满原因见表3。
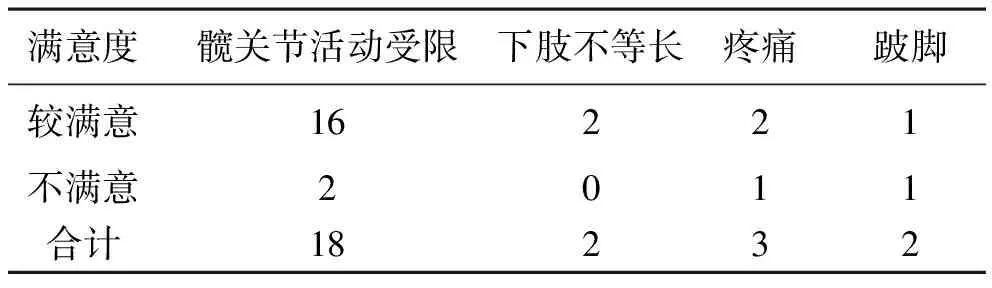
表3 患者对治疗不满原因分析(例)
讨 论
AS属于慢性炎症性疾病,其病变范围主要累及中轴和关节部位。AS发病人群主要为15~35岁,其中20~30岁年龄段为发病高峰期,具调查我国AS患病率约为0.20%~0.54%,其中男性发病年龄一定程度上早于女性,且男性发病率高于女性2~3倍[8]。AS累及髋关节者其临床症状中的94%在发病5年内出现,表现为关节活动受限及局部剧烈疼痛,晚期甚至出现关节屈曲挛缩、畸形等,在累及髋关节的AS中约40%表现为骨性强直[9]。
临床实践及文献报道均表明:缓解关节疼痛是THA治疗累及髋关节的AS临床疗效之一,其疼痛缓解率高达89%~100%[10-11]。王军等[12]指出:术前27髋中出现3髋重度疼痛、6髋中度疼痛,8髋轻度疼痛,经THA治疗,仅7髋轻度疼痛;刘勇等[13]表明:患者在末次随访时VAS评分由之前的(7.051.34)下降为(0.260.64)。本研究中患者与术前相比,末次随访时VAS评分也得到明显下降,再次证明THA对累及髋关节的AS患者疼痛具有良好缓解作用。
AS患者多为青壮年,生活方式多样化,对髋关节功能功能恢复具有较高要求。THA术后关节功能恢复情况严重影响患者主观满意度。万国杨等[14]表明:在行陶对陶THA治疗后,患者关节功能较术前恢复良好,Harris 评分明显下降,痛感消失,5年及10年生存率高达98.6%和95.6%;靳延利等[15]结果显示,患者经非骨水泥THA治疗,患者关节总活动度、屈曲度Harris 评分均明显提高,自评满意度为65.7%。本研究结果显示, THA治疗后(3.85±1.52)个月,患者均得到骨性愈合;在末次随访时,患者髋关节总活动度及Harris 评分易得到很大程度提高,关节屈曲畸形角度明显变小,得到较高满意度,进一步表明,针对不同病变程度患者选择相对应手术入路进行治疗,可有效改善病变部位关节活动范围,促进组织功能恢复,获得良好的中长期临床效果。而以往有报道称,后外侧在松懈病变关节前方软组织方面存在较大困难,因此在THA手术中应选择前外侧手术入路。但本研究结果显示,针对不同病变程度,选择合适的手术入路更有利于关节恢复。
患者手术时机是影响疗效的重要因素,患者病程持续时间越长,其关节挛缩畸形、肌肉废弃性萎缩程度会越来越严重,关节将由纤维强直演变为骨性强直,导致手术难度大幅度增加,手术时间延长,术中出血量升高,最终影响患者术后髋关节功能转归。本研究结果易显示,病程越久,术后髋关节总活动度、Harris 评分及关节屈曲畸形角度改善程度相对较差。该结果与刘勇等[13]研究结果相吻合。
THA手术本身对于术后髋关节功能恢复情况具有决定性意义,包括假体选择、手术操作及假体自身对局部组织刺激等因素。有研究指出,应用大尺寸的球头可在一定程度上增加增加术后关节稳定性。材质上选择金属对金属所获得的关节活动度要明显优于陶瓷对陶瓷。此外手术过程中机体炎症反应程度也是影响手术效果的重要因素。患者在接受手术治疗前,应尽可能的将血沉、超敏C反应蛋白、白介素等炎症指标控制的正常范围内,最大限度降低其对手术预后的影响。
综上所述,累及髋关节的AS患者发病早期,在符合手术指征条件下,给予及时有效ATH治疗,可有效改善患者髋关节功能恢复,提高患者满意度,获得较理想中远期疗效。
[1] Smolen JS, Braun J, Dougados M,etal. Treating spondyloarthritis, including ankylosing spondylitis and psoriatic arthritis, to target: recommendations of an international task force[J]. Annals of the Rheumatic Diseases, 2014, 73(1):6-16.
[2] Hua WB, Zhang Y K, Gao Y,etal. Analysis of Sagittal Parameters in Patients Undergoing One- or Two-Level Closing Wedge Osteotomy for Correcting Thoracolumbar Kyphosis Secondary to Ankylosing Spondylitis[J]. Spine, 2017, 42(14):E848- E854.
[3] 崔保刚. 比较与分析不同影像学检测方法用于诊断强直性脊柱炎骶髂关节病变效果[J]. 中国CT和MRI杂志, 2015, 13 (5):25-28.
[4] 高 益, 王 斌, 谢子康,等. 全髋关节置换修复强直性脊柱炎:脊柱-骨盆矢状面平衡及生活质量变化[J]. 中国组织工程研究, 2015, 19(4):516-521.
[5] 丁良甲, 刘莹丽, 刘晓民,等. 基于生物学水平全髋关节置换修复强直性脊柱炎性髋关节病变:2年随访[J]. 中国组织工程研究, 2015, 19(53):8549-8553.
[6] 宋 伟, 安 晓, 董纪元. 强直性脊柱炎伴髋关节屈曲挛缩畸形行非骨水泥型全髋关节置换术疗效分析[J]. 解放军医学院学报, 2014, 35(11):1097-1100.
[7] 钱邦平, 曲 哲, 邱 勇,等. 强直性脊柱炎患者颈椎新鲜骨折的临床特征及术式选择[J]. 中国脊柱脊髓杂志, 2015, 25(9):787-792.
[8] Zheng ZH, Gao CC, Wu ZZ,etal. High prevalence of hypovitaminosis D of patients with autoimmune rheumatic diseases in China[J]. American Journal of Clinical & Experimental Immunology, 2016, 5(3):48-54.
[9] Zhang L, Yang D, Yin X,etal. Risk factors for poor hip flexion after total hip arthroplasty for the treatment of ankylosing spondylitis a multivariate analysis[J]. Clinical Rheumatology, 2014, 33(9):1295-1301.
[10] 顾 夙. 强直性脊柱炎全髋关节置换术疗效观察[J]. 中外医疗, 2013, 32(2):73-73.
[11] Li J, Qi K, Zhang Y,etal. Epidural hematoma after total hip arthroplasty in ankylosing spondylitis patient: A case report and review of the literature[J]. Medicine, 2017, 96(19): 6859-6861.
[12] 王 军, 黄 健, 郭伟康. 全髋关节置换术治疗强直性脊柱炎并髋关节强直的临床疗效分析[J]. 中国临床新医学, 2016, 9(7):598-601.
[13] 刘 勇, 孙俊英, 王 涛,等. 全髋关节置换术治疗强直性脊柱炎累及髋关节的疗效观察[J]. 中国修复重建外科杂志, 2017,1:25-30.
[14] 万国杨, 孙俊英, 查国春,等. 第三代陶对陶人工全髋关节置换术治疗中青年髋关节疾病的中远期疗效[J]. 中国修复重建外科杂志, 2015, 29(9):1057-1061.
[15] 靳延利, 苗 强, 薛森林,等. 非骨水泥型人工全髋关节置换术治疗强直性脊柱炎髋关节病变49例[J]. 陕西医学杂志, 2014, 43(10):1325-1327.
