经皮肝穿刺胃曲张静脉栓塞术联合或不联合部分脾动脉栓塞术治疗急性食管胃底曲张静脉破裂出血临床观察
2018-04-18周国锋郑传胜冯敢生
潘 峰, 周国锋, 梁 斌, 郑传胜, 冯敢生
肝硬化门静脉高压症食管胃底曲张静脉破裂所致上消化道大出血,是肝硬化致死最主要原因[1-2]。经皮肝穿刺胃曲张静脉栓塞术(percutaneous transhepatic variceal embolization,PTVE)通过硬化栓塞胃底曲张静脉实现止血[3],而治疗脾功能亢进(脾亢)的部分脾动脉栓塞术(PSE)[4]则通过减少脾静脉血流降低门静脉压力,从而预防出血[5]。研究显示PTVE联合PSE治疗肝硬化门静脉高压症较之单纯PTVE,具有较好的止血效果及预后[6-8]。本文回顾性对比分析肝硬化门静脉高压症所致食管胃底曲张静脉破裂出血患者接受单纯PTVE术、PTVE联合PSE术治疗的效果。现报道如下。
1 材料与方法
1.1 临床资料
收集2010年1月至2017年1月华中科技大学同济医学院附属协和医院采用单纯PTVE或PTVE+PSE治疗的肝硬化门静脉高压症所致食管胃底曲张静脉破裂活动性出血患者临床资料及截至2017年7月随访资料。患者入组标准:①突发呕血及黑便(单次出血量>500 mL);②门静脉CTV检查可见明显肝硬化表现,伴食管胃底曲张静脉显影;③无外科断流、分流或脾脏切除术史,无内镜治疗史,无经颈静脉肝内门体分流(TIPS)手术史;④无恶性肿瘤病史。
最终入组56例,其中男37例,女19例,平均年龄(57.0±15.0)岁;首发出血 24例,再发出血 32例;肝功能Child-Pugh A级31例,B级17例,C级8例;肝硬化病因为慢性乙型肝炎40例,慢性丙型肝炎6例,乙醇性肝硬化5例,原发性胆汁性肝硬化2例,自身免疫性、肝糖原累积症、血吸虫肝病各1例;术中栓塞曲张静脉1支42例,2支8例,3支5例,4支1例。按手术方式分为PTVE组(22例)、PTVE联合PSE组(34例)。患者临床资料见表1。
1.2 手术适应证
PTVE术适应证:①术前急症CTV(德国Siemens公司SOMATOM Definition双源CT)检查(扫描参数:120 kV,230 mAs)示门静脉主干增宽,可见明显曲张胃冠状静脉显影,食管黏膜下如结肠、胃腔等明显曲张静脉显影(图1),无明显胃-肾静脉分流及胃静脉瘤,无门静脉血栓;②消化内科、肝胆外科会诊后考虑有内镜治疗及外科手术禁忌;③实验室检查示凝血酶原时间(PT)延长<6 s,活化部分凝血酶原时间(APTT)延长<15 s,血小板(PLT)>50×109/L;④Child-Pugh评分≤12分;⑤若术前PT延长>6 s或PLT<50×109/L,即予输注血浆或冷沉淀PLT纠正凝血功能并达标。所有患者术前均签署手术知情同意书。
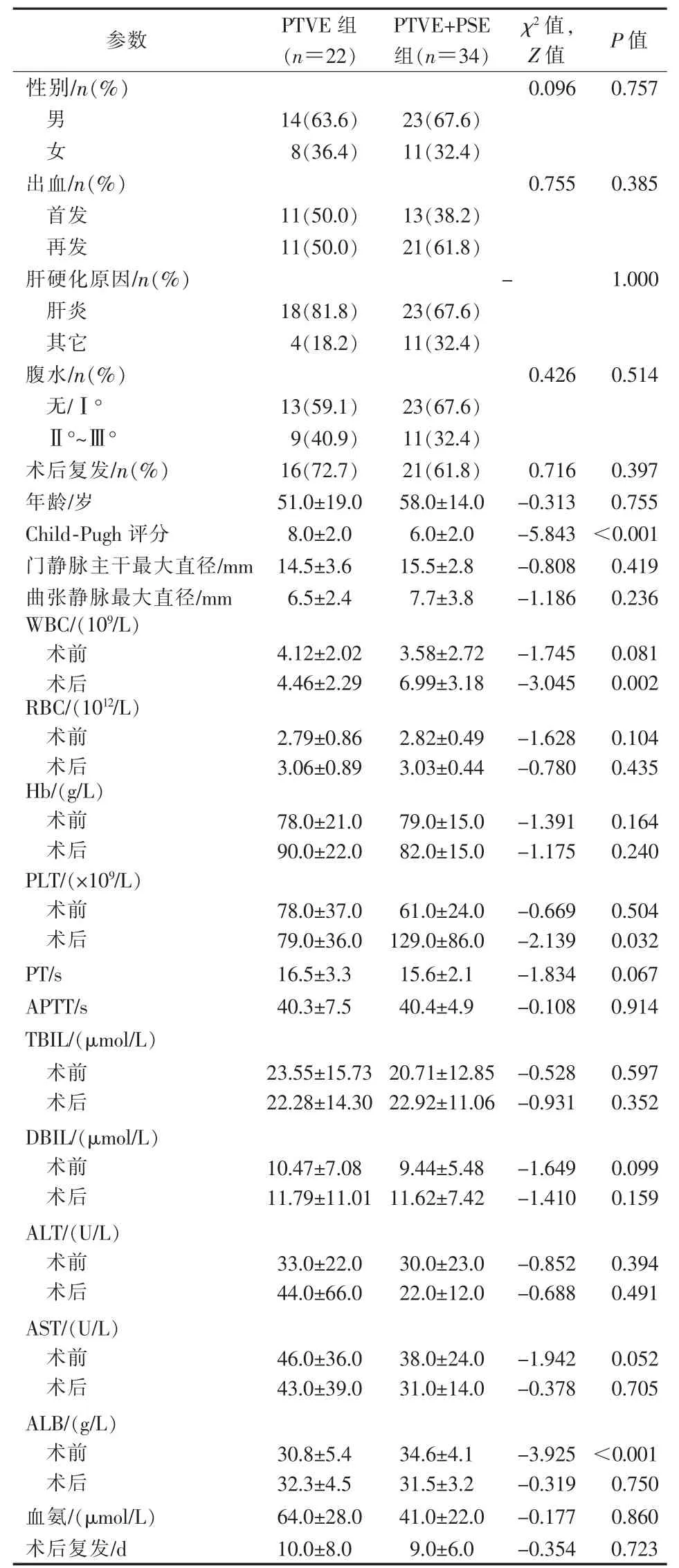
表1 患者临床资料及分组对比
1.3 介入治疗方法
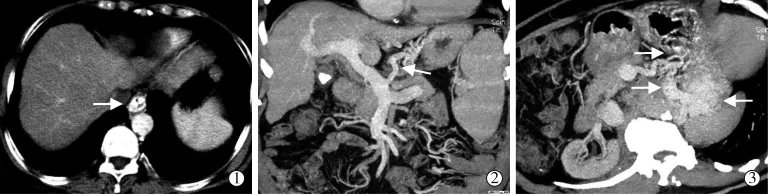
图1 门静脉CTV扫描轴位影像
手术在局部麻醉下进行,Acuson X300型彩色多普勒超声仪(德国Siemens公司,5~10 MHz探头)导引21 G Chiba针(美国Angiotech公司)穿刺肝门静脉分支(仅1例穿刺脾静脉),引入导丝,以同轴交换技术引入5 F鞘管及5 F Yashiro导管(日本Terumo公司),脾静脉、肠系膜上静脉造影(Artis Zee型血管造影系统,德国Siemens公司)明确曲张胃底静脉开口;将导管置于胃底曲张静脉起始段,注入无水乙醇(<20 mL)破坏胃底及食管曲张静脉床,置入相应直径弹簧圈(美国Cook公司)彻底栓塞;复查造影提示胃底静脉完全无对比剂显影,即可拔除导管(图2①~③),2枚3 mm×3 cm弹簧圈封闭肝实质穿刺道并包扎创口。
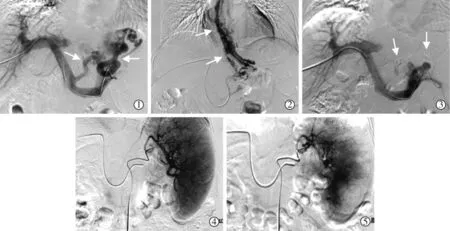
图2 PTVE联合PSE术治疗前后影像
PTVE术成功实施同时对PTVE联合PSE组患者行PSE术。采用改良Seldinger技术穿刺一侧股动脉,引入5 F Yashiro导管作脾动脉造影;置管脾动脉远端并注入适量350~560 μm聚乙烯醇(PVA,美国Cook公司)进行栓塞,复查造影提示50%~70%脾脏实质无显影[9]后拔管(图 2④⑤),加压包扎股动脉创口。
1.4 对比与随访
对比PTVE组和PTVE联合PSE组手术止血疗效、术后并发症,随访观察两组再发门静脉高压性消化道出血、无事件生存时间(EFS)。
1.5 统计学分析
采用SPSS 20.0软件作统计学分析。计数资料组间对比用χ2检验,理论频数<5则用Fisher精确概率检验;计量资料组间对比用独立样本Mann-Whitney U非参数检验、配对Wilcoxon非参数检验,以均数±标准差(±s)表示;生存分析用 Log-Rank分析及Cox回归分析。一类错误概率定为0.05,P<0.05为差异有统计学意义。针对两组可能存在的偏倚因素进行Cox回归分析,判断术后再发出血可能的危险因素。
2 结果
2.1 组间临床资料比较
表1中数据显示,PTVE联合PSE组Child-Pugh评分显著低于 PTVE组(P<0.001),PTVE组 ALB水平显著低于PTVE联合PSE组(P<0.001)。术后复查显示PTVE联合PSE组WBC、PLT水平显著高于 PTVE 组(P=0.002,P=0.032),Wilcoxon 分析表明PTVE联合PSE组术后WBC、PLT水平与术前相比显著增高(Z值分别为-3.565、-4.476,P值均<0.001),PTVE 组无显著改变(Z 值分别为-2.111、0,P 值分别为 0.833、1.000)。
2.2 疗效及EFS分析
术后所有患者活动性上消化道出血完全停止。以再发消化道出血为随访终点,中位随访379 d,结果显示PTVE组16例(72.7%),PTVE联合PSE组21例(61.8%)再发出血。PTVE组、PTVE联合PSE组术后3、6、12、24个月再发出血率分别为40.9%、50.0%、54.50%和 72.7%,23.5%、29.4%、38.2%、52.9%。Log-Rank分析表明,两组EFS差异无统计学意义(χ2=1.571,P=0.210)。
2.3 Cox回归分析
考虑到两组Child-Pugh评分、ALB水平存在显著差异,Child-Pugh评分与ALB水平存在交互作用,故以Child-Pugh评分和手术方式作二元协变量Cox回归分析,结果提示模型拟合度佳(χ2=18.265,P<0.001),两种治疗方式与再发出血无显著相关性(HR=0.907,95%CI=1.134~1.515,P=0.907);Child-Pugh评分与再发出血显著相关(HR=1.296,95%CI=1.130~1.488,P<0.001)。校正 Child-Pugh评分变量后生存曲线见图3①;以Child-Pugh分级作为分层变量重新作Log-Rank分析,显著差异(χ2=23.783,P<0.001)生存曲线见图 3②。
2.4 术后并发症
术后两组最常见并发症(表2),包括胸部疼痛(52例,92.9%)及头晕嗜睡症状(42例,75.0%),PTVE联合PSE组较之PTVE组患者更多出现脾区疼痛、发热及便秘并发症(P<0.001)。PTVE联合PSE组术后1例Child-Pugh C级患者出现脾脓肿及感染性腹膜炎,抗感染及引流治疗后痊愈。
3 讨论
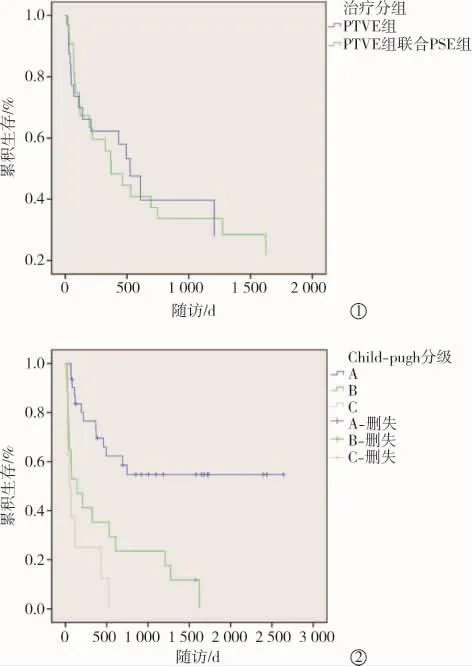
图3 两组Cox生存曲线对比
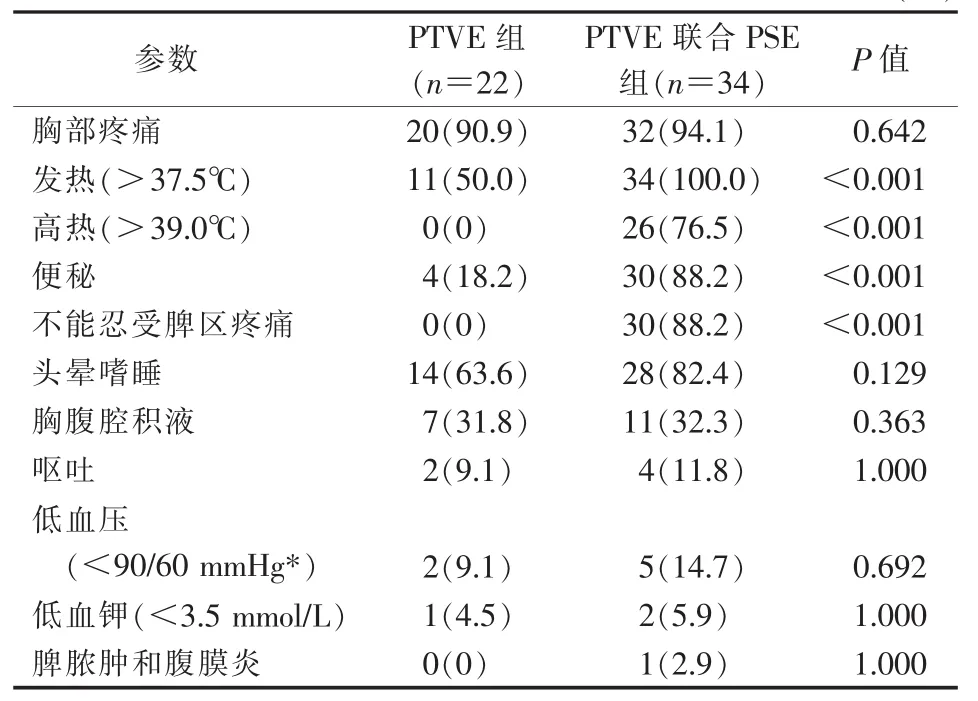
表2 术后并发症及不良反应 n(%)
急性食管胃底曲张静脉破裂出血是一种致命性临床急症,在肝硬化患者中发病率为20%~25%,死亡率为25%~30%[1]。作为一种通过栓塞并硬化曲张静脉止血的介入治疗方法,PTVE术自20世纪80年代开始临床应用[3]。近年临床报道提示该手术具有创伤小、患者痛苦小、止血效果可靠等优点[7,10-12]。Wang等[10]对比分析PTVE与内镜硬化治疗门静脉高压所致消化道出血效果,结果表明PTVE止血疗效与内镜硬化相当,再出血率显著低于内镜治疗。但由于PTVE术治疗肝硬化门静脉高压所致消化道出血的循证证据较少,目前尚未得到相关治疗指南推荐[1,13]。目前国内治疗共识中对首发出血患者主要推荐内科和内镜治疗,对再发出血患者则考虑TIPS或肝移植治疗[13]。本组患者既往均无内镜或外科手术治疗史,均经内、外科医师会诊并考虑存在消化内镜、外科或TIPS禁忌,故予以PTVE或PTVE联合PSE治疗;CTV检查均未见明显胃肾分流情况,曲张血管以胃底至食管静脉丛为主,故不宜于球囊阻断逆行经静脉闭塞术(BRTO)治疗[14]。
L'Hermine 等[3]1989 年报道采用 PTVE 术治疗400例肝硬化食管曲张静脉破裂出血患者,结果发现PTVE术具有十分有效的止血效果,止血率达到83%,但远期再出血率较高,55%患者术后半年内发生消化道再出血。原因在于PTVE术后患者门静脉高压实际情况并未好转,甚至栓塞后曲张静脉分流作用减弱,门静脉压力还会进一步增高。这已由多项临床试验研究结果证实[8,15-16]。 周国锋等[17]研究发现PSE栓塞面积为60%~80%,可有效降低门静脉压力约 3 mmHg(1 mmHg=0.133 kPa)。 PTVE 联合PSE治疗理论上可有效降低门静脉压力,间接降低远期再出血率[5-6]。 宫卫东等[18]通过对照研究发现,PTVE联合PSE治疗较外科治疗更具预后优势,2年再出血率低于 20%。Wang等[5]meta分析 5项临床试验研究中244例接受PSE联合传统内镜等方法治疗食管胃底曲张静脉破裂出患者,结果表明联合治疗显著降低患者再出血发生率(HR=0.50,P<0.000 1)。
目前针对PTVE与PTVE联合PSE的对照研究文献较少,且样本量有限。Duan等[6]回顾性对照研究65例患者,结果显示PTVE联合PSE较之单纯PTVE具有显著预后优势,随访6、12、24个月再出血率分别为3.2%、6.7%、13.3%和20.6%、36.7%、53.6%。综合不同文献报道,单纯PTVE或PTVE联合PSE术后2年再出血率均为13%~81%,差异较大[3,6-8,10,18]。 但本研究发现 PTVE 联合 PSE 术后再出血率较高,术后2年再出血率>50%,这与L'Hermine等[3]早期研究结果相仿。即使校正Child-Pugh评分因素后,PTVE联合PSE治疗预后也未显示优于单纯PTVE(P=0.907)。分析可能原因:①推荐的脾脏栓塞50%~70%面积后,门静脉压力下降可能十分有限,不足于带来良好预后;②脾脏栓塞后脾亢程度虽有改善,但术后第2周起WBC、PLT水平仍会出现缓慢下降[9],门静脉压力缓慢增高[17],从而抵消PTVE联合PSE治疗远期预后[9]。此外,这类对照研究多为回顾性研究,受部分对照条件可能存在偏倚因素影响,即使以统计学方式校正,仍存在结果失真可能。考虑到本组患者基线水平差异,比如肝功能Child-Pugh评分(P<0.001),直接对比两者再发出血终点可能存在偏倚,因此采用Cox多变量回归分析校正这些可能的偏倚因素,但校正后PTSE联合PSE组对比单纯PTVE组在再出血终点事件发生上的差异仍无统计学意义。这些矛盾的研究结论提示,下一步开展前瞻性对照试验研究非常重要。不过,PTVE联合PSE可显著改善患者脾亢表现,脾脏栓塞有助于降低脾脏对血细胞破坏作用,从而显著提高患者WBC、PLT水平。
本研究通过对Child-Pugh分级作分层Log-Rank分析发现,肝功能与患者术后再发出血存在显著相关(χ2=23.783,P<0.001)。L'Hermine 等[3]研究发现PTVE术后肝功能与再发出血相关:Child-Pugh B级、C级患者术后6个月再出血率分别为38%、70%,术后2年再出血率分别高达71%、90%。Wang等[10]在临床试验研究中发现类似结论。这与本研究结果吻合:Child-Pugh评分每增加1分,再出血风险增加约1.3倍(HR=1.296)。肝功能储备能力越差,再发出血率风险越高,Child-Pugh C级(>10分)患者出血风险高达 1/3[1]。
值得注意的是PTVE联合PSE相比PTVE治疗,术后并发症较多,主要是脾脏栓塞梗死相关并发症[9]。术后临床上需警惕脾脏梗死后脾脓肿及感染性腹膜炎发生,预防性应用广谱抗生素可能十分必要。
总之,PTVE和PTVE联合PSE两种介入手术方法均可有效地治疗肝硬化门静脉高压症所致食管胃底曲张静脉破裂活动性出血,但远期均存在较高的复发出血可能,Child-Pugh评分越高,再发出血风险越高。但PTVE联合PSE治疗可显著改善肝硬化消化道出血患者脾亢表现。本研究为回顾性分析,患者术前术后均未经门静脉测压,缺乏两种手术方法治疗前后门静脉压改变的临床证据及对比,尚需进一步临床研究验证。
[参 考 文 献]
[1]Satapathy SK, Sanyal AJ.Nonendoscopic management strategies for acute esophagogastric variceal bleeding[J].Gastroenterol Clin North Am,2014,43:819-833.
[2]Lim YS.Practical approach to endoscopic management for bleeding gastric varices[J].Korean J Radiol, 2012, 13(Suppl 1): S40-S44.
[3]L'Hermine C,Chastanet P,Delemazure O,et al.Percutaneous transhepatic embolization of gastroesophageal varices:results in 400 patients[J].AJR Am J Roentgenol, 1989, 152: 755-760.
[4]Amin MA,el-Gendy MM,Dawoud IE,et al.Partial splenic embolizationversussplenectomyforthemanagementof hypersplenism in cirrhotic patients[J].World J Surg, 2009, 33:1702-1710.
[5]Wang P,Liu R,Tong L,et al.Partial splenic embolization has beneficial effects for the management of gastroesophageal variceal hemorrhage[J].Saudi J Gastroenterol, 2016, 22: 399-406.
[6]Duan X,Zhang K,Han X,et al.Comparison of percutaneous transhepatic variceal embolization (PTVE) followed by partial splenic embolization versus PTVE alone for the treatment of acute esophagogastric variceal massive hemorrhage[J].J Vasc Interv Radiol, 2014, 25: 1858-1865.
[7]Gong WD,Xue K,Chu YK,et al.Percutaneous transhepatic embolization of gastroesophageal varices combined with partial splenic embolization for the treatment of variceal bleeding and hypersplenism[J].Int J Clin Exp Med, 2015, 8: 19642-19651.
[8]段旭华,韩新巍,任建庄,等.经皮胃冠状静脉栓塞术序贯脾栓塞治疗肝硬化消化道大出血的疗效观察[J].中华肝脏病杂志,2015,23:372-375.
[9]Zhu K,Meng X,Qian J,et al.Partial splenic embolization for hypersplenism in cirrhosis:a long-term outcome in 62 patients[J].Dig Liver Dis, 2009, 41: 411-416.
[10] Wang J, Tian X G, Li Y, et al.Comparison of modified percutaneous transhepatic variceal embolization and endoscopic cyanoacrylate injection for gastric variceal rebleeding[J].World J Gastroenterol, 2013, 19: 706-714.
[11]王颍超,侯国欣,韩文豪,等.介入栓塞术治疗门脉高压致食管胃底静脉曲张出血的临床效果评价[J].中国继续医学教育,2016,8:93-94.
[12]吴汝江,戴钰辉,刘亮.介入栓塞术治疗门脉高压致食管胃底静脉曲张出血的临床观察[J].疑难病杂志,2013,12:796-798.
[13]冷希圣,王维民,周光文.肝硬化门静脉高压症消化道出血治疗共识[J].外科理论与实践, 2009, 14: 79-81.
[14]Park JK, Saab S, Kee ST, et al.Balloon-occluded retrograde transvenous obliteration (BRTO) for treatment of gastric varices:review and meta-analysis[J].Dig Dis Sci, 2015, 60: 1543-1553.
[15]于平,王哲影,杨艳萍,等.介入性门脉断流术对肝硬化门脉高压症患者血流动力学的影响[J].临床和实验医学杂志,2015,14:1534-1536.
[16]路延平,秦好朴,张孟增.多种材料联合栓塞治疗食管胃底静脉曲张临床疗效分析[J].介入放射学杂志,2011,20:566-568.
[17]周国锋,郑传胜.部分性脾动脉栓塞对门脉高压患者门脉血流动力学的影响[J].实用放射学杂志,2001,17:754-756.
[18]宫卫东,薛克,褚延魁,等.胃冠状静脉栓塞联合部分脾栓塞治疗食管静脉曲张出血和脾功能亢进症:与外科手术比较[J].介入放射学杂志, 2010, 19:105-109.
