对危重症患者应激性高血糖使用强化胰岛素后临床效果的观察
2018-04-12秦文波
黄 鹏 黄 寨 秦文波
(广西壮族自治区人民医院 重症医学科二区,广西 南宁 530021)
应激性高血糖(Stressful hyperglycemia,SHG)指无糖尿病史患者应激状态而发生高血糖[1]。其危害的主要原因是以细胞因子的大量分泌、负调节激素过度释放及胰岛素抵抗,引发机体水电解质的紊乱及酸碱性失衡,导致患者酸中毒及昏迷等各种并发症[2];此外还能损伤中性粒细胞和巨噬细胞功能,引起免疫力低下而发生感染或使炎症加重[3]。临床上常采用胰岛素对症治疗。本研究对危重症患者应激性高血糖的治疗中应用强化胰岛素,现将研究汇总如下。
1 资料与方法
1.1 一般资料 选择2015年4月至2016年5月广西壮族自治区人民医院收治的危重症应激性高血糖患者120例,并确认其符合本病的诊断标准,排除糖尿病患者。随机数字表法将患者分为两组,其中,对照组60例,男35例,女25例,年龄25~75岁,平均(42.4±13.5)岁。其原发病为脑血管病26例,感染性休克13例,重症肺炎12例,尿毒症9例;观察组60例,男46例,女14例,年龄23~78岁,平均(43.6±12.9)岁。其原发病为脑血管病19例,感染性休克12例,重症肺炎15例,尿毒症14例。两组在性别、年龄及原发病等均无统计学差异(P>0.05),具有可比性。
1.2 治疗方法 两组病患均给予常规抗感染以及电解质平衡调节等基础治疗。对照组给予常规胰岛素治疗,采用短效胰岛素,根据血糖水平确定所需剂量,每日3~4次皮下注射,将空腹血糖控制在10.0~11.1 mmol·L-1之间;观察组用微量泵泵入胰岛素进行强化治疗,泵速为2 U·h-1,每2 h测1次血糖,将空腹血糖控制在6.1~7.4 mmol·L-1之间。
1.3 观察指标 比较两组的ICU住院时间、机械通气时间以及院内感染率、多器官功能衰竭(MODS)发生率及病死率,并观察两组治疗前及治疗后的血糖水平:空腹血糖、餐后2h血糖和空腹胰岛素水平。
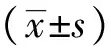
2 结果
2.1 两组治疗前后血糖指标改善比较 治疗前两组空腹血糖、餐后2h血糖、空腹胰岛素比较差异无统计学意义(P>0.05);治疗后两组空腹血糖、餐后2h血糖、空腹胰岛素均显著低于本组治疗前(P<0.05);且观察组治疗后空腹血糖、餐后2h血糖、空腹胰岛素均显著低于对照组治疗后(P<0.05)。见表1

表1 两组治疗前后血糖指标改善比较(mmol/L)
注:与治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
2.2 两组ICU住院时间、机械通气时间比较 观察组ICU住院时间、呼吸机使用时间分别为9.42±1.62h,6.09±1.21h;对照组分别为20.01±1.93h,17.63±2.08h观察组ICU住院时间、呼吸机使用时间均显著短于对照组,两组比较有显著性差异(P<0.05)。
2.3 两组预后指标比较 观察组院内感染率、MODS发生率及病死率分别为8.33%(5/60),6.67%(4/60),1.67%(1/60);对照组26.67%(16/60),18.33%(11/60),6.67%(4/60)。观察组显著低于对照组,有显著性(P<0.05);观察组低血糖发生率为11.67%(7/60),对照组10.00%(6/60),两组比较无差异(P>0.05)。
3 讨论
有研究表明,危重患者使用强化胰岛素治疗后可将血糖维持在正常水平(<6.1 mmol/L-1),能缩短呼吸机使用时间及气管插管留置时间,并且能减少患者的并发症发生率,降低患者的病死率[4]。由于强化胰岛素治疗能快速降低血糖,将危重患者血糖控制在6.1-7.4mmol/L-1水平,很大程度上降低感染以及MODS的发生率及死亡率,并能抑制炎症反应,促进合成代谢,迅速抑制炎症介质的生成,减缓碳水化合物代谢,加快伤口愈合,直接改善预后[5]。本研究通过对危重症患者应激性高血糖使用强化胰岛素治疗,发现ICU住院时间、呼吸机使用时间、院内感染发生率、MODS发生率、死亡率均较常规胰岛素治疗的对照组明显降低(P<0.05),更有利于血糖的控制。但是应用强化胰岛素治疗也有可能发生低血糖,因此在使用强化胰岛素治疗之前应当告知患者及家属其风险性,对于发生低血糖情况应及时采取防治措施,尽快提升血糖,以避免导致患者昏迷、抽搐、不可逆的脑损害和心搏骤停。
[参考文献]
[1]黎敏.重症患者的血糖监测及控制[J].世界最新医学信息文摘,2015,15(91):96-97.
[2]吴清松,饶平.强化胰岛素与常规胰岛素对颅脑创伤患者术后应激性高血糖的疗效比较[J].医学综述,2016,23(09):1787-1790.
[3]李勃.危急重患者应激性高血糖控制水平与患者预后情况的临床相关性研究[J].解放军药学学报,2016,32(02):177-179.
[4]Gibson BR, Galiatsatos P, Rabiee A,et al.Intensive insulin therapy confers a similar survival benefit in the burn intensive care unit to the surgical intensive care unit[J]. Surgery, 2009,146(5):922-30.
[5]张勇.浅析危重症患者应用胰岛素治疗应激性高血糖的疗效[J].中国医药指南,2016,14(13):98-99.
