低出生体质量儿PICC置管后导管相关并发症的相关因素分析*
2018-01-05李智英司徒妙琼吕林华
李智英,司徒妙琼,吕林华
(中山大学附属第一医院儿科,广州 510080)
低出生体质量儿PICC置管后导管相关并发症的相关因素分析*
李智英,司徒妙琼,吕林华
(中山大学附属第一医院儿科,广州 510080)
外周导入中心静脉置管(peripherally inserted central catheters ,PICC)具有减少患者反复静脉穿刺,提高医务人员工作效率及能较长时间留置等优点,在临床上广泛应用[1]。尤其是低出生体质量儿需要较长时间的静脉营养及药物治疗,因此近年PICC技术被应用于新生儿治疗中,并被迅速推广。国外文献报道新生儿PICC后引起导管相关并发症的发生率为32%~57%(0~39/1 000导管日)[2-3];国内文献报道早产儿PICC后引起导管相关并发症的总发生率为10%~48%(12/1 000导管日至23/1 000导管日)[4-5]。低出生体质量儿PICC导管相关并发症的发生率较高并受到重视,但低出生体质量儿采用不同置管途径与PICC导管相关并发症发生的相关性研究较少[6]。本文通过研究低出生体质量儿PICC导管相关并发症发生的相关因素,探讨最佳的置管部位、留置时间及方法,为临床低出生体质量儿PICC操作提供一定参考依据。
1 资料与方法
1.1一般资料 本研究于2012年1月至2016年6月选取入住某综合医院新生儿科低出生体质量儿,研究对象纳入标准:体质量小于2 500 g,经过医生评估因需长时间静脉治疗或使用静脉刺激性大、高渗透压的药物而需要PICC的新生儿。排除标准:出生时合并有感染、出凝血功能障碍的新生儿;出生时诊断有血管先天畸形的新生儿。根据纳入和排除标准选取PICC低出生体质量儿413例,其中男201例,女212例;胎龄小于32周207例,32~36周206例;体质量小于1 500 g 201例,1 500~2 500 g 212例。
1.2方法
1.2.1PICC操作方法、维护、拔管 (1)方法,本组413例低出生体质量儿置入导管均为外周中心静脉单腔导管(美国Utah公司生产,规格1.9F型)。置管前经家长同意并签署知情同意书,操作过程参照2011年美国静脉输液护理学会(INS)编写的《输液治疗护理实践标准》的要求为指导蓝本[1],全部操作均由获得静脉治疗专科护士专业资格证书的护理人员操作。置入时间均为出生后24~48 h。置管途径根据血管弹性、完整性、穿刺部位的皮肤状况等选择血管及穿刺部位。采用最大限度的无菌屏障,保证术野无菌,按照从穿刺点到右胸锁关节的长度,测量置管长度;穿刺部位使用0.5%安多福液消毒;使用改良后塞丁格技术置管;置管部位使用透明、半透气聚氨酯敷料覆盖;通过X射线技术定位,确保导管尖端位置位于上腔静脉的下1/3段至与右心房的连接处(相当于胸3至胸4的体表投影)。(2)维护,PICC后每24小时用10 mL生理盐水冲管,再用含18 U/mL 肝素的溶液10 mL冲管。置管后第2天更换敷料1次,其后每间隔5~7 d更换敷料1次,如有血迹、污迹、松脱立即更换。(3)拔管,如果患者不需要静脉营养,或专科护士判断为导管栓塞、导管相关血栓、感染等并发症并无法处理者,需及时拔除管道。
1.2.2观察指标 (1)置管途径:本研究的置管途径包括贵要静脉、腋静脉、正中静脉、头静脉、颞静脉,因考虑到正中静脉与头静脉的生理解剖特点相似[6],故将两者合并为一组进行观察并分析。(2)PICC导管相关并发症诊断:根据美国静脉输液护理学会关于“输液相关并发症”判断标准[7]。静脉炎:疼痛、压痛、红斑、发热、肿胀、硬结、化脓或可触及的静脉索;导管栓塞:导管内无法抽吸血液、输液时伴局部疼痛和/或皮下水肿;导管相关静脉血栓:肢体、肩部、颈部或胸部疼痛、肿胀、外周静脉充盈;感染:导管细菌定植(catheter colonization),导管官腔或尖端经过半定量或定量方式培养细菌阳性;导管相关血流感染(central line-associated bloodstream infection,CLABSI):患者在留置中央导管期间或拔出中央导管48 h内发生的原发性,且与其他部位存在的感染无关的血流感染[8]。临床上通常把导管尖端细菌培养与患者血液培养出同一菌群,作为导管相关血流感染的诊断标准。监测方法:每天测量穿刺部位肢体臂围、穿刺点皮肤情况、体温变化并记录,观察。每周监测1次白细胞数、C反应蛋白。导管拔除后剪取尖端约5 cm置无菌培养皿进行细菌培养,如出现发热、反应低下、腹胀者,立即抽取血培养。
1.2.3资料收集 使用经专家设计的统计表,包括:患者一般信息、观察指标、留置时间、患者转归及特殊情况等。由专人对统计表进行核实登记。

2 结 果
2.1低出生体质量儿PICC置管途径及导管相关并发症发生率 置管途径选择贵要静脉者215例,发生导管相关并发症45例(发生率20.9%);正中静脉或头静脉共23例,发生导管相关并发症共8例(发生率34.8%);颞静脉12例,发生导管相关并发症2例(发生率16.7%);腋静脉163例,发生导管相关并发症12例(发生率7.4%)。
2.2低出生体质量儿PICC导管相关并发症发生情况 本研究413例低出生体质量儿,总导管日为8 969 d,发生导管相关并发症 67例(占16.2%,7.47/1 000导管日),并发症包括机械性静脉炎(45例)、感染(12例)、导管栓塞(8例)、导管相关静脉血栓(2例)。发生感染的低出生体质量儿3例确诊为导管相关血流感染,9例诊断为导管尖端细菌定植。
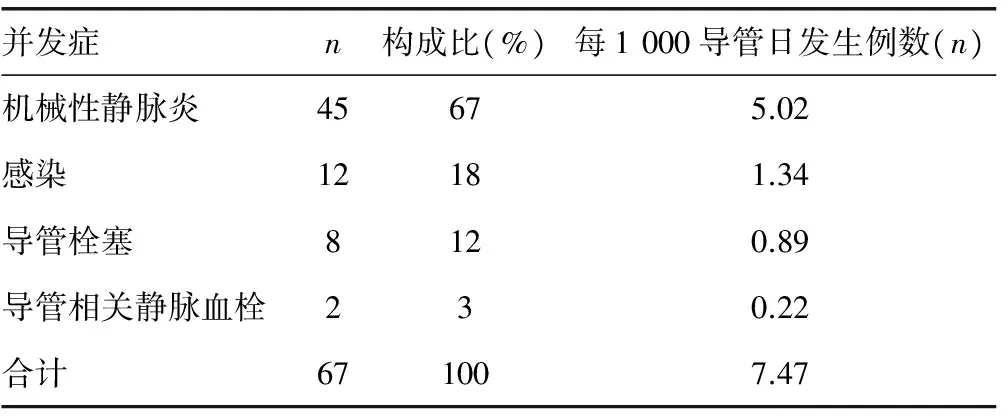
表1 低出生体质量儿PICC导管相关并发症发生情况(n=67)
2.3低出生体质量儿PICC导管相关并发症发生的单因素分析 不同胎龄、不同性别的低出生体质量儿PICC导管相关并发症的发生比较差异无统计学意义(P>0.05);体质量为1 500~<2 500 g的新生儿PICC导管相关并发症的发生与体质量小于1 500 g低出生体质量儿比较差异有统计学意义(P<0.05)。选用不同置管途径的低出生体质量儿其导管相关并发症的发生差异有统计学意义(P<0.01),有导管相关并发症的新生儿管道留置时间比无导管相关并发症的短,差异有统计学意义(P<0.01)。见表2。
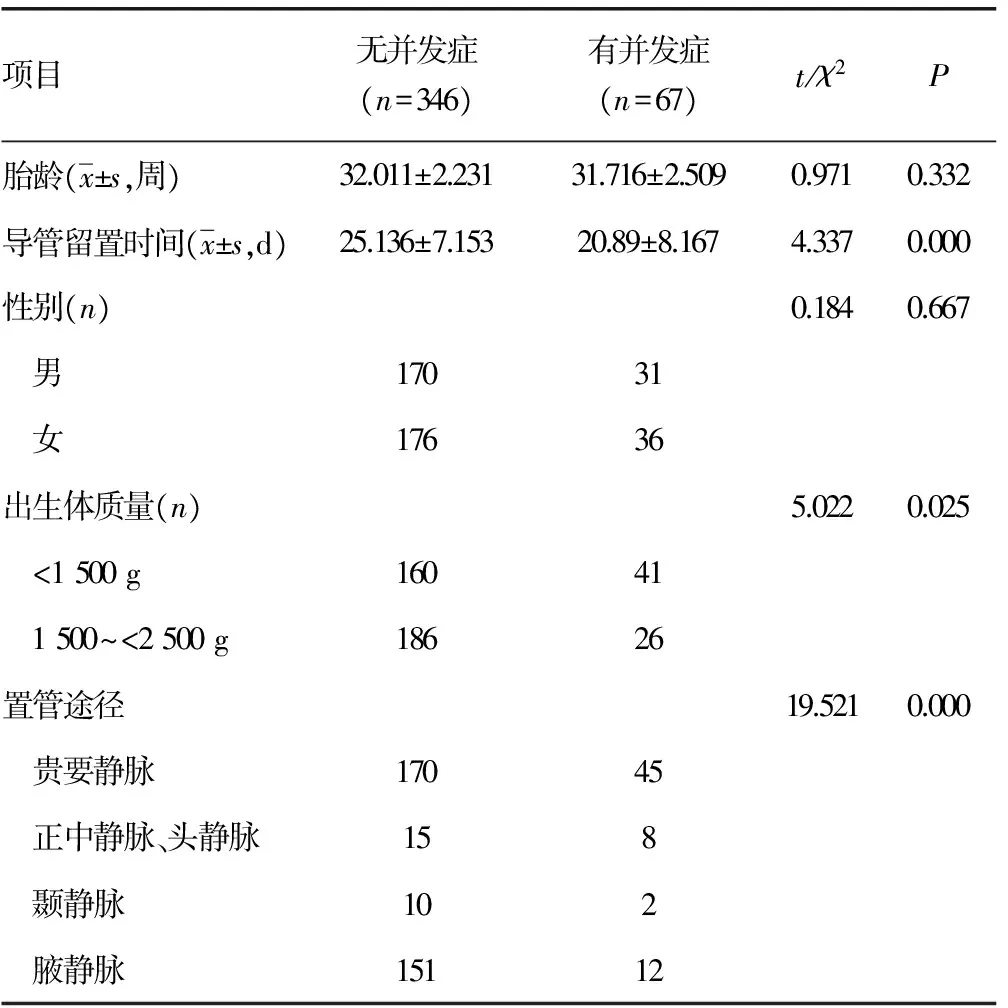
表2 PICC导管相关并发症的单因素分析
2.4PICC导管相关并发症发生的多因素分析 在单因素分析的基础上,以是否发生并发症为因变量,以出生体质量、置管途径、留置时间等作为自变量进行二分类Logistic回归分析。自变量赋值:出生体质量<1 500 g为“1”,1 500~<2 500 g为“0”。置管途径(哑元化):选择贵要静脉为(1,0,0),正中静脉、头静脉为(0,1,0),颞静脉为(0,0,1),腋静脉为(0,0,0)。结果显示:体质量、置管途径及留置时间进入Logistic回归方程,其中体质量、留置时间是保护因素,置管途径为危险因素。出生体质量越低,发生PICC导管相关并发症的风险越大。置管途径为贵要静脉的低出生体质量儿发生PICC导管相关并发症的风险是选择腋静脉置管低出生体质量儿的2.96倍。见表3。
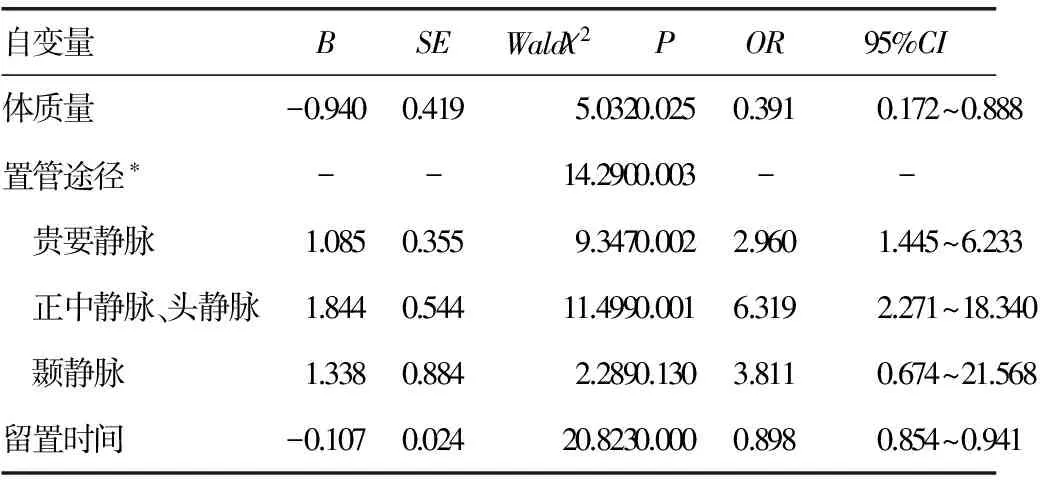
表3 影响PICC导管相关并发症发生的多因素 Logistic回归分析
*:以腋静脉为参照;-:此项无数据
3 讨 论
3.1低出生体质量儿PICC导管相关并发症的发生情况 尽管PICC技术在临床已广泛使用,一些研究报道称新生儿的并发症发生率高于成年人,而早产儿或低体质量并发症亦高于足月新生儿[9]。但是,相对于低出生体质量儿留置PICC后引起导管相关并发症的发生率文献报道结果不一致,本研究结果显示低出生体质量儿PICC引起导管相关并发症的发生率为16.2%(7.47/1 000导管日),与国内外相关研究相比[10-12],处于较低水平。这可能与本院操作人员均为专科护士,经过严格的训练及严格遵守PICC操作及维护规范有关。虽然,目前国内外有不少的研究报道PICC导管相关并发症的发生率差异很大,但是,尚未有指南指出,发生率多少才是“可接受”或“不可接受”范围[13]。尤其是在新生儿重症监护室,早产儿置管率较高,其导管相关并发症的发生率直接影响患者生命安全及PICC技术的应用价值[14]。
3.2低出生体质量儿不同置管途径影响PICC导管相关并发症的发生 不同置管途径对并发症的影响中,有研究报道肘下静脉比肘上静脉置管发生感染、静脉炎、血栓、堵塞的发生率高,差异有统计学意义(P<0.05)[15]。在本研究结果提示:腋静脉置管的导管相关并发症发生率最低为7.4%,正中静脉或头静脉置管的导管相关并发症最高,占34.8%,贵要静脉次之占20.9%,与上述研究结果一致。虽然美国静脉输液护理学会拟定的“输液治疗护理实践标准”推荐:PICC置管选择首选上肢的贵要静脉,其次为肘正中静脉或头静脉、腋静脉及颞静脉等。但本研究结果显示不同置管途径是低出生体质量儿PICC导管相关导管相关并发症的相关因素,并进入回归方程,其中贵要静脉的低出生体质量儿发生并发症风险是选择腋静脉置管低出生体质量儿的2.96倍,正中静脉或头静脉置管的导管相关并发症是腋静脉置管的6.319倍。这可能与本研究对象的导管相关并发症主要表现为机械性静脉炎,其发生原因与低出生体质量儿静脉生理解剖特点有关,体质量越低,血管的管腔越小,受机械性刺激的损伤越大;而腋静脉位于肘部的上方,管腔较粗,能减轻导管对血管内皮的机械损伤;同时由于腋静脉较靠近上腔静脉,置管长度较短,能有效减少因体内导管长度引起感染的导管相关并发症风险[16]。同时结果提示,低出生体质量儿留置PICC的途径应考虑其体质量及血管的实际情况,可优先选择腋静脉作为置管途径。
3.3低出生体质量儿PICC发生导管相关并发症的其他危险因素分析 在PICC引起的导管相关并发症的众多危险因素中,部分研究者认为导管相关并发症与患儿出生胎龄、出生体质量、基础疾病等有关[17-18]。亦有研究者认为导管相关并发症与胎龄、出生体质量无关,与脂肪乳剂的使用、置管部位、留置时间有关[19-20]。本研究结果显示不同出生胎龄的低出生体质量儿其导管相关并发症的发生率差异无统计学意义,这可能受个体差异及双胎等因素影响。但不同低出生体质量儿其导管相关并发症发生率差异有统计学意义(P<0.05);并进入回归方程,出生体质量越小,发生导管相关并发症的风险越高,这可能与低出生体质量儿免疫系统功能低下及血管生理特性有关[18]。结果提示当低出生体质量儿使用PICC技术时,体质量越低,出现导管相关并发症的风险越大,越需加强导管相关并发症的指标监测及时发现并处理导管相关并发症。留置时间被认为是导管相关并发症的危险因素之一,本研究结果显示两者呈负相关,这可能与本组研究对象出现的导管相关并发症以机械性静脉炎为主(占67.2%),而且出现时间通常在置管7 d之内,有11例低出生体质量儿在出现静脉炎、堵管、感染、血栓等导管相关并发症后处理无效拔管,故其总体留置时间明显低于无导管相关并发症的低出生体质量儿。提示导管相关并发症应尽早处理,及时拔除可能存在发生导管相关并发症风险的导管,尽量缩短留置时间以保证留置管道的安全[21]。
综上所述,低出生体质量儿在使用PICC的过程中,应注意置管操作、置管途径及导管维护,关注在PICC留置期间无导管相关并发症发生,及时发现并处理导管相关并发症;尤其是低出生体质量儿,选择合适的置管途径很关键,尽量选择粗、直的静脉,并减少体内置管长度及时间,以降低导管相关并发症的发生风险,达到安全使用的目的。笔者建议在PICC技术的实践指南或标准中增加针对低出生体质量儿的操作及护理标准,以便指导临床护士工作。
[1]Gorski LA.Infusion Nursing Standards of Practice[J].J Infus Nurs,2007,30(1):20.
[2]Bulbul A,Okan F,Nuhoglu A,et al.Percutaneously inserted central catheters in the newborns:a center′s experience in turkey[J].J Maternal-Fetal Neonatal Medi,2010,23(6):529-535.
[3]Barrier A,Williams DJ,Connelly M,et al.Frequency of peripherally inserted central catheter complications in children[J].Pediatric Infect Dis J,2012,31(5):519-521.
[4]杨江兰,汤晓丽.PICC在早产儿肠外营养中的应用效果评价[J].护理学报,2010,17(9A):54-57.
[5]陈淑华,温园香,冯艳萍,等.经外周中心静脉导管置入术在极低出生体质量儿中的应用[J].中华现代护理杂志,2012,18(26):3134-3136.
[6]姚志彬.医用解剖学[M].北京:人民卫生出版社,2009:128.
[7]胡永群,刘欢,朱立珍.早产儿PICC不同置管途径的探讨[J].护理学杂志,2010,27(21):54-55.
[8]Centers for Disease Control and Prevention.NHSN paient safety component key terms[EB/OL].[2016-09-01].http://www.cdc.gov/nhsn/PDFs/pscManual/16pscKey Terms_current.pdf.
[9]Advani S,Reich NG,Sengupta A,et al.Central line-associated bloodstream infection in hospitalized children with peripherally inserted central venous catheters:extending risk analyses outside the intensive care unit[J].Clin Infect Dis,2011,52(9):1108-1115.
[10]谢巧庆,迟春昕.新生儿经外周静脉置入中心静脉导管相关并发症分析及护理对策[J].中华医院感染学杂志,2013,23(3):583-584.
[11]Dudeck MA,Horan TC,Peterson KD,et al.National Healthcare Safety Network (NHSN) report,data summary for 2010,device-associated module[J].Am J Infect Control,2011,39(10):798-896.
[12]楼晓芳,陈正,吕华,等.NICU经外周置入中心静脉导管相关感染的调查[J].中华护理杂志,2006,41(4):375-377.
[13]Hearnshaw SA,Thompson NP.Use of parenteral nutrition in hospitals in the north of England[J].J Hum Nutr Diet,2007,20(1):14-23.
[14]Van den Hoogen A,Brouwer MJ,Gerards LJ,et al.Removal of percutaneously inserted central venous catheters in neonates is associated with the occurrence of sepsis[J].J Acta Pediatrica,2008,97(9):1250-1252.
[15]付阿丹.不同部位置入PICC导管后并发机械性静脉炎的观察[J].护理研究,2010,24(5B):1246.
[16]Milstone AM,Sengupta A.Do prolonged peripherally inserted central venous catheter dwell times increase the risk of bloodstream infection? [J].Infect Control Hosp Epidemiol,2010,31(11):1184-1187.
[17]Levy I,Bendet M,Samra Z,et al.Infectious Complications of Peripherally Inserted Central Venous Catheters in Children[J].Pediatr Infect Dis J,2010,29(5):426-429.
[18]叶丽梅,刘红,陈丽.专项培训对PICC并发症及留置时间的影响[J].解放军护理杂志,2010,21(8B):1246-1247.
[19]陈丽萍,范葵娣,李于凡,等.早产儿应用PICC发生静脉炎的相关因素分析与对策[J].护理学报,2011,18(3A):58-60.
[20]Chow LM,Friedman JN,Macarthur C,et al.peripherally inserted central catheter fracture and embolization in the pediatri population [J].J Pediatr,2003,142(2):141-144.
[21]Hussain S,Gomez MM,Wludyka P,et al.Survival times and complications of catheters used for outpatient parenteral antibiotic therapy in children[J].Clin Pediatr (Phila),2007,46(3):247-251.
广东省医学科研指令性课题项目(C2011007)。
李智英(1972-),副主任护师,硕士,主要从事儿科护理的研究。
10.3969/j.issn.1671-8348.2017.34.048
R722.6
C
1671-8348(2017)34-4886-03
2017-08-18
2017-09-26)
