糖尿病周围神经病变120例临床分析
2017-12-05曹倩
曹倩
糖尿病周围神经病变120例临床分析
曹倩
目的:探讨糖尿病周围神经病变的神经电生理特点以及与血糖水平的关系。方法选择怀远县第二人民医院收治的120例糖尿病周围神经病变的患者,进行神经电生理检查、糖化血红蛋白及餐后2 h血糖检测。结果全部患者神经电生理异常率81%,其中运动神经异常率67%,感觉神经异常率76%;腓神经传导异常率71%,F波异常率62%。病程超过10年神经电生理检查异常率96%,且神经电生理异常情况和糖化血红蛋白及餐后2 h血糖水平有关。结论神经电生理检查是糖尿病周围神经病变的一种有价值的诊断手段,特别是联合神经电生理检测更有利于对糖尿病周围神经病变的早期诊断,积极良好的控制血糖及糖化血红蛋白水平,保持血糖稳定,有利于疾病的控制。
糖尿病周围神经病变; 神经电生理检查; 糖化血红蛋白
糖尿病周围神经病变又称慢性远端对称性感觉运动性多发性神经病,是指在排除其它原因的情况下,糖尿病患者出现周围神经功能障碍相关的症状和(或)体征的病变。糖尿病周围神经病变的患病率由于诊断标准不同差异较大(28%~90%),是最常见的糖尿病神经系统并发症[1]。在临床上,神经电生理检测是诊断糖尿病性神经病变的主要方法,可准确早期地反映此类病变的严重程度[2]。在本次资料中,对120例糖尿病周围神经病变患者进行神经电生理,糖化血红蛋白,餐后2 h血糖检查,分析神经电生理检查在诊断糖尿病周围神经病变方面的临床价值,并探讨其与血糖水平的关系,现报告如下。
1 资料与方法
1.1 资料 选择2014年4月-2016年4月我院内科收治的120例糖尿病周围神经病变患者,病情均符合糖尿病周围神经病变的诊断标准。120例患者中男66例,女54例,年龄40~79岁;病程4个月~20年;其中肢体麻木感觉迟钝83例,烧灼疼痛感27例,肢体乏力11例;糖尿病足3例。所有病例排除非糖尿病所引起的神经病变。
1.2 方法 采用日本光电MEB-9200K肌电诱发电位仪进行神经传导检查(NCS)和F波检测。检查室无干扰源,环境安静,室温控制在25℃左右,皮温保持在30℃左右。检测项目:正中、尺、腓总神经的运动传导速度(MCV)和复合肌肉动作电位波幅(CMAP),正中、尺、腓浅神经的感觉传导速度(SCV)和感觉神经动作电位波幅(SNAP),以及正中神经F波的潜伏期和F波的出现率。运动神经异常包含MCV和(或)CMAP异常,感觉神经异常包含SCV和(或)SNAP异常,F波异常包含潜伏期延长和(或)出现率低。所有对象均于入院后次日抽取静脉血检测糖化血红蛋白及餐后2 h血糖。
2 结果
2.1 神经电生理检查异常情况 见表1。
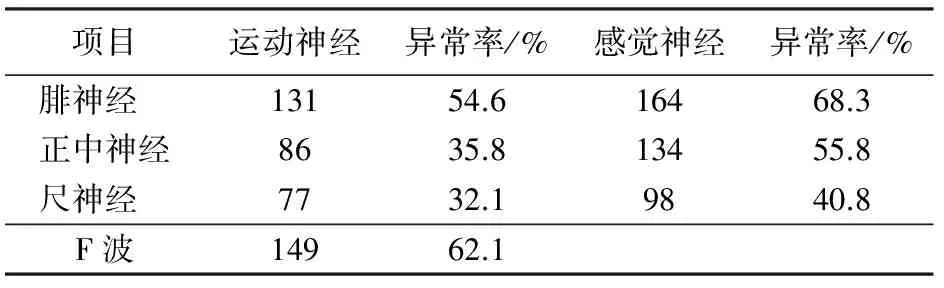
表1 神经电生理检查异常情况
2.2 不同病程神经电生理异常情况比较 按病程将患者分为<2年,2~10年,>10年3组。病程越长,神经电生理检测异常率越高。见表2。
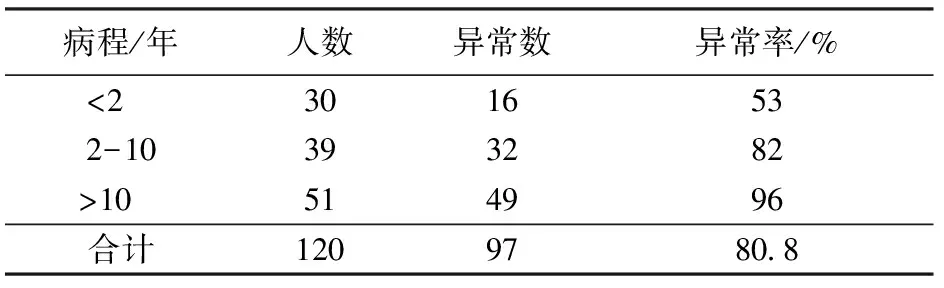
表2 不同病程患者神经电生理检查异常情况比较
2.3 糖化血红蛋白、餐后2 h血糖与神经电生理异常情况比较 分为糖化血红蛋白≥7%和<7%组,餐后2 h血糖≥11.1 mmol/L和<11.1 mmol/L组。见表3。
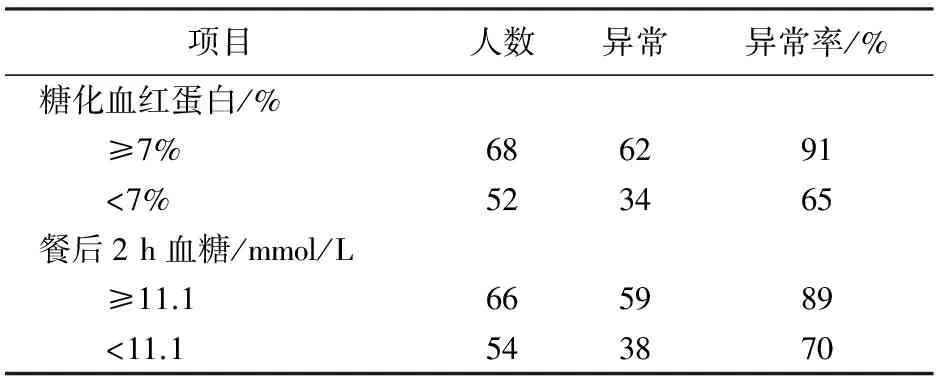
表3 不同血糖水平患者神经电生理检查异常情况比较
3 讨论
糖尿病是一种由多病因引起的慢性高血糖为特征的终身性代谢性疾病,与恶性肿瘤,心血管疾病,脑血管疾病一样,成为威胁人类健康和生命的疾病。糖尿病疾病本身有代谢异常,其各种较为严重的并发症,对患者的健康和生命造成严重的影响[3]。糖尿病周围神经病变是糖尿病最为常见的并发症之一,常为对称性多发性神经病。发病机制较为复杂,很可能与代谢障碍有关。糖尿病的神经组织中,山梨醇含量增高,其在雪旺细胞的聚集可造成渗透性损伤并伴有节段性脱髓鞘。另外,微血管病变也是重要原因。因高血糖等多种因素造成血管内皮细胞损伤管腔狭窄,从而引起神经微血管病变及血流量降低,使周围神经组织缺血缺氧,引发神经病变[4]。患者的临床表现轻者为袜套、手套样感觉异常,手足疼痛麻木;重者则皮肤溃烂,甚至截肢;对患者的生命质量造成严重影响。根据肢体的对称性感觉障碍,末端明显的弛缓性瘫痪,自主神经功能障碍,神经电生理检查及神经肌肉活检的改变,诊断并不困难。而神经电生理测定有助于早期诊断亚临床病例。神经传导检查(NCS)是诊断糖尿病周围神经病变的常用方法,可评价大直径有髓Aα,Aβ纤维功能,曾被认为是诊断周围神经疾病的金标准。传统NCS检查只能了解患者周围神经远端传导情况,而F波能对机体近端运动神经功能进行评价。在本次资料的120例患者中,有82例患者在神经电生理检查中出现腓浅神经感觉传导异常,比例高于其他神经传导。且本次资料表明SCV异常高于MCV,即感觉神经较运动神经更易受累,下肢腓神经比上肢损伤严重。此结果与相关文献报道相符[5]。上述120例患者联合检查总异常率81%,均显著高于单支神经的神经传导,联合检查可提高糖尿病周围神经病的早期检出率。在吸烟、年龄超过40岁以及血糖控制差的糖尿病患者中神经病变的患病率更高[6]。本次资料中,病程超过10年的患者神经电生理异常率明显增高。且餐后2 h血糖及糖化血红蛋白控制欠佳的患者神经电生理异常率亦增高。糖化血红蛋白(HbA1c)反映患者近8~12周平均血糖水平。流行病学和循证医学研究证明,HbA1c能稳定、可靠地反映患者的预后,可作为反映平均血糖和评价血糖控制的金标准。本资料显示长期的糖代谢紊乱在糖尿病周围神经病的发病中起到重要作用。早期严格控制血糖是治疗糖尿病神经并发症的关键,控制好血糖可以减少糖尿病神经病变的发生和防止糖尿病神经病变的进一步发展。但是即使良好的血糖控制仍不能完全改善神经功能,而且严格的血糖控制容易引起严重低血糖,甚至昏迷、癫痫发作,还可能引起急性疼痛性神经病变的发生。所以,避免血糖大幅度波动,寻找最佳的血糖控制速度非常必要[7]。在本资料中有3例糖尿病足患者,患足侧腓神经NCS均未引出波形,严重受损。糖尿病足是指下肢远端神经异常和不同程度周围血管病变相关的足部溃疡、感染和(或)深层组织破坏。是糖尿病最严重和治疗费用最多的慢性并发症之一,是糖尿病非外伤性截肢的最主要原因。糖尿病周围神经病变是糖尿病足发病的原因之一,也是诱发足皮肤损伤最常见的原因。糖尿病合并下肢周围神经病变患者,尤其无痛性神经病变,因保护性感觉丧失而忽略小的皮肤损伤,导致足溃疡出现和加重甚至截肢。因此,提高糖尿病周围神经病的早期诊断对糖尿病足的预防起到重要作用[8]。
综上所述,神经电生理检查对糖尿病周围神经病变的诊断有着重要意义,特别是联合神经电生理检测更有利于提高糖尿病周围神经病变的早期诊断,值得临床推广和应用。目前糖尿病周围神经病变已经成为无法治愈的高发病,早期病变呈相对可逆。积极良好的控制血糖及糖化血红蛋白水平,保持血糖稳定,有利于患者预后,值得临床应用。
[1] 陈灏珠,林果为.实用内科学[M].13版.北京:人民卫生出版社,2009:1050.
[2] 游玉红.神经肌电图检查检测2型糖尿病患者运动神经和感觉神经传导速度的临床意义[J].中国医疗前沿,2013,8(5):49-50.
[3] 李雅博,关玉华.80例糖尿病周围神经病患者肌电图分析[J].新疆医学,2015,45(7):957-960.
[4] 卢祖能,曾庆杏,李承宴,等.实用肌电图学[M].北京:人民卫生出版社,2000:858.
[5] 周怀志,陈晓燕.神经电生理检测诊断糖尿病早期周围神经病变的意义[J].河北医药,2002,24(4):262-263.
[6] 周智,彭彬,卢祖能,等.糖尿病周围神经病电生理特点及与血糖水平的关系[J].卒中与神经疾病,2014,12(6):343-346.
[7] 胡仁明,樊东开.糖尿病周围神经病变诊疗规范[J].中国糖尿病杂志,2009,17(8):638-640.
[8] 刘芳.糖尿病足与周围神经病变[J].糖尿病临床,2015,9(5):247-251.
安徽省怀远县第二人民医院 神经内科,233400
曹倩(1985-),女,医师,大学。
10.14126/j.cnki.1008-7044.2017.06.024
R 587.1
A
1008-7044(2017)06-0687-03
2017-02-15)
