不同剂量舒芬太尼复合瑞芬太尼在小儿扁桃体腺样体切除术中的应用
2017-11-01冯金芳李再华
冯金芳,李再华,张 京*
(江苏省宿迁市泗洪县分金亭医院,江苏 宿迁 223900)
不同剂量舒芬太尼复合瑞芬太尼在小儿扁桃体腺样体切除术中的应用
冯金芳,李再华,张 京*
(江苏省宿迁市泗洪县分金亭医院,江苏 宿迁 223900)
目的探讨不同剂量舒芬太尼复合瑞芬太尼在小儿扁桃体腺样体切除术中的应用。方法将60例扁桃体腺样体肥大患儿随机分为3组。A组为舒芬太尼0.4 ug/kg,B组为舒芬太尼0.5 ug/kg,C组为舒芬太尼0.6 ug/kg麻醉诱导,术中持续泵注瑞芬太尼和丙泊酚。结果A组较B组和C组血压升高、心率增快;手术结束至呼吸恢复时间,手术结束至拔管时间C组较A组和B组时间延长;术后不良反应观察A组较B组和C组多,但C组患儿清醒程度差。结果B组效果最佳。结论舒芬太尼0.5 ug/kg复合瑞芬太尼在小儿扁桃体腺样体切除术中血流动力学平稳,呼吸恢复快,术后镇痛效果好,不良反应少。
舒芬太尼;瑞芬太尼;小儿;扁桃体腺样体切除术
小儿扁桃体腺样体切除是治疗儿童阻塞性睡眠呼吸暂停低通气综合症(OSAHS)的有效治疗方法,由于手术刺激强,应激反应大,时间短,而且要求苏醒迅速彻底,镇痛完善,无躁动,所以麻醉要求高。舒芬太尼和瑞芬太尼是新型的μ阿片受体激动剂,且舒芬太尼镇痛效果强,瑞芬太尼作用时间短,无蓄积。本文旨探讨舒芬太尼复合瑞芬太尼在小儿扁桃体腺样体切除术的最佳剂量。
1 资料与方法
1.1 一般资料
选择择期行扁桃体、腺样体切除术的患儿60例,年龄3~12岁,体重15~38 kg,ASA分级Ⅰ~Ⅱ级,术前2周无呼吸系统疾病,随机分为3组:舒芬太尼0.4 ug/kg(A组),舒芬太尼0.5 ug/kg(B组),舒芬太尼0.6 ug/kg(C组)。
1.2 麻醉方法
术前禁食6小时,禁饮2小时,无术前用药。入室后建立静脉通道,不配合患儿予以氯胺酮1 mg/kg,连接监护仪监测血压、心率、SPO2、PETCO2,麻醉诱导阿托品0.01 mg/kg,地塞米松0.1 mg/kg,托烷司琼0.05~0.1 mg/kg,丙泊酚1~2 mg/kg,苯磺顺阿曲库铵1~2 mg/kg,舒芬太尼(A组0.4 ug/kg,B组0.5 ug/kg,C组0.6 ug/kg),经口明视下气管插管,接麻醉机机械通气,PETCO2维持在35~45 mmHg之间。麻醉维持丙泊酚4~6 mg/kg.min,瑞芬太尼4~6 ug/kg.min微量泵注。术中视手术时间追加苯磺顺阿曲库铵0.2~0.5 mg/kg。手术结束时停止泵注,待患儿自主呼吸恢复后,新斯的明0.01 mg/kg,阿托品0.01 mg/kg拮抗。患儿不吸纯氧5~10分钟,SPO2维持在95%以上,完全清醒后吸净口咽部血液及分泌物后拔除气管导管。观察患儿无躁动、无呛咳、无呕心呕吐等不良反应后,送回病房。
1.3 监测及观察指标
分别记录入手术室麻醉诱导前(T1),插管时(T2),插管后5 min(T3),手术开始时(T4),开始后5 min(T5),开始后10 min(T6),拔管时(T7),拔管后5 min(T8)时的MAP和HR。观察手术结束至呼吸恢复时间,手术结束至拔管时间。观察拔管后清醒程度(清醒、嗜睡)、疼痛(轻度、中度、重度)、躁动、呛咳、恶心呕吐等不良反应情况。
1.4 统计分析
采用SPSS 13.0统计学软件对数据进行处理,计量资料采用均数±标准差(±s)表示,组间比较采用x2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 3组患儿不同时期血流动力学比较
A组较B组和C组血压升高、心率增快,差异有统计学意义(P<0.05);B组和C组血压、心率无统计学差异(P>0.05)。见表1。
表1 3组患儿各时间血流动力学的比较(±s,n=20,min)
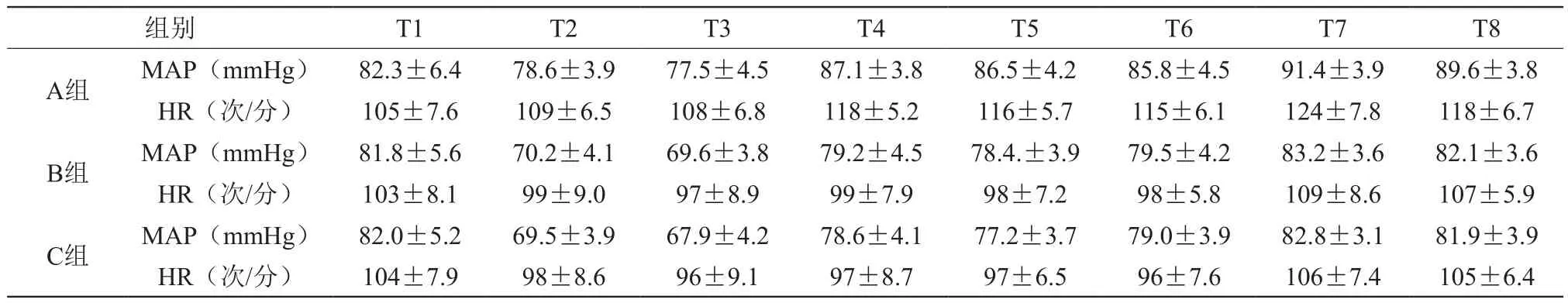
表1 3组患儿各时间血流动力学的比较(±s,n=20,min)
组别 T1 T2 T3 T4 T5 T6 T7 T8 A组 MAP(mmHg) 82.3±6.4 78.6±3.9 77.5±4.5 87.1±3.8 86.5±4.2 85.8±4.5 91.4±3.9 89.6±3.8 HR(次/分) 105±7.6 109±6.5 108±6.8 118±5.2 116±5.7 115±6.1 124±7.8 118±6.7 B组 MAP(mmHg) 81.8±5.6 70.2±4.1 69.6±3.8 79.2±4.5 78.4.±3.9 79.5±4.2 83.2±3.6 82.1±3.6 HR(次/分) 103±8.1 99±9.0 97±8.9 99±7.9 98±7.2 98±5.8 109±8.6 107±5.9 C组 MAP(mmHg) 82.0±5.2 69.5±3.9 67.9±4.2 78.6±4.1 77.2±3.7 79.0±3.9 82.8±3.1 81.9±3.9 HR(次/分) 104±7.9 98±8.6 96±9.1 97±8.7 97±6.5 96±7.6 106±7.4 105±6.4
2.2 3组患儿手术结束至呼吸恢复时间,手术结束至拔管时间比较
C组较A组和B组时间延长,差异有统计学意义(P<0.05),A组和B组时间无统计学差异(P>0.05)。见表2。
2.3 3组患儿拔管后不良反应观察
A组较B组和C组多,有5例需加用镇痛药。C组比B组并发症少,镇痛效果好,但患儿清醒程度较B组差。见表3。
表2 3组患儿手术结束至呼吸恢复时间和手术结束至拔管时间比较(±s,n=20,min)

表2 3组患儿手术结束至呼吸恢复时间和手术结束至拔管时间比较(±s,n=20,min)
组别 手术结束至呼吸恢复时间 手术结束至拔管时间A组 4.6±1.6 1 3.6±2.8 B组 4.9±1.8 1 4.1±3.2 C组 9.8±2.3 2 0.5±3.4
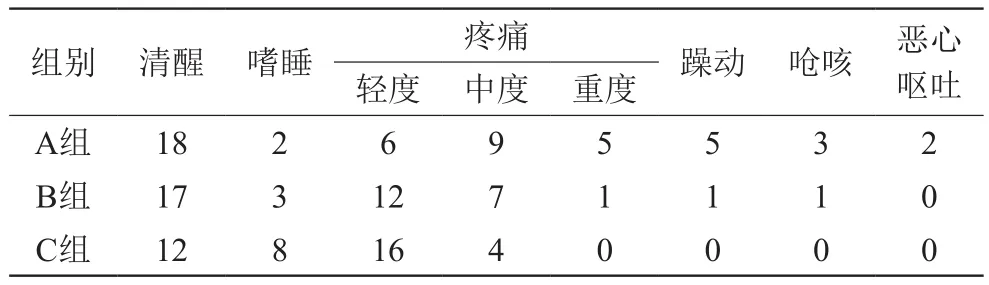
表3 3组患儿拔管后不良反应发生例数的比较(n=20,n)
3 讨 论
腺样体扁桃体切除术直接刺激敏感的咽喉部,神经末梢丰富,手术操作对血流动力学影响较大,故要求有足够的麻醉深度以消除各种不良反应[1]。而且要求患儿术后苏醒快速,保护性反射恢复,镇痛效果好,不良反应少,所以麻醉要求非常高。
舒芬太尼和瑞芬太尼都是新型的μ阿片受体激动剂,舒芬太尼是目前芬太尼家族中镇痛作用最强的,其效力为芬太尼的5~10倍,输注即时半衰期为34 min[2]。舒芬太尼适用小儿扁桃体腺样体切除术这短小手术,能抑制插管及术中的应激反应,且镇痛效果好。由于小儿机体储备少,各个系统代偿能力较差[3],在解剖生理药理方面的特殊性,对阿片类药物的敏感性较成人高[4]。在探讨舒芬太尼在小儿扁桃体腺样体切除术中最佳剂量时,结果显示B组和C组的血流动力学明显比A组平稳;在术后不良反应比较中B组和C组术后镇痛效果优于A组,但C组患儿随着舒芬太尼剂量的增加清醒程度比B组差。这也与舒芬太尼的有关研究一致:舒芬太尼可为全麻下行咽喉部手术的患儿提供术中及术后充分的镇痛和镇静,降低术后躁动发生率,从而提高患儿麻醉恢复质量和麻醉安全性[5]。
瑞芬太尼是纯μ型阿片受体激动剂,清除半衰期仅6 min,具有起效快,作用时间短,恢复迅速,无蓄积作用,麻醉深度易于控制等优点。对短小手术应用具有明显优势,停止输注后3~5 min恢复自主呼吸。对小儿扁桃体腺样体切除术这短小手术更适用,且恢复迅速,停止静脉泵注后5 min左右患儿恢复自主呼吸,符合瑞芬太尼这一特性。采用静脉输注能更好地维持稳定的血浆药物浓度,有效的控制伤害性刺激引起的血流动力学的反应[6]。该手术中我们持续静脉泵注瑞芬太尼,术中循环稳定,对患儿生理影响小,有利于术后恢复。
综上所述,舒芬太尼0.5 ug/kg复合瑞芬太尼持续泵注在小儿扁桃体腺样体切除术中血流动力学平稳,术后患儿苏醒迅速,镇痛效果好,无躁动,值得临床借鉴。
[1] 庄心良,曾因明,陈伯銮.现代麻醉学[M].北京:人民卫生出版社,2003:167-179.
[2] 刘俊杰,赵 俊.现代麻醉学[M].2版.北京:人民卫生出版社,1998:318-319.
[3] 韩冲芳,屈天昉.婴幼儿唇腭裂手术麻醉的临床分析[J].山西医科大学学报,2010:730-731.
[4] 岳 云,吴新民,罗爱伦.摩根临床麻醉学[M].人民卫生出版社,2007:168-169.
[5] 文公堂,张建国,周 菊,等.舒芬太尼与瑞芬太尼在小儿扁桃体、腺样体切除手术中麻醉的比较[J].蚌埠医学院学报,2010,35(9):896-898.
[6] 王先锋,姜 峰.瑞芬太尼复合丙泊酚在小儿腺样体肥大切除术中的应用[J].安徽医药,2010,14(3):334-335.
R614
B
ISSN.2095-8242.2017.48.9389.02
张京,E-mail:fengjinfang_fjf@163.com
本文编辑:吴 卫
