高危型HPV阳性阴道镜检查的应用价值
2017-07-20郭遂莲阮继深
郭遂莲,阮继深
(遂川县妇幼保健院,江西 遂川 343900)
高危型HPV阳性阴道镜检查的应用价值
郭遂莲,阮继深
(遂川县妇幼保健院,江西 遂川 343900)
目的:探讨采用高危型人乳头瘤病毒(HPV)感染、宫颈刮片筛查法进行宫颈癌初筛的效果以及高危型HPV初筛阳性全部纳入阴道镜检查的可行性。方法:选择2015年8月—2015年11月35~64 岁的符合筛查条件的单位职工与城镇居民3 298 例为研究对象(子宫颈完整存在),同时采用高危型HPV、传统巴氏涂片(cps)筛查。对高危型HPV16、18、31、33阳性者,除HPV16、18、31、33阳性者外的其他高危型别阳性同时宫颈细胞学检查阳性者,单纯宫颈细胞学检查阳性者具备其一即进行阴道镜检查,阴道镜检查阳性者行宫颈多点活检。结果:3 298 例宫颈癌筛查者中HPV感染率7.61%(251/3 298),其中高危型HPV感染率7.31%(241/3 298);病理诊断为不同子宫颈病变的患者中HPV高危感染率93.33%(14/15),HPV阴性率6.67%(1/15),cps为不典型鳞状上皮细胞(ASCUS)及以上阳性率80%(12/15),cps阴性(ASCUS以下)率20%(3/15)。结论:高危型HPV持续感染是宫颈癌及癌前病变发生发展的必要条件,但其基因型分布有地区、种族和年龄差异。HPV16和18型往往并不位居在前,HPV52、58、31、33、53也可能位居在前,建议HPV高危分型检测所有阳性者均应纳入阴道镜检查流程。
宫颈癌筛查;人乳头瘤病毒;传统巴氏涂片
宫颈癌是最常见的妇女恶性肿瘤,据WHO估计,我国每年新发病例13.15 万,约占世界宫颈癌新发病例的28.8%,严重威胁女性的生命健康。由于宫颈癌有较长的癌前病变阶段,因此宫颈细胞学检查和/或HPV分型检测可使宫颈癌得到早期诊断和早期治疗。近二三十年的研究已公认持续性高危型HPV感染是宫颈癌的必要条件。有报道称,高危型HPV的持续感染者患CINⅢ的风险增加100~300倍,而高危型HPV阴性者在随后的2 年内发生高度鳞状上皮不典型增生(HGSIL)(包括CINⅡ和CINⅢ)的可能性很小。2014年WHO提出用HPV分型检测作为子宫颈癌筛查的初筛方法,2015年我国HPV分型检测宫颈癌筛查流程为:HPV16、18阳性→直接阴道镜检查;其他型别阳性,需进一步行宫颈细胞学检查(TCT),对于阴性或CIN Ⅰ级者1 年后重复HPV和细胞学检查或阴道镜检查,CIN Ⅱ、CIN Ⅲ级者阴道镜检查、多点活检。本研究分析35~64 岁的3 298 例通过HPV高危分型检测和传统巴氏图片(cps)同时进行宫颈癌筛查的妇女的结果,探讨将高危型HPV分型检测作为子宫颈癌及其癌前病变的首选初筛手段,并对初筛HPV高危亚型(常见13或15 种)直接纳入阴道镜检查的可行性。报告如下。
1 资料与方法
1.1 一般资料
选择2015年8月—2015年11月在遂川县妇幼保健院自愿接受宫颈癌筛查的35~64 岁的健康单位职工与城镇居民3 298 例。所有妇女均有性生活史,子宫颈完整存在。
1.2 方法
1.2.1 采用HPV21分型检测与cps同时进行
样本采集:均由本院3 名主治医师采集。先行妇科常规检查、阴道分泌物检查、专用刮板刮取宫颈脱落细胞行巴氏涂片,宫颈取样器刷取子宫颈脱落细胞置入特定无菌管,后密封待送检。检测方法:第一,传统巴氏涂片:刮出物均匀沿一个方向涂抹于毛玻片后,用95%乙醇固定,常规巴氏染色,干燥后阅片。所有阅片均由检验科2 名医师独立阅片和诊断,采用TBS分类法。第二,HPV21分型检测:采用北京凯普系列PCR+低密度基因芯片+导流杂交技术的HPV21分型检测。可以检测出15 种高危HPV亚型,含HPV 16、18、31、33、35、39、45、51、52、53、56、58、59、66、68型;6 种低危亚型,含HPV 6、11、42、43、44、81(cp8304)。
1.2.2 分流流程
对HPV高危分型为16、18、31、33者直接进入阴道镜检查;对于其他高危型别者若宫颈细胞学阳性含低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)、非典型鳞状细胞、不能排外高度鳞状上皮内病变(ASC-H)、未明确诊断意义的不典型鳞状上皮内细胞(ASC-US)纳入阴道镜检查;HPV高危分型阴性、细胞学阳性者亦进入阴道镜检查。
1.2.3 病理检查
阴道镜下醋白染色阳性或可疑者行宫颈多点活检。
1.3 统计学方法
应用SPSS18.0统计学软件处理数据,P<0.05为差异有统计学意义。
2 结 果
2.1 高危型HPV感染状况
自愿接受HPV分型检测的3 298 例妇女中,HPV感染251 例,总感染率7.61%(251/3 298),其中高危型HPV感染241 例,感染率7.31%(241/3 298),单一亚型感染209 例,感染率6.37%(209/3 298),多重感染(两种及以上)32 例,感染率0.97%(32/3 298)。15 种HPV亚型中,感染率由高到低依次为:HPV52型2.33%(77/3 298);HPV58型1.33%(44/3 298);HPV51型1.09%(36/3 298);HPV16型0.91%(30/3 298);HPV39型0.67%(22/3 298);HPV31和33型各0.39%(13/3 298); HPV53、 56、 66和68各0.55%(18/3 298);而HPV18型只有0.06%(2/3 298)。
2.2 高危型HPV检测与病理学诊断的关系
3 298 例妇女中,初筛后进入阴道镜检查178 例,宫颈活检病理学检查93 例,高危型HPV 86 例,病理诊断为高级别宫颈病变(CINⅡ及其以上病变)19 例,占22.09%;HPV阴性92 例,病理高级别病变0 例(只有1 例CINⅠ),两组比较,差异有统计学意义(P<0.05)(见表1)。
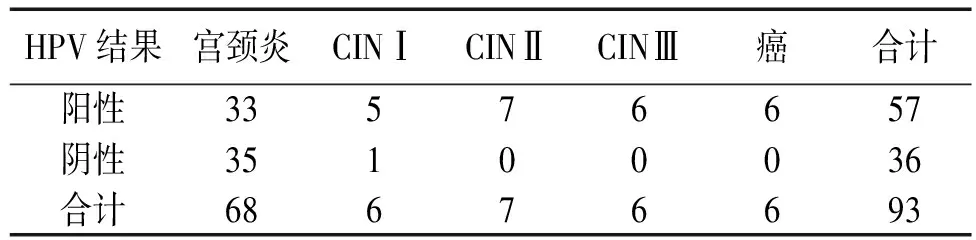
表1 高危型HPV检测与组织病理学诊断 例
2.3 病理学诊断、高危型HPV检测与细胞学检测之间的关系
3 298 例妇女通过筛查后,病理诊断为不同子宫病变25 例,其中宫颈癌(SC)6 例,高危型HPV与细胞学检查均为阳性;CINⅢ级6 例中高危型HPV阳性6 例,而细胞学检查阳性5 例;CINⅡ级7 例中高危型HPV阳性7 例,细胞学检查阳性6 例;CINⅠ级6 例中高危型HPV与细胞学检查均为5 例。两者比较,差异有统计学意义(P<0.05)(见表2)。
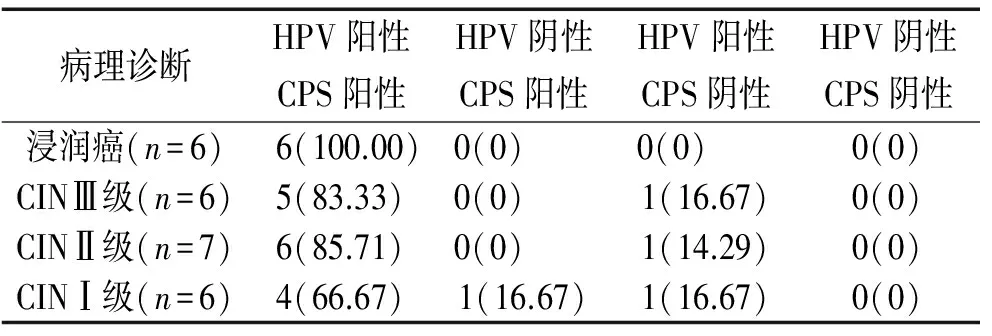
表2 病理学诊断、高危型HPV检测、 细胞学检测比较 例(%)
3 讨 论
宫颈癌的发生与发展过程需历经4~5 年,甚至10 余年。发病年龄多为35~55 岁。病因明确,可以预防[1]。接近90%的CIN和99%以上的子宫颈癌组织发现有高危型HPV感染,其中约70%与HPV16和18型相关[1]。
3.1 HPV亚型感染的分析
在本研究中,高危型HPV高发型别分别是HPV52(2.34%)、58(1.33%)、51(1.09%)、16(0.91%)型,HPV16型排列第四,还不到HPV52型的一半,而HPV18型在3 298 例中仅有2 例阳性。当然HPV18亚型感染在子宫颈腺上皮异常患者中有重要意义,由于子宫颈腺上皮病变的位置较深,子宫颈细胞学检查不易筛查到。相关研究同样说明了HPV16型并非最常见,石亮程等[2]对13 542 例长沙市妇科门诊患者的调查显示,HPV总感染率为32%,最常见型别依次为HPV52、16、58型;Li等[3]对北京市6 385 例妇女进行HPV感染的调查显示,高危型HPV感染率9.9%,最常见型别依次为16、58、33型;马莉和丛笑[4]对中日友好医院妇科门诊就诊的15 192 例妇女进行高危型HPV分型检测的调查研究显示,HPV总感染率15.57%,感染率最高的依次为HPV16亚型(3.95%)、52亚型(2.86%)、58亚型(2.67),彭永排和林仲秋[5]对广州市1 285 例HPV感染的调查显示,HPV52感染率最高,然后依次为31、16、58、53型,16、18型分别位于第3位、第9位;汪欣和赵素萍[6]对福州地区935 例妇女HPV感染情况的显示HPV16、52、58亚型为最常见,该三种亚型检出例数占总亚型检出例数的48.9%,这些样本的研究提示:HPV感染的亚型分布存在着地区、种族、年龄的差异,其与宫颈癌相关的型别也因地区、种族、年龄的不同而不尽相同。
3.2 子宫颈癌及其癌前病变的查出与筛查方法的关系
本研究中,从CINⅠ~SC不同的宫颈病变共25 例,除1 例CINⅠ级患者的HPV为阴性,其余HPV高危型别均为阳性,说明HPV分型检测筛查子宫颈癌及其癌前病变具有较好的敏感度和阴性预测值,分别为96.11%和99.7%[4]。而cps筛查法,CINⅠ、CINⅡ、CINⅢ级中分别有1 例为阴性,其具有一定比例的假阴性,当然,其结果受影响因素较多,如刮片技巧,涂片、制片、阅片技术等。正如2015年宫颈癌筛查所示,现在细胞学检查多数采用TCT,而非cps,因TCT可通过先进的制片技术,排除宫颈黏液细胞、炎性细胞、甚至红细胞的干扰,诊断水平比cps明显提高。但从另一方面来讲,如资金的投入,HPV分型联合宫颈细胞学(TCT)检测如果用于全国大面积普查,目前不一定能普及。这也是本院为何采用HPV分型检测联合cps检查的原因(实际上我院从2012年—2015年共进行宫颈癌普查46 988 人次,除了这3 298 例联合用了HPV分型检测筛查外,其余43 690 例人次只用了cps筛查)。方案中除HPV16、18型阳性直接进入阴道镜外,其余根据TCT检测结果决定是否行阴道镜检查,是为了减少阴道镜检查例数。但从上述高危型HPV感染率来看,初筛后进入阴道镜检查的比例也在常规范围内(细胞学包括cps与TCT用于宫颈癌初筛后进入阴道镜检查的比例约为10%左右)。如本研究中高危型HPV感染率7.31%;Li等[3]调查报道高危型HPV感染率9.9%;马莉和丛笑[4]的调查高危型HPV感染率为15.57%;中国医学科学院肿瘤研究所研究显示:宫颈浸润癌和CINⅢ级的HPV感染率均为100%,CINⅡ级为95.3%,CINⅠ级为61.4%,正常人群的HPV感染率为14.2%[7]。本研究中,cps假阴性1 例病理诊断为CINⅡ级的HPV感染为HPV51型,1 例CINⅢ级的HPV感染为HPV58型,按本研究筛查流程,HPV16、18、31、33型感染直接进入阴道镜检查,其余按cps阳性进入阴道镜检查,此2 例必漏诊,如按高危型HPV13或15种型别阳性者均进入阴道镜检查,则未漏诊。
3.3 子宫颈癌筛查的推荐方案
由于HPV感染的亚型分布存在着地区、种族、年龄的不同,阴道镜检查资源的相对富有(对于县级医院来说,阴道镜检查都能具备,甚至一些乡镇中心卫生院都具备,而HPV分型与TCT检测常不具有),健康人群中高危型HPV感染率约为7%~16%,参考2016年1月美国妇产医师学会(ACOG)发布的子宫颈癌筛查和预防实践指南,建议≤30~64 岁的人群行宫颈癌筛查,若采用HPV分型检测进行初筛,初筛后13或15种高危型别阳性者均应进一步阴道镜检查。
[1]谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013.
[2]石程亮,贺骏,何玲,等.长沙市13 542例妇女HPV感染情况及基因型分布[J].吉林医学,2013,34(17):3 384-3 386.
[3]LIC,WU M,WANG J,et al.A population-based study on the risks of cervical lesion and human papillomavir-us infection among women in Beijing,People's Republic of China[J].Cancer Epidemiol Biomarkers Prev,2010,19(10):2 655-2 664.
[4]马莉,丛笑.高危型HPV分型检测作为子宫颈癌及其癌前病变初筛手段的探讨[J].中华妇产科杂志,2015,50(4):246-252.
[5]彭水排,林仲秋.广州市1 285 例志愿者宫颈人乳头瘤病毒感染调查[J].国际医药卫生导报,2010,16(1):20-24.
[6]汪欣,赵素萍.福州地区935 例妇女HPV感染情况的分析[J].分子诊断与治疗杂志,2011,3(1):33-35.
[7]曹泽毅.中华妇产科学[M].2版.北京:人民卫生出版社,2007:2 019.
1671-8631(2017)06-0472-03
R737.3
B
2016-10-31
(本文编辑:张红)
郭遂莲(1975— ),女,江西省遂川县人,学士学位,主治医师,主要从事妇产科临床与保健工作。
