《2016年欧洲肿瘤内科学会胆管癌诊断、治疗与随访临床实践指南》摘译
2017-02-22樊艳华审校
房 龙 译,樊艳华 审校
(中日友好医院 消化内科,北京 100029)
《2016年欧洲肿瘤内科学会胆管癌诊断、治疗与随访临床实践指南》摘译
房 龙 译,樊艳华 审校
(中日友好医院 消化内科,北京 100029)
胆管肿瘤; 诊断; 治疗; 随访; 诊疗准则
1 发病率与流行病学
胆管癌占所有原发性肝癌的10%~15%,全身肿瘤的1%以下,多发于70~80岁人群,男性发病率略高(男∶女为1.2~1.5∶1.0)。根据部位不同本病又分为来源于肝内胆管树的肝内胆管癌(intrahepatic cholangiocarcinoma ,iCCA)和肝实质以外的肝外胆管癌(extrahepatic cholangiocarci-noma,eCCA),后者又分为肝门部胆管癌(perihilar cholangiocarcinoma,pCCA或Klatskin瘤)和远端胆管癌(distal cholangiocarcinoma,dCCA),其构成比分别为iCCA 10%~20%、pCCA 50%及dCCA 30%~40%。
1.1 胆管癌 欧洲、美国和澳大利亚胆管癌的发病率较低(0.3~3.5/10万),肝吸虫感染多发地区如泰国、中国和韩国发病率则明显增高。泰国东北部拥有世界上最高的CCA发病率,其年发病率为90/10万,占所有原发性肝癌的80%。
大多数西方国家,在过去几十年胆管癌发病率及死亡率整体升高,主要是iCCA发病率升高,而eCCA发病率则降低,但丹麦、挪威及捷克例外,其iCCA发病率亦降低。亚洲胆管癌发病率整体保持稳定。这些趋势可由以下原因解释:(1)诊断工具如影像学技术进步;(2)分类错误(尤其是pCCA经国际疾病分类进行了系列更新);(3)西方国家外来移民的影响;(4)慢性肝病负荷加重(如作为iCCA危险因素的病毒性肝炎和脂肪性肝病);(5)环境毒素的潜在作用。
另外,过去几十年腹腔镜胆囊切除率增高使胆石症相关胆管癌发生率显著降低,这种影响在eCCA大于iCCA。
1.2 胆囊癌 西欧和美国的胆囊癌(gallbladder cancer,GBC)发病率较低(1.6~2.0/10万),但在智利、印度及中东欧是严重的健康问题。智利的瓦尔迪维亚地区,GBC发病率在女性达24.3/10万(男性为8.6/10万)。胆结石是GBC的最强危险因素,其他危险因素包括瓷样胆囊、胆囊息肉、原发性硬化性胆管炎、慢性感染(如伤寒杆菌)、先天畸形及肥胖。
2 诊断与病理学/分子生物学
诊断胆管癌时,区分亚型(iCCA、pCCA、dCCA或GBC)很重要,因为每种亚型各具特征,需要个体化对待。总体上本病诊断的最佳手段为MRI,包括磁共振胰胆管成像(MRCP)和磁共振对比增强及弥散加权成像。CT通常价值不大。
病理学诊断对于影像学表现典型且计划行根治性手术的患者并非必需,但非外科治疗前需要获得。经内镜逆行胰胆管造影(ERCP)时胆道活组织检查优于细胞刷检,应尽可能开展(Ⅲ类证据,A级推荐)。超声内镜(EUS)引导细针抽吸(fine-needie aspiration,FNA)也有益于获得微小活检组织(Ⅱ 类证据,C级推荐),在ERCP细胞刷检或活组织检查结果阴性或结论不确定时可考虑实施。有报道肿瘤沿FNA针道种植的病例,尽管这一风险看起来很低,但其确切发生率还不清楚。是否行活组织检查应由多学科研究决定,尤其是对于有切除可能性的肿瘤。病理学的发展使胆管癌可经免疫组化分出不同病理亚型,世界卫生组织(WHO)更新分类中对此有表述。
血清糖类抗原CA19-9(界点>129 U/ml)在本病诊断中有一些价值(Ⅲ类证据,C级推荐)。另外,对胆管癌的基因学特性的认识正在提高,尽管目前这方面尚无法指导临床治疗,但将来有可能实现。
3 分期与风险评估
胆管癌的分期需要结合患者一般状态[采用WHO或欧洲肿瘤协作组(ECOG)评分]、既往史/并存病以及肝功能检测。影像学检查包括MRI[用于评估肿瘤(T)分期及胆管侵犯程度]、胸部CT[用于评估转移(M)分期]以及EUS[用于评估淋巴结(N)分期]。因T分期评估至关重要,必要时(如MRCP无定论)应结合ERCP或经皮经肝胆管造影(percutaneous transhepatic cholangiography,PTC)(Ⅳ类证据,B级推荐)来完成。增强CT能判断肿瘤与血管(门静脉和肝动脉)之间的关系。正电子发射断层扫描(PET-CT)的作用仍有争议,只能视具体病情而定。
胆管癌分期应根据美国肿瘤国际联合委员会/国际抗癌联盟(AJCC/UICC)的TNM委员会制订的TNM分期系统(2010年第7版)进行,每种亚型都有专门的分期标准;还可根据Bismuth-Corlette分类法将pCCA进一步细分(表1)。

表1 肝门部胆管癌Bismuth-Corlette分型
不同胆管癌亚型的患病风险评估各不相同。就pCCA而言,西方国家原发性硬化性胆管炎以及亚洲国家肝吸虫或肝内胆管结石者的罹患风险增加。对原发性硬化性胆管炎患者的监测已有指南可循。肝硬化和嗜肝病毒是iCCA的危险因素,近期一项荟萃分析显示,肝硬化、丙型肝炎、乙型肝炎的比值比分别为22.92、4.84和5.10。对于肝硬化患者,尽管其发展为肝细胞癌的可能性大,筛查时也应考虑存在iCCA的可能。在新近定义的胆管癌危险人群(如肥胖和代谢综合征)中进行胆管癌筛查尚未获确认。
对GBC癌前病变加以监测是必要的。胆囊息肉最常见,常偶然发现,其恶变风险与息肉的大小相关。建议对≥20 mm的病变应先行分期评估,按GBC处理,对6~9 mm的息肉进行超声监测(第1年6个月1次,随后5年每年1次),仅对增大(至10~20 mm)的息肉进行切除。
4 局部/局域病变治疗
不同部位的胆管癌治疗策略不尽相同,治疗方法见图1。
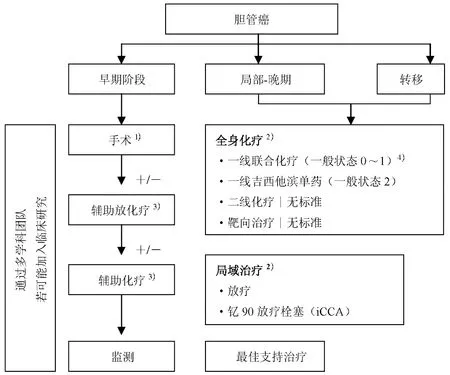
图1 胆管癌处理流程 1)特殊考虑:①需要术前胆汁引流;②避免在可切除病变中经皮活组织检查;③评估将来的肝余量;④评估门静脉栓塞的必要性;⑤新辅助治疗(经选择的病例);⑥对偶然发现的T分期为T1b及以上的胆囊癌手术治疗。2)原本无法手术的患者化疗有效时应考虑选择挽救性手术。3)推荐水平为Ⅳ类证据,C级推荐。4)顺铂和吉西他滨(Ⅰ类证据,A级推荐),其他基于吉西他滨联合治疗(Ⅱ类证据,B级推荐)
4.1 肝内胆管癌(iCCA) iCCA往往发生在正常背景肝实质内,最典型影像学特征的是肿块形成,动脉期强化。切缘干净的根治性手术是唯一有可能的治愈方法(Ⅲ类证据,A级推荐)。有不少众所周知的预后参数可用以评价预后,包括淋巴结侵犯,这也使术中常规切除肝十二指肠韧带水平的淋巴结获得推荐(Ⅱ类证据,A级推荐)。病理科医师应该报告其他几种参数,包括肿瘤大小及数量、分级、卫星结节、血管和/或周围神经侵犯,以指导有关辅助治疗,但还缺乏支持其应用的强有力证据(Ⅳ类证据,B级推荐)。
4.2 肝门部胆管癌(pCCA) 只有经过可观数量的手术探查,才可根据Bismuth-Corlette分类法做出pCCA的诊断并评估其可切除性。对已出现黄疸的患者,ERCP或PTC之前要完成常规影像学检查,这点很重要,因引流管/支架有可能影响病变范围的评估(Ⅲ类证据,A级推荐)。术前引流减黄(而非直接手术)仍存争议,治疗团队决策时要结合非肿瘤相关因素如一般状态和并存病(Ⅱ类证据,B级推荐)。解剖学上左肝管较长往往提示扩大右半肝切除的必要性,以期达到治愈性切除,同时术前可能需要行门静脉栓塞(包括第Ⅳ肝段分支)以使将来残存肝(可保留的第Ⅱ和Ⅲ肝段)增生肥大(Ⅳ类证据,A级推荐)。第Ⅰ肝段是癌灶所在部位,其引流入肝管分叉处,任何治愈性操作都必须将其切除。肝门部血管切除是可行的,但脉管受侵会影响预后,淋巴结清扫属于手术常规。
已有多个学科对肿瘤无法切除患者的肝移植进行研究,包括梅奥医学中心的新辅助放化疗续以肝移植的策略,但这还未成为标准治疗方法(Ⅲ类证据,C级推荐)。正在进行的法国Ⅲ期TRANSPHIL研究将对此策略与标准手术切除进行比较。
4.3 远端胆管癌(dCCA) 与其他胆管癌不同,dCCA要求切除胰头,通常是部分十二指肠、胰腺切除加扩大胆管切除至肝门。胰腺切除是标准操作,包括引流淋巴结切除以及多种方式的胃和剩余胰腺重建以达到解剖学治愈。相对于胰头腺癌,dCCA的预后较好(Ⅲ类证据,A级推荐)。
4.4 胆囊癌(GBC) GBC的发现有两种经典模式:在简单的胆囊切除术中经组织学检查偶然诊断或已出现症状的晚期右上腹肿瘤。
前者需要经影像学检查(MRI或CT)和细致的组织病理学分析进行分期,包括T分期、胆囊管切缘、切除的淋巴结累及情况、分级、周围神经和(或)血管侵犯,以确定是否有必要追加手术。T1a以上的所有T分期和上述任一项指标阳性都需要再次手术,应进行第Ⅳb/Ⅴ肝段切除联合韧带淋巴结切除(Ⅱ 类证据,A级推荐)。若腹腔镜胆囊切除时未用标本袋取出胆囊或胆囊有穿孔(不良预后因素),则打孔部位也应切除。
若GBC是在影像学检查(对于有症状者)或患者出现黄疸时才获诊断,评价其可切除性就成为关键。如果肿瘤局限于胆囊基底部,即使较晚期的T分期(包括T4肿瘤)也不是切除禁忌证,这要求肝大部切除,还可能需要切除横结肠。对位于胆囊漏斗部的晚期肿瘤要获得根治性切除则会难得多,因需要切除胆管、十二指肠球部,并可能要切除胰头联合肝大部切除,尤其是肿瘤累及右侧血管(右肝动脉、右门静脉)者(Ⅲ类证据,A级推荐)。
除非在早期阶段诊治,否则GBC的预后比其他胆管癌还差。
胆管癌术后局部及远处复发率较高,这使得辅助治疗有了合理性。由于缺乏随机研究数据,辅助放化疗对该肿瘤的作用尚未得到肯定。实际上,大多数报道是回顾性的,患者数量少,胆囊和胆管肿瘤混杂。在最近一项针对已发表数据的荟萃分析中,辅助化疗或放化疗似乎与淋巴结阳性或显微镜下切缘累及(R1切除)的胆管癌患者生存获益相关。但其严重缺陷(选择偏倚、治疗不统一、分期随时间改变以及数据质量多变)阻碍得出明确的结论,而且,化疗与放化疗间的差异也未能比较。通常,放疗的推荐剂量是45 Gy,每次1.8 Gy或2 Gy,加5-氟尿嘧啶(5-FU)或卡培他滨同步化疗(Ⅳ类证据,C级推荐)。最近,有两项前瞻性研究对基于吉西他滨的辅助化疗续以联合5-FU的放疗方法进行了评估。两项Ⅲ期研究[BilCap(观察组与卡培他滨辅助治疗组对比,英国,NCT00363584)和Prodige-12(观察组与吉西他滨/奥沙利铂化疗组对比,法国,NCT01313377)]已完成入组并正在等待最终数据,其结果备受期待并有可能阐明将来的辅助治疗策略。一项更深入的研究ACTICCA-1(观察组与顺铂/吉西他滨化疗组对比,德国,NCT02170090)已经启动并正在招募患者。
在缺乏Ⅰ级数据的情况下,多学科团队在基于已有最佳证据并评估风险-获益后可给予患者辅助治疗(放疗、放化疗或单独化疗)。
5 晚期和(或)转移病变的治疗
5.1 放疗 放疗对局部晚期但未转移的胆管癌的作用仍未明确。根据中位生存期为9~14个月的非随机研究,放化疗被认为是可选的。法国FFCD 9902Ⅲ期研究比较了放化疗与单独化疗作用,患者随机分为放化疗(50 Gy同步5-FU和顺铂)组或吉西他滨联合奥沙利铂(GemOx)化疗组。该研究已结束,未完成全部入组计划,共纳入了34例患者,中位无进展生存期(11个月 vs 5.8个月)及总生存期(20个月 vs 13.5个月)GemOx均占优势。
最近研究显示调强放疗的安全剂量能逐步增加,但其否改善局部肿瘤控制和延长生存期仍然未知。
对iCCA采用钇(90Y)微球放疗栓塞的经验日益增多,但前瞻性随机数据仍然缺乏。一项汇总分析纳入包括298例患者的12项研究,显示中位生存期为15.5个月,有效率为28%。重要的是,在选出的三项研究中7/73(10%)的患者转成病变可切除,强调了如果患者对任何治疗有良好应答,由多学科团队对其进行再评估有重要意义(Ⅳ类证据,B级推荐)。
5.2 全身化疗 前瞻性随机对照研究已经显示,全身化疗与最佳支持治疗相比能延长晚期胆管癌患者生存期。英国Ⅲ期ABC-02研究显示,顺铂/吉西他滨联合作为该病的标准治疗(Ⅰ类证据,A级推荐)获得了近1年(11.7个月)的中位生存期,与此相比吉西他滨单药治疗则为8.1个月[95%置信区间(95%CI):0.53~0.79;P<0.001],其获益类似一项日本随机Ⅱ期研究。针对这些研究的荟萃分析显示患者能从该联合治疗中获益,不受年龄(<65岁 vs ≥65岁)、性别、原发肿瘤部位(肝内、肝外、胆囊、壶腹)、病变分期(局部晚期对转移)以及既往治疗(手术或支架)的影响;但是一般状态为2级的患者从联合治疗中获益最小。对于担忧肾功能的患者,奥沙利铂可以代替顺铂(Ⅱ类证据,B级推荐);对一般状态为2级的患者,可以考虑吉西他滨单药治疗(Ⅰ类证据,B级推荐)。
尽管基于氟嘧啶的治疗(单药治疗或联合其他细胞毒药物)有时应用(Ⅲ类证据,C级推荐),但对于一线治疗后病变进展者仍无明确的二线治疗方案。一项纳入761例患者的系统评价显示,中位无进展生存期(3.2个月,95%CI:2.7~3.7)和有效率(7.7%,95%CI:4.6~10.9)令人失望,中位生存期为7.2个月(95%CI:6.2~8.2)。无法推荐最合适的二线治疗方案。另外,与最佳支持治疗相比,患者获益(若有)程度不明,NCT01926236(ABC-06)研究结果将解答这一问题。
5.3 个体化医疗 由于全身化疗效果有限,需要进一步探讨新的治疗方法。研究最多的是上皮生长因子受体(EGFR)和血管内皮生长因子(VEGF)轴。
一项单组研究在吉西他滨和奥沙利铂治疗中加入EGFR靶向单克隆抗体西妥昔单抗,9例(30%)获得手术,尽管其有效率可观(63%),但在随机Ⅱ期BINGO研究中并未观察到西妥昔单抗加至GemOx后获益增加;厄洛替尼或帕尼单抗有类似的阴性结果,其与EGFR过表达或k-ras突变状态无明显相关性。
针对VEGF的前瞻性随机Ⅱ期研究显示,索拉非尼(一种口服多酪氨酸激酶抑制剂)加吉西他滨单药治疗或西地尼布(一种口服VEGF受体1、2、3,PDGF和c-Kit酪氨酸激酶抑制剂)加顺铂/吉西他滨联合治疗并无益处。目前并无证据支持临床研究之外应用靶向治疗。
加强对胆管癌分子病理学的理解有助于识别合适的治疗靶点。分子表达谱已经发现胆管癌与GBC之间的明确差异;另外,iCCA与eCCA也有不同的表达谱(例如,乳酸脱氢酶-1与EGFR融合重排仅见于iCCA)。目前,这些区别的重要性及临床价值(尤其出于治疗目的)还在评价中。
6 随访及远期影响
在可能的治愈性治疗后,随访应包含临床检查、实验室检查(包括肝功能试验和乳酸脱氢酶)、肿瘤标志物(CEA,CA19-9)及胸腹部和盆腔CT扫描等,前2年应每3个月1次(Ⅳ类证据,A级推荐),随后6个月1次,随访5年后可以延长至每年1次。
对于晚期、复发或转移的患者,最佳支持治疗应包括识别和治疗梗阻,包括胆道梗阻(需要适时胆汁引流和支架)、胃流出道梗阻(需要十二指肠支架,偶尔需要分流手术)和(或)胰管梗阻(需要胰酶替代治疗)。若无法行内镜下支架置入,推荐经皮经肝胆道引流。对预期寿命>3个月的患者更倾向于金属胆道支架。有些患者需要多次置入支架,在计划支架置入时对此应有所预料。另外,整个治疗中患者均应得到充分的姑息及对症治疗(包括疼痛控制)。

附表 推荐概要

随访与个体化医疗·尚无统一的“标准”随访日程;大型中心采用临床检查、血液检测(包括肿瘤标志物)及CT扫描的策略;该日程安排的频率应得到患者的同意,这取决于疾病的阶段·在可能的治愈性治疗后,随访时应进行临床检查、实验室检查(包括肝功能试验和乳酸脱氢酶)和肿瘤标志物(CEA或CA19-9,若已知单独/二者在手术前升高)检测及胸腹部和盆腔CT扫描等,前2年每3个月1次,然后6个月1次,5年后可以延长至每年1次·在晚期患者全身或局部治疗期间,为了及时评价疗效,或根据并发症要求,随访应以8~12周的频率进行。若CA19-9或CEA单独/二者升高,可用于监控病程·应鼓励患者参与临床研究和(或)标本库的建立,目的是明确其特定的疾病亚组,着眼于将来的风险分层或特异性治疗选择·在参与临床研究前,患者应能得到做出知情同意决定所需的所有信息,包括可能的风险和益处,以及他们和护理者在做决定时应得到的支持
[本文首次发表于Ann Oncol,2016,27(Suppl 5):v28-v37]
引证本文:FANG L,FAN YH.An excerpt of 2016 ESMO clinical practice guidelines for diagnosis,treatment and follow-up in biliary cancer[J].J Clin Hepatol,2017,33(2):238-243.(in Chinese)
房龙,樊艳华.《2016年欧洲肿瘤内科学会胆管癌诊断、治疗与随访临床实践指南》摘译[J].临床肝胆病杂志,2017,33(2):238-243.
(本文编辑:刘晓红)
An excerpt of 2016 ESMO clinical practice guidelines for diagnosis,treatment and follow-up in biliary cancer
FANGLong,FANYanhua.
(DepartmentofGastroenterology,China-JapanFriendshipHospital,Beijing100029,China)
bile duct neoplasms; diagnosis; therapy; follow-up; practice guideline
10.3969/j.issn.1001-5256.2017.02.005
2016-11-01;
2016-11-11。
房龙(1976-),男,副主任医师,博士,主要从事肝胆胰疾病的内科及内镜诊疗研究。
樊艳华,电子信箱:fyhdx@126.com。
R735.8
B
1001-5256(2017)02-0238-06
