以视力下降为主要表现的神经型布氏杆菌病临床特点分析
2017-01-04孙亮王佳伟
孙亮 王佳伟
以视力下降为主要表现的神经型布氏杆菌病临床特点分析
孙亮 王佳伟
布氏杆菌病;神经系统;视力下降
布氏杆菌病是由布鲁氏杆菌感染所致的可多系统受累的人畜共患性传染病。神经型布氏杆菌病(neurobrucellosis,NB)是神经系统受累的布氏杆菌病,是其少见且严重类型,其神经系统症状表现多样,缺乏特异性,易出现误诊及漏诊。本文对作者医院神经内科收治的以视力下降为主要表现的6例NB患者进行分析、总结,以进一步提高对本病的认识。
1 对象和方法
1.1 研究对象 回顾性分析2009-1—2015-12就诊于作者医院的NB患者6例,其中男3例,女3例,年龄20~63岁,平均36岁。所有患者均以视力下降就诊,均符合NB诊断标准[1]:(1)流行病学接触史;(2)神经系统的相关临床表现;(3)脑脊液(CSF)改变早期类似病毒性脑膜炎,蛋白和细胞数轻度增高,以淋巴细胞为主,葡萄糖和氯化物正常,后期细胞数中度升高,以淋巴细胞为主,糖和氯化物降低,类似结核性脑膜炎;(4)从患者血、骨髓或CSF中分离出布氏杆菌,或者血清学凝集试验效价>1∶160,或者CSF布氏杆菌抗体阳性;(5)针对布氏杆菌治疗有效、病情好转;(6)除外其他类似疾病。
1.2 方法 收集患者的流行病学、临床表现、病原学特异性检查、腰穿检查结果和影像学表现等资料,并结合国内外文献进行分析和讨论。
2 结果
2.1 易感因素 6例患者3例来自疫区(内蒙古),年龄分别为33、51、63岁,其中2例在牧场工作,1例在屠宰场附近居住;3例非疫区患者分别来自河北、山东和山西,均为青壮年(20、25、23岁),其中2例有可疑进食不熟牛羊肉史(烧烤),1例因患有“鱼鳞病”有长期外用糖皮质激素史。
2.2 临床表现 6 例患者起病形式为急性、亚急性或慢性病程急性加重过程。3例疫区患者早期均有神经系统以外临床表现,表现为发热、多汗、乏力、关节疼痛、腮腺炎等;在当地医院诊断布氏杆菌病,并给予抗布氏杆菌治疗,治疗周期为1~3个月,症状缓解后停药。在停药3个月至3年后出现神经系统症状,主要表现为视力下降,其中1例患者(病例1)视功能损害相对较轻,伴发热,睑、面部肿胀,眼痛,眼球活动异常,腰穿检查提示轻度颅内压增高(230 mmH2O,1 mmH2O≈0.009807 kPa),CSF呈单核为主的白细胞增高,轻度低糖及蛋白增高的特点;视神经MRI检查可见眶尖部异常信号,结合发病过程,考虑为头面部局部感染(腮腺炎)向眶周及颅内播散,累及眶尖部脑神经(第Ⅱ~Ⅳ,第Ⅴ的第1和第2分支,第Ⅵ)及脑膜所致,经再次抗布氏杆菌治疗后症状好转。另2例患者(病例2、3)视功能损害重,均于数周内发展为单眼或双眼无光感水平,但无发热,颅内压正常,CSF常规、生化无明显异常,普通细菌涂片染色、墨汁染色、抗酸染色均未见异常。病例3曾诊断为“视神经炎”,行甲泼尼龙大剂量冲击治疗过程中,症状呈阶梯式加重,并出现肢体麻木、无力,吞咽及尿便困难。影像检查发现相应脑白质脱髓鞘改变。病例2、病例3患者再次进行抗布氏杆菌病治疗,但视功能恢复欠佳。
3例非疫区患者(病例4、5、6)均以视力下降为首发表现,无神经系统以外受累症状。病程20 d~7个月,表现为视力下降,伴耳鸣、黑曚、视乳头水肿颅内压增高综合征,病例4还伴有一侧外展神经麻痹,仅病例4脑膜刺激征为阳性,并在病程有间歇性、不规则发热。3例患者腰穿CSF压力均显著增高(压力>330 mmH2O),CSF亦表现为单核细胞为主的白细胞增高〔白细胞数(38~110)×106〕,不同程度的糖降低(1.70~2.39 mmol/L),氯化物降低(117.7~126.4 mmol/L)、蛋白增高(47.4~305.3 mg/dL)。2例(病例4、6)患者病程较短,视功能损害较轻,经抗布氏杆菌(多西环素、利复星、头孢曲松)及降颅压治疗(甘露醇)后视功能恢复好。1例(病例5)病程较长,视功能损害较重,治疗后恢复欠佳。实验室检查结果见表1。
3 讨论
既往研究证明急慢性脑膜炎是NB的最常见类型[2]。本研究6例视力下降的NB患者中4例存在脑膜炎,患者CSF表现均为单核细胞为主的白细胞轻至中度增高,蛋白不同程度增高,糖及氯化物不同程度减低,病程越长者,CSF蛋白增高愈显著。临床表现方面,仅2例脑膜炎患者有发热或脑膜刺激征,提示NB脑膜炎常缺乏颅内感染的典型神经系统临床表现及体征。此外,本研究发现颅内压明显增高是NB脑膜炎患者不同于其他颅内感染的一个突出特点:3例NB脑膜炎患者颅内压均增高(>330 mmH2O),为其视力下降的主要原因,1例患者进行头CT静脉造影(CTV),2例进行磁共振静脉造影(MRV)检查,均不支持静脉窦血栓形成。NB因缺乏典型颅内感染的症状及体征,且起病时视功能损害较轻、进展相对缓慢,常导致未及时就诊,在临床中又易误诊为“特发性颅内压增高”而延误治疗。国外对NB脑膜炎致单纯颅内压增高综合征表现的病例报道并不少见[3-5]。这提示在布氏杆菌病流行地区,单纯视力下降,视乳头水肿,即使无其他颅内感染的神经系统体征,仍需考虑到NB的可能性。对本病的早期诊断及治疗是挽救此类患者视功能,避免出现永久性视功能损害的关键。本研究中2例患者在发病1个月内明确诊断,并进行了针对性治疗,视功能恢复较好。1例患者在病程7个月时明确诊断,此时已出现了视神经萎缩和不可逆性视功能损害,治疗效果欠佳。
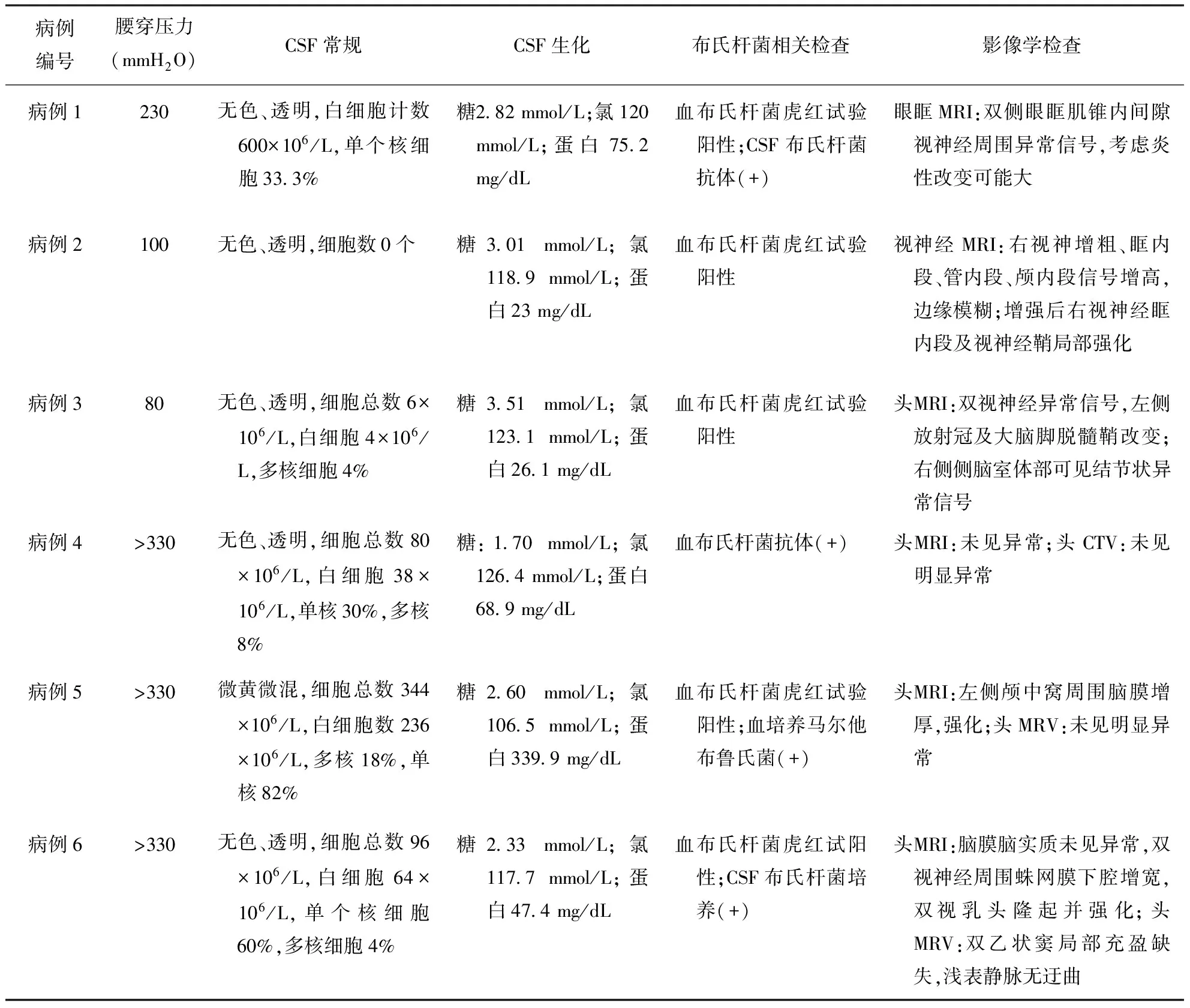
表1 6例NB患者CSF及影像学检查结果
注:NB:神经型布氏杆菌病;CSF:脑脊液;CTV:CT静脉造影;MRV:磁共振静脉造影
布氏杆菌病视神经炎是NB患者视力下降的另一原因[6]。对其所致视功能损害程度及预后的研究结论不一致。国外多个对儿童NB患者视神经炎病例报道认为其视功能经治疗后多数恢复较好[7]。而本研究3例患者,均有布氏杆菌病史,并进行过时间不等的抗布氏杆菌治疗。1例由颌面骨感染局部扩散至视神经,另2例以视神经炎为NB主要表现,视力急速下降,视功能损害重,预后较差。这一特点与土耳其一项对NB的荟萃分析结论相符[8]。目前认为NB致视神经炎的可能发病机制有:(1)布氏杆菌致视神经及视网膜滋养血管炎性病变。(2)布氏杆菌感染诱导机体发生自身免疫反应。推测对NB视神经炎临床特点报道的不一致性,可能是因为不同的发病机制所导致的视神经炎预后不同。值得注意的本研究2例存在视神经炎患者,CSF常规、生化改变非常轻微,且普通细菌培养、抗酸染色、墨汁染色均为阴性,1例患者在NB初期诊断“特发性视神经炎”行大剂量激素冲击治疗,在治疗过程中出现脑白质受累,病情呈进行性加重。
对NB的治疗应根据药敏情况,选择两种至三种敏感抗生素进行个体化用药。治疗周期长于其他类型布氏杆菌病。目前认为其合理、有效治疗周期约为6个月[9]。
综上所述,颅内压增高和视神经炎是NB患者视力下降的两个主要原因。由于其相对罕见,且缺乏特异性临床表现,在临床工作中需注意与特发性颅内压增高、多发性硬化、视神经脊髓炎、急性播散性脑脊髓炎及其他颅内感染相鉴别。对于来自疫区以及存在感染风险的非疫区颅内压增高或视神经炎患者均应考虑到本病的可能性。早期诊断及正规治疗是改善本病预后的关键。
[1]Abdolbagi M, Rasooli Nejad M, Jafari S, et al. Clinical and laboratory findings in neurobrucellosis: Review of 31 cases[J]. Arch Iran Med,2008,11:21-25.
[2]Buzga T, Karahocagil MK, Irmak H, et al. Clinical manifestations and complications in 1028 cases of brucellosis: a retrospective evaluation and review of the literature[J]. Inter J Infect Dis,2010, 14(6):469-478.
[3]Ozisik HI, Ersoy Y, Refik-Tevfik M, et al. Isolated intracranial hypertension: a rare presentation of neurobrucellosis[J]. Microbes Infect, 2004,6:861-863.
[4]Tugcu B, Nacaroglu SA, Coskun C, et al. Chronic meningitis complicating intracranial hypertension in neurobrucellosis: A case report[J]. Semin Ophthalmol,2015,30(5-6):429-431.
[5]Tekeli O, Tomac S, Gürsel E, et al. Divergence paralysis and intracranial hypertension due to neurobrucellosis. A case report[J]. Binocul Vis Strabismus Q,1999,14(2):117-118.
[6]Bouzidi N, Damak M, Turki E,et al.Optic neuritis: Rare manifestation of neurobrucellosis[J]. J Fr Ophtalmol, 2015,38(8):e169-171.
[7]Marques R, Martins C, Machado I,et al.Unilateral optic neuritis as a presentation of neurobrucellosis[J]. Pediatric Reports,2011,3(2):e11.
[8]Gul HC, Erdem H, Bek S. Overview of neurobrucellosis: a pooled analysis of 187 cases[J]. Inter J Infect Dis,2009,13:e339-e343.
[9]Gul HC, Erdem H, Görenek L,et al. Management of neurobrucellosis: An assessment of 11 cases[J]. Intern Med,2008,47:995-1001.
(本文编辑:时秋宽)
10.3969/j.issn.1006-2963.2016.06.018
100730 首都医科大学附属北京同仁医院神经内科
王佳伟,Email:wang jwcg@163.com
R512.3
D
1006-2963(2016)06-0454-03
2016-03-06)
