ICU重症感染患者革兰氏阴性菌的分布及药敏特点
2016-12-24
(青海省西宁市第二人民医院ICU,青海 西宁 810003)
·临床医学·
ICU重症感染患者革兰氏阴性菌的分布及药敏特点
刘晓兰
(青海省西宁市第二人民医院ICU,青海 西宁 810003)
目的探讨本院ICU重症感染患者革兰氏阴性菌(G-菌)的分布和药敏特点。方法取本院ICU重症感染的患者的各类送检标本290份,从标本中分离和培养G-菌,对G-菌的标本分布情况,各种G-菌的比例及排名前5位的菌种对常见抗菌药物的的耐药率进行比较和分析。结果290份标本中共分离320株G-菌,在痰液中分布最多,为214株(66.9%);所占比例排名前5位的G-菌依次为鲍曼不动杆菌(18.4%),铜绿假单胞菌(15.3%),大肠埃希菌(14.4%),肺炎克雷伯菌(11.9%),阴沟肠杆菌(10.3%);鲍曼不动杆菌耐药的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(74.6%)、头孢曲松(67.8%)和头孢噻肟(49.2%);铜绿假单胞菌耐药的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(81.6%)、哌拉西林/他唑巴坦(69.4%)、头孢曲松(55.1%)、头孢噻肟(53.1%)和环丙沙星(55.1%);大肠埃希菌的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(50.0%)、头孢噻肟(47.8%)和环丙沙星(50.0%);肺炎克雷伯菌的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(73.7%)、环丙沙星(44.7%)和左氧氟沙星(78.9%);阴沟肠杆菌的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(81.8%)、头孢曲松(63.6%)、头孢噻肟(66.7%)和环丙沙星(60.6%)。结论ICU重症感染患者G-菌种类多样、分布广泛、耐药性强,且许多菌株具有多重耐药性。故ICU科室中应该严格规范无菌操作,定期消毒和灭菌,规范和控制抗生素的使用,从而有效预防ICU患者感染的发生。
重症监护病房; 重症感染; 革兰氏阴性菌; 耐药
重症监护病房(ICU)是专门收治严重中毒、严重创伤、重症休克、多器官功能衰竭、需行CPR等危重病症并予以精心监测及精确治疗的病房[1-2]。由于ICU病患常伴有糖尿病、高血压等慢性病,且多应用侵入性医疗操作如气管插管,使得ICU病患具有极高的感染风险。另一方面,抗生素滥用、病原菌耐药性逐年增加的现状也在很大程度上增加了ICU病患的治疗难度[3-4],故对ICU重症感染的致病菌及其耐药性进行分析具有很大的临床意义。本研究对ICU重症感染患者革兰阴性菌(G-菌)的分布及药敏特点进行分析,报告如下。
1 资料与方法
1.1一般资料选择2015年1月至2015年12月我院ICU重症感染患者的各类送检标本290份,年龄为60~80岁,平均(70.32±4.5)岁。290份标本类型包括血液、尿液、痰液、引流液、胸腹水、创伤分泌液以及导管等,及时送检,对标本进行分离培养鉴定,共培养出革兰氏阴性菌320株。
1.2方法采用梅里埃VITEK 2 COMPACT 30全自动微生物鉴定系统对革兰氏阴性菌进行菌种鉴定;药敏实验采用纸片扩散法(K-B法),药敏结果依据美国临床实验室标准化委员会(NCCLS)的标准。
1.3观察指标鉴定菌种,统计分析G-菌的标本分布情况、各种G-菌的比例及排名前5位的菌种对常见抗菌药物的耐药率。
1.4统计学方法采用SPSS 18.0对本研究的数据进行分析,计数资料采用百分率(%)表示。
2 结 果
2.1 G-菌的标本分布情况分离出的G-共320株,其中214株(66.9%)为痰液标本,,其他分布比例从高到低为:血液37株(11.6%),尿液26株(8.1%),伤口分泌物16株(5.0%),腹腔穿刺及引流液22株(6.9%),其他5株(1.6%)。
2.2各种G-菌的比例分离出的320株G-菌中,所占比例从高到低依次为鲍曼不动杆菌59株(18.4%),铜绿假单胞菌49株(15.3%),大肠埃希菌46株(14.4%),肺炎克雷伯菌38株(11.9%),阴沟肠杆菌33株(10.3%),嗜麦芽窄食单胞菌29株(9.1%),洋葱伯克霍尔德菌22株(6.9%),荧光假单胞菌15株(4.7%),以及其他菌种29株(9.1%)。
2.3耐药性分析对排名前5位G-菌对常见抗菌药物的耐药率比较,结果显示,鲍曼不动杆菌耐药的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(74.6%)、头孢曲松(67.8%)和头孢噻肟(49.2%);铜绿假单胞菌耐药的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(81.6%)、哌拉西林/他唑巴坦(69.4%)、头孢曲松(55.1%)、头孢噻肟(53.1%)和环丙沙星(55.1%);大肠埃希菌的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(50.0%)、头孢噻肟(47.8%)和环丙沙星(50.0%);肺炎克雷伯菌的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(73.7%)、环丙沙星(44.7%)和左氧氟沙星(78.9%);阴沟肠杆菌的主要抗菌药物(及耐药率)为氨苄西林/舒巴坦(81.8%)、头孢曲松(63.6%)、头孢噻肟(66.7%)和环丙沙星(60.6%),见表1。
3 讨 论
ICU病室内的病原菌和耐药菌株呈现多样性,且危重患者的免疫功能低下,故其有创伤口易获不同程度的感染[5]。而抗生素滥用的现象使得病原菌的耐药性逐年增加[6-8]。以上原因造成ICU病房的感染难以控制。
本研究结果显示,ICU科室中分离出的G-菌主要分布在痰液标本(214株,66.9%),其主要原因是多数ICU重症患者需要使用呼吸机,伴随气管插管等易导致呼吸道感染的操作[8,12]。
本研究对ICU病室中G-菌的分布和药敏分析,排名前5位的G-菌依次为鲍曼不动杆菌59株(占18.4%)、铜绿假单胞菌49株(占15.3%)、大肠埃希菌46株(占14.4%)、肺炎克雷伯菌38株(占11.9%)、阴沟肠杆菌33株(占10.3%)。其中,鲍曼不动菌是ICU的常驻菌,在培养出的G-菌中数量排名第一位。鲍曼不动杆菌是非发酵性G-菌,具有顽强的生命力,可以长期存活于医院环境中,常规的紫外线和化学消毒剂对其无明显的杀灭效果,故对于长期使用广谱性抗生素或者侵入性操作的患者,尤其是老年患者,感染率较高[9-11]。分析患者临床表现和影像学资料,发现鲍曼不动菌包括致病菌、定值菌和污染菌,可能与采集标本不当有关,故需要加强标本分析前的质量控制,规范化标本采集流程。铜绿假单胞菌为机会致病菌,人体皮肤是一道防止其感染的屏障,但多数ICU重症患者免疫力低下,且大多伴有气管切开、手术创伤或留置导管等创口,极大地提高了铜绿假单胞菌的感染率[12]。肺炎克雷伯菌主要寄居于人的上呼吸道及肠道,并在肺泡内生长和繁殖,因此气管插管和呼吸机的频繁使用容易造成ICU患者被肺炎克雷伯菌所感染[13]。
表1前5位革兰氏阴性菌的耐药率分析(株,%)
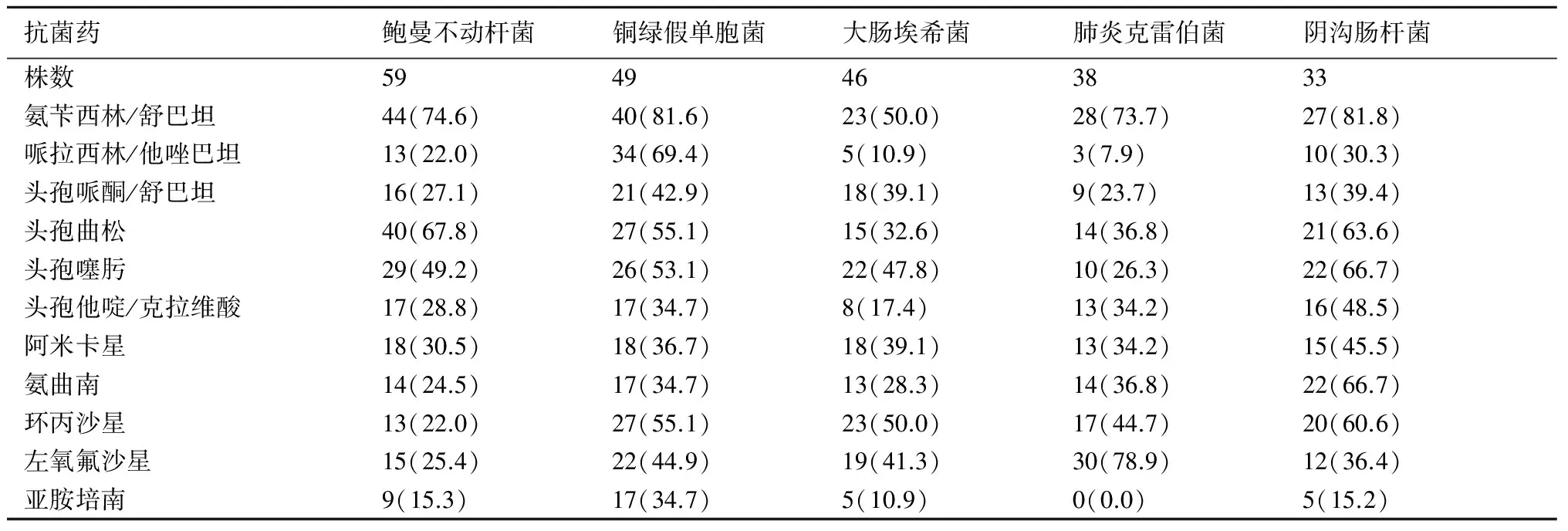
抗菌药鲍曼不动杆菌铜绿假单胞菌大肠埃希菌肺炎克雷伯菌阴沟肠杆菌株数5949463833氨苄西林/舒巴坦44(74.6)40(81.6)23(50.0)28(73.7)27(81.8)哌拉西林/他唑巴坦13(22.0)34(69.4)5(10.9)3(7.9)10(30.3)头孢哌酮/舒巴坦16(27.1)21(42.9)18(39.1)9(23.7)13(39.4)头孢曲松40(67.8)27(55.1)15(32.6)14(36.8)21(63.6)头孢噻肟29(49.2)26(53.1)22(47.8)10(26.3)22(66.7)头孢他啶/克拉维酸17(28.8)17(34.7)8(17.4)13(34.2)16(48.5)阿米卡星18(30.5)18(36.7)18(39.1)13(34.2)15(45.5)氨曲南14(24.5)17(34.7)13(28.3)14(36.8)22(66.7)环丙沙星13(22.0)27(55.1)23(50.0)17(44.7)20(60.6)左氧氟沙星15(25.4)22(44.9)19(41.3)30(78.9)12(36.4)亚胺培南9(15.3)17(34.7)5(10.9)0(0.0)5(15.2)
本研究对ICU科室中所占比例排名前5位的G-菌的耐药率作了统计,并分析出了这5种G-菌对常见抗菌药物的耐药性。上述G-菌可能的耐药机制列举如下:①G-菌产生的广谱β-内酰胺酶能够水解酰胺键,使得β-内酰胺类抗生素对该菌无效;②部分G-菌如铜绿假单胞菌具有低通特性的外膜,仅允许小分子物质通过,而大分子抗菌药物难以进入菌体。且外膜蛋白结构复杂、功能多样,可通过外排机制阻止抗菌药物进入菌体[14]。③抗生素滥用易诱导部分G-菌形成阻止抗菌药物进入的生物被膜,造成细菌对抗生素的敏感性显著下降[14];④基因突变使得G-菌的酶-DNA不能与抗菌药物稳定结合,从而导致耐药性的产生,且突变产生的耐药基因可发生垂直或水平基因传递,从而使其子代细菌或其他细菌获得同样的耐药性,这也是细菌具有多重耐药性的原因之一[15]。
综上所述,导致ICU重症感染的G-菌种类多样、分布广泛、耐药性强,且许多菌株具有多重耐药性。细菌的耐药性变异及播散给临床诊治带来极大的麻烦,故ICU科室中应该严格实行无菌操作,定期进行消毒和灭菌,规范和控制抗生素的使用,从而有效预防ICU患者感染的发生。
[1] 顾玲莉.ICU多重耐药菌感染现状分析[J].国际检验医学杂志,2012,33(16):2030-2032.
[2] 陈历耋,傅万海,游楚明,等.新生儿重症监护病房患儿医院感染病原菌分布及耐药性[J].中华围产医学杂志,2013,16(10):611-613.
[3] Pontikis K,Karaiskos I,Bastani S,et al.Outcomes of critically ill intensive care unit patients treated with fosfomycin for infections due to pandrug-resistant and extensively drug-resistant carbapenemase-producing Gram-negative bacteria[J].Int J Antimicrob Agents,2014,43(1):52-59.
[4] Daneman N,Sarwar S,Fowler RA,et al.Effect of selective decontamination on antimicrobial resistance in intensive care units:a systematic review and meta-analysis[J].Lancet Infect Dis,2013,13(4):328-341.
[5] 欧阳培元.新生儿重症监护病房感染病菌群分布及耐药分析[J].中国妇幼保健,2013,28(27):4486-4487.
[6] Perez KK,Olsen RJ,Musick WL,et al.Integrating rapid diagnostics and antimicrobial stewardship improves outcomes in patients with antibiotic-resistant Gram-negative bacteremia[J].J Infection,2014,69(3):216-225.
[7] Sievert DM,Ricks P,Edwards JR,et al.Antimicrobial-resistant pathogens associated with healthcare-associated Infections summary of data reported to the national healthcare safety network at the centers for disease control and prevention,2009—2010[J].Infect Control Hosp Epidemiol,2013,34(1):1-14.
[8] 许晖,赵津生,张丽萍,等.呼吸衰竭患儿下气道感染G-杆菌的分布与变迁[J].山东医药,2012,52(16):56-58.
[9] 骆雪萍,叶宁,夏炳杰,等.ICU中心静脉置管相关血流真菌感染病原菌流行及危险因素分析[J].天津医药,2012,40(8):825-827.
[10] 韩芬,骆宝建,刘秋月,等.肺结核并发呼吸机相关性肺炎病原菌特点及临床分析[J].中国防痨杂志,2012,34(1):26-28.
[11] Tabah A,Koulenti D,Laupland K,et al.Characteristics and determinants of outcome of hospital-acquired bloodstream infections in intensive care units:the Eurobact International Cohort Study[J].Intens Care Med,2012,38(12):1930-1945.
[12] 周琦,曹云,LEE Shoo K等.新生儿呼吸机相关性肺炎的病原菌分布及耐药性变迁[J].中华围产医学杂志,2012,15(8):462-468.
[13] Palmer LB,Smaldone GC.Reduction of bacterial resistance with inhaled antibiotics in the intensive care unit[J].Am J Resp Crit Care,2014,189(10):1225-1233.
[14] Oostdijk EAN,Smits L,de Smet AM,et al.Colistin resistance in gram-negative bacteria during prophylactic topical colistin use in intensive care units [J].Intensive Care Med,2013,39(4):653-660.
[15] Nseir S,Blazejewski C,Lubret R,et al.Risk of acquiring multidrug-resistant Gram-negative bacilli from prior room occupants in the intensive care unit[J].Clin Microbiol Infect,2011,17(8):1201-1208.
DistributionandDrugSensitivityofGram-NegativeBacteriainIntensiveCareUnitInfection
LIU Xiaolan
(DepartmentofICUoftheSecondHospitalofXining,Xining,Qinghai810003,China)
ObjectiveTo explore the distribution and drug sensitivity of gram-negative bacteria(G-) in intensive care unit(ICU) infection in our hospital.MethodThe G-bacteria was isolated from 290 cases of clinical specimens from ICU,and then cultured and analyzed the distribution and drug sensitivity of main G-bacteria.Results320 strains of G-bacteria were isolated from 290 cases of clinical specimens,among which the most strains were isolated from sputum,accounting for 66.9%.The G-bacteria in top five strains were as follows:acinetobacter baumannii (18.4%),pseudomonas aeruginosa(15.3%),escherichia coli(14.4%),klebsiella pneumonia(11.9%)and enterobacter cloacae(10.3%).The main antibacterial drugs and resistance rates of acinetobacter baumannii were ampicillin/sulbactam(74.6%),ceftriaxone(67.8%) and cefotaxime(49.2%).The main antibacterial drugs and resistance rates of pseudomonas aeruginosa were ampicillin/sulbactam(81.6%),piperacillin/tazobactam(69.4%),ceftriaxone(55.1%),cefotaxime(53.1%)and ciprofloxacin(55.1%);The main antibacterial drugs and resistance rates of Escherichia coli were ampicillin/sulbactam(50.0%),cefotaxime(47.8%)and Ciprofloxacin(50.0%);The main antibacterial drugs and resistance rates of klebsiella pneumonia were ampicillin/sulbactam(73.7%),ciprofloxacin(44.7%)and levofloxacin(78.9%);The main antibacterial drugs and resistance rates of enterobacter cloacae were ampicillin/sulbactam(81.8%),ceftriaxone(63.6%)、cefotaxime(66.7%)and ciprofloxacin(60.6%).ConclusionG-bacteria in ICU infection are various,widely distributed and highly drug-resistant.Many strains have multiple drug tolerance.Therefore,strict aseptic technique,criterion inerrant operation,sterilization and disinfection at regular intervals and regulate and control the use of antibiotics are in great requirement to diminish the risk of infection.
intensive care units; severe infection; gram-negative bacteria; drug resistance
10.15972/j.cnki.43-1509/r.2016.04.024
2015-12-03;
2016-05-26
R63
A
秦旭平)
