正常双胎妊娠孕妇左心结构、功能及子宫动脉血流参数纵向研究
2016-11-28李晓菲吴青青
李晓菲,吴青青
(首都医科大学附属北京妇产医院超声科,北京 100026)
妇产影像学
正常双胎妊娠孕妇左心结构、功能及子宫动脉血流参数纵向研究
李晓菲,吴青青
(首都医科大学附属北京妇产医院超声科,北京 100026)
目的:探讨妊娠期间正常双胎妊娠孕妇左心结构、功能及子宫动脉血流参数的变化规律。方法:选择2013年1月—2014年10月在首都医科大学附属北京妇产医院定期检查并分娩双胎妊娠孕妇,于妊娠早中期11~14周、妊娠中期21~26周及妊娠晚期28~34周行常规产前超声检查同时行成人超声心动图检查,随访后筛选入组,对正常双胎妊娠孕妇左心结构、功能及子宫动脉血流参数进行纵向研究,并与单胎孕妇进行组间比较。结果:正常双胎组50例,单胎对照组35例。①双胎组左房舒张末期内径及左室舒张、收缩末期内径随孕期增加而增加,以11~14周至21~26周间变化为著,但各孕期左心结构与单胎孕妇相比差异无统计学意义;②双胎组总血管阻力(TVR)、心输出量(CO)、心率(HR)随孕期增加而改变,以11~14周至21~26周间变化为著,E/E’随孕期增加而增高,以21~26周至28~34周间变化为著;组间比较时双胎组21~26周HR、CO及28~34周舒张压(dBP)较单胎组高;③双胎组双侧子宫动脉平均搏动指数(PI)、阻力指数(RI)、收缩期峰值流速/舒张末期流速(S/D)随孕期增加而降低,双侧子宫动脉舒张早期切迹存在率随孕期增加而降低,以11~14周至21~26周间变化为著;双胎组各孕期双侧子宫动脉平均PI、RI、S/D及11~14周舒张早期切迹存在率较单胎组低(P<0.05)。结论:①双胎妊娠孕妇左心结构内径、心输出量、心率随孕周增加而增长,总血管阻力及子宫动脉血流参数随孕周增加而减低,以早中孕期变化显著,中晚孕期左室充盈压增长迅速;②与单胎孕妇相比,双胎孕妇中孕期心率、心输出量及晚孕期舒张期血压高,各孕期子宫动脉血流参数低,早孕期舒张早期切迹存在率低。
心室功能,左;妊娠,多胎;超声检查,多普勒,彩色
近年来,随着辅助生育技术快速发展,双胎及多胎孕妇比例大幅增加。双胎妊娠孕妇较单胎妊娠孕妇更易患有妊娠期高血压疾病,且疾病进展速度较单胎快,产前出血、早产、贫血、FGR等并发症的发病率也更高,因此孕期对双胎孕妇的监测尤为重要。正常单胎孕妇妊娠期间心输出量 (Cardiac output,CO)增高,总血管阻力降低 (Total vascular resistance,TVR),心脏结构也发生一系列变化[1-4]。由于血容量及营养需求较单胎更大,双胎妊娠孕妇血流动力学变化更加明显。以往对双胎孕妇心脏结构及功能的研究多始于中晚孕期,或正常双胎与伴合并症双胎或单胎孕妇的组间比较[5-6]。本文将对正常双胎妊娠孕妇进行血流动力学纵向研究,并与正常单胎孕妇比较,探索妊娠期间正常双胎妊娠孕妇左心结构、功能及子宫动脉血流参数的变化规律。
1 资料与方法
1.1 研究对象
研究组(双胎组):选择2013年1月—2014年10月在首都医科大学附属北京妇产医院建档并分娩双胎妊娠孕妇100例,筛选后实际入组正常双胎妊娠孕妇50例,年龄24~40岁,平均(31.70±3.55)岁,孕次1~4次,平均孕次(1.60±1.00)次,产次1~2次,平均产次(1.04±1.00)次。于妊娠早中期11~14周、妊娠中期21~26周及妊娠晚期28~34周行常规产前超声检查,同时行成人超声心动图检查,检查前均签署知情同意书。
排除标准:①具不良孕产史的经产妇,如子痫前期病史、3次或3次以上流产史;②合并妊娠期高血压疾病、早产、流产,一胎或两胎胎儿生长受限(Intrauterine growth restriction,IUGR)、小于胎龄儿或胎死宫内,单绒毛膜双胎合并症如双胎输血综合征等合并症;③此次孕期超声检查发现胎儿畸形;④孕前患肾病、高血压、甲状腺功能异常等内科疾病。
对照组(单胎组):选择同期建档并分娩的正常单胎妊娠孕妇35例作为对照组,年龄24~40岁,平均(31.70±3.55)岁,孕次1~4次,平均孕次(1.40± 1.00)次,均为初产妇。两组间孕次、产次、年龄、检查孕周、各孕期体重指数差异均无统计学意义(P>0.05)。
1.2 仪器与方法
仪器:常规产前超声检查应用Philips IU22、GE Volusion E8、Medison Accuvix A30、Hitachi HI VISION Ascendus、Hitachi HI VISION Preirus等彩色多普勒超声诊断仪,经腹探头频率2~6MHz。成人超声心动图检查应用Hitachi HI VISION Ascendus、Hitachi HI VISION Preirus彩色多普勒超声诊断仪,心脏探头频率1~5MHz。血压的测量采用袖带式血压计。
孕妇心脏检查及血压检查方法:由参加过超声心动规范化培训的超声医师参照美国超声心动图学会标准进行检查,受检者休息15分钟后嘱其左侧卧位于检查床上,平静呼吸,每阶段孕妇心功能测量数据如下:心脏结构如左房、左室舒张内径(图1)及收缩末期内径,孕妇心脏Tei指数,心脏舒张功能如E/ E’(Peak velocity of Early diastolic period,E峰;Peak velocity of early diastolic filling,E’)、E波减速时间(Deceleration time of the E wave,EDT),测量主动脉瓣瓣环面积及主动脉瓣收缩期流速积分(图1)得到心脏收缩功能如每搏量(Stroke volume,SV),同时获得心率(Heart rate,HR),计算CO。血压的测量采用电子血压计,休息后测量收缩压(Systolic blood pressure,sBP)、舒张压 (Diastolic blood pressure,dBP),计算平均动脉压 (Mean arterial pressure,MAP)及总血管阻力(Total vascular resistance,TVR)。以上测值均测量3次,取均值并记录。
孕妇子宫动脉、胎儿超声检查标准:由参加过规范化培训的超声医师参照国际妇产科超声学会(ISUOG)多普勒超声产科应用指南[7]中孕妇子宫动脉血流评估方法进行检查,记录双侧子宫动脉频谱是否存在切迹,并测量双侧子宫动脉搏动指数(Pulse index,PI)、阻力指数(Resistance index,RI)及收缩期峰值流速/舒张末期流速 (Ratio of peaksystolic to end-diastolic blood flow velocities,S/D)(图2)。胎儿各孕期超声检查参照ISUOG及北京市产前筛查标准。
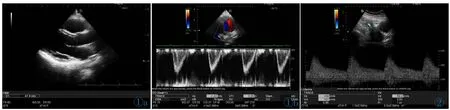
图1 测量左室舒张末期内径(图1a)及主动脉瓣收缩期流速积分(图1b)。 图2 测量子宫动脉血流阻力参数。Figure 1. Measurement of left ventricular end-diastolic diameter(Figure 1a)and aortic valve systolic velocity-time integral(Figure 1b). Figure 2. Measurement of uterine artery resistances.
随访:待胎儿出生后随访母胎孕期及围产期结局,包括胎儿出生孕周、出生体重、阿普加评分及妊娠期是否发生妊娠期高血压疾病、妊娠期糖尿病、IUGR等合并症及并发症,随访由一位未参与研究设计及检查过程的医师完成。
1.3 统计学处理
2 结果
2.1 组间临床资料比较
见表1。双胎组和单胎组间孕妇年龄、各孕期体质量指数比较,差异均无统计学意义(P>0.05),双胎组两胎儿平均出生孕周及体质量较单胎组低,差异有统计学意义(P均<0.05)。
表1 双胎组和单胎组孕妇年龄、各孕期体质量指数、胎儿出生孕周及胎儿出生体质量比较(±s)

表1 双胎组和单胎组孕妇年龄、各孕期体质量指数、胎儿出生孕周及胎儿出生体质量比较(±s)
注:双胎组中胎儿出生孕周及出生体质量为两胎儿平均值。
组别 例数 孕妇年龄(岁) 体质量指数1 1 ~1 4周 2 1 ~2 6周 2 8 ~3 4周 胎儿出生孕周 胎儿出生体质量(g)双胎组 5 0 3 1 . 7 0 ± 3 . 5 5 2 1 . 8 8 ± 3 . 1 5 2 4 . 8 4 ± 3 . 3 0 2 6 . 7 5 ± 3 . 5 2 3 6 . 7 8 ± 0 . 9 8 2 7 4 3 . 9 5 ± 2 8 1 . 0 3单胎组 3 5 3 0 . 0 6 ± 4 . 0 9 2 1 . 8 6 ± 2 . 7 9 2 3 . 8 1 ± 3 . 1 6 2 5 . 0 9 ± 3 . 4 5 3 8 . 8 9 ± 1 . 2 1 3 4 2 3 . 0 0 ± 4 5 2 . 4 2 P值 0 . 0 5 2 0 . 9 7 3 0 . 1 9 9 0 . 0 7 8 0 . 0 0 0 0 . 0 0 0
2.2 各孕期组间左心结构及功能比较
2.2.1 左心结构
各孕期组间左心结构测值见表2。

表2 双胎组和单胎组孕妇左心结构测值比较
纵向研究:双胎组左房舒张末期内径及左室舒张、收缩末期内径随孕期增加而增加,以11~14周至21~26周间变化为著,差异有统计学意义 (P<0.05,见图3,4),单胎组仅左房舒张末期内径在11~14周至21~26周间显著增加,差异有统计学意义(P<0.05,图3)。
组间比较:双胎组和单胎组间各孕期左房及左室舒张、收缩末期内径比较,差异均无统计学意义(P>0.05)。
2.2.2 左心功能
各孕期组间左心收缩、舒张功能及TVR测值见表3。
纵向研究:双胎组及单胎组CO、TVR、双胎组HR随孕期增加而改变,以11~14周至21~26周间变化为著,差异有统计学意义(P<0.05,图5,6),双胎组E/E’随孕期增加而增高,以21~26周至28~34周间变化为著,差异有统计学意义(P<0.05,图6)。
组间比较:双胎组和单胎组间SV、sBP、MAP、TVR、E/E’、EDT、Tei指数各孕期比较,差异均无统计学意义(P>0.05);双胎组21~26周HR、CO及28~34周dBP较单胎组高,差异有统计学意义(P<0.05)。
2.3 双侧子宫动脉血流参数及舒张早期切迹比较
各孕期组间双侧子宫动脉参数值及舒张早期切迹见表4。
纵向研究:双胎组及单胎组双侧子宫动脉平均PI、S/D及双胎组平均RI随孕期增加而降低,差异有统计学意义(P<0.05);双胎组及单胎组双侧子宫动脉舒张早期切迹存在率、单胎组平均RI随孕期增加而降低,以11~14周至21~26周间变化为著,差异有统计学意义(P<0.05)。各孕期双侧子宫动脉血流参数值变化见图7。
组间比较:双胎组各孕期双侧子宫动脉平均PI、RI、S/D及11~14周舒张早期切迹存在率较单胎组低,差异均有统计学意义(P<0.05)。
3 讨论
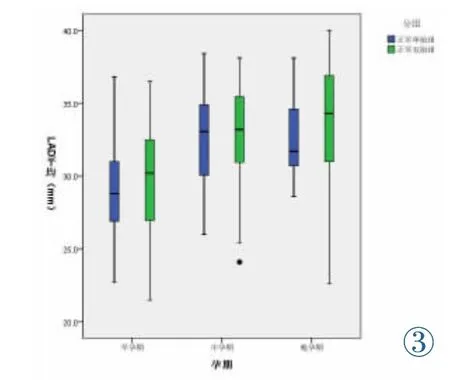
图3 各孕期左房舒张末期内径变化图。Figure 3. Changes of the lef t atrial end-diastolic diameters during pregnancy.
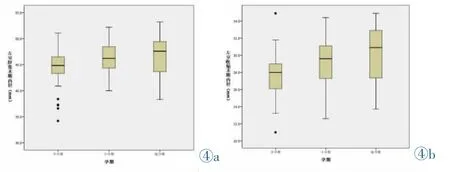
图4 双胎组各孕期左室舒张(图4a)、收缩末期内径(图4b)变化图。Figure 4. Changes of the left ventricle end-diastolic (Figure 4a)and end-systolic diameters(Figure 4b)of twin pregnancies during pregnancy.
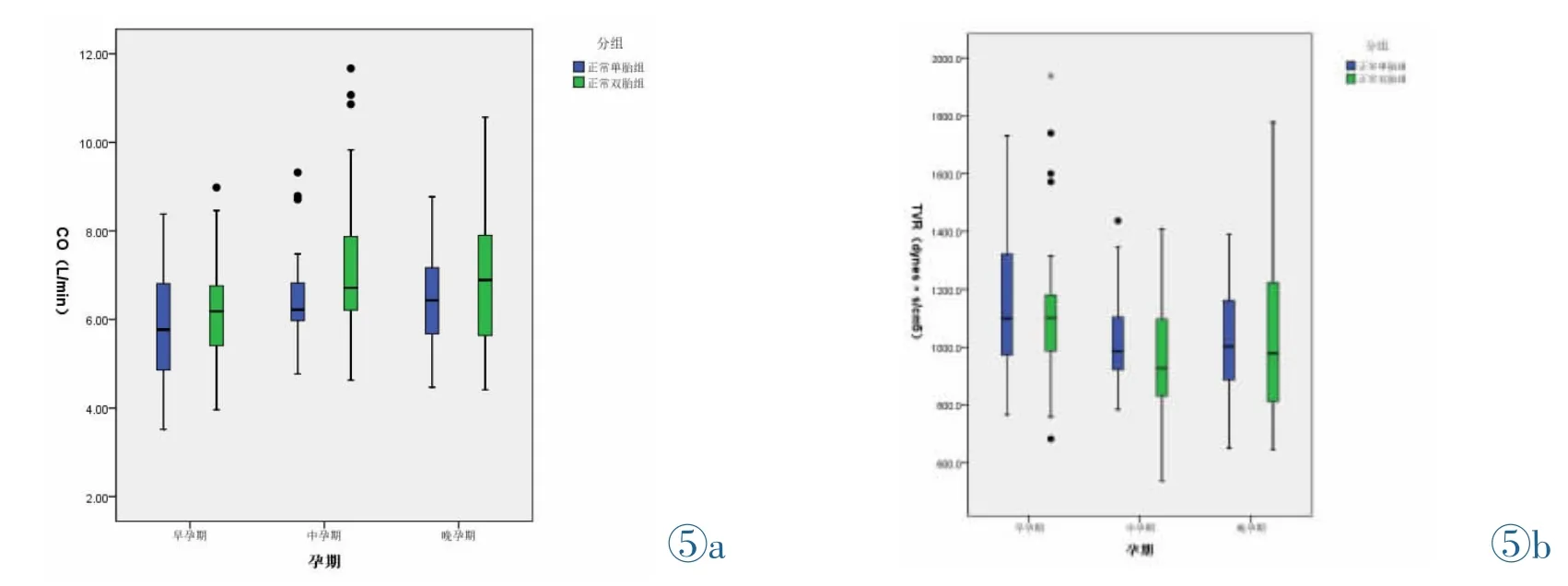
图5 各孕期心输出量(图5a)及总血管阻力(图5b)变化图。Figure 5.Changes of the cardiac output(Figure 5a)and total vascular resistance(Figure 5b)during pregnancy.

图6 双胎组各孕期心率(图6a)、E/E’(图6b)变化图。Figure 6. Changes of the heart rate(Figure 6a)and E/E’(Figure 6b)of twin pregnancies during pregnancy.

图7 各孕期双侧子宫动脉平均PI(图7a),RI(图7b),S/D(图7c)变化图。Figure 7.Changes of mean PI(Figure 7a),RI(Figure 7b),S/D(Figure 7c)of bilateral uterine arteries during pregnancy.

表3 双胎组和单胎组各孕期左心收缩、舒张功能及总血管阻力测值比较

表4 双胎组和单胎组各孕期双侧子宫动脉血流参数值及舒张早期切迹比较
孕期由于母体-胎盘-胎儿循环建立,代谢增加,对氧及循环血量需求增加;子宫增大、膈肌上移使心脏移位,机械性增加心脏负荷,血流动力学发生变化,左心形态及功能发生改变。
本研究对正常双胎组及单胎组孕妇进行早、中、晚期纵向研究,发现双胎组左房舒张末期内径及左室舒张、收缩末期内径随孕期增加而增加,且以早中孕期间变化为著,单胎组仅左房舒张末期内径呈上述变化,提示正常双胎孕妇左房及左室形态学随孕期增加变化,且早中孕期变化显著。本研究与Kametas等[5]横断面研究报道的双胎孕期左心内径呈增加趋势结论相似,但两组间各孕期左心内径比较差异均无统计学意义,而Kametas等发现左房、左室舒张末期内径与孕周及组别均相关。
SV及CO反映心脏收缩功能及循环血量,两者均是定量左室收缩、泵血功能的重要指标[8]。传统采用M型或二维测量算出心搏量,临床上也常用多普勒超声技术测量主动脉瓣瓣环血流评估心搏量[8]。多项研究发现单胎妊娠孕妇SV于8~16周间增长显著,至22~24周基本稳定[1]。HR自妊娠早期开始增加,妊娠中期增长最快,至34周左右达峰值[2]。CO 与HR孕期变化趋势相同[2],且增长约70%以上发生于16周前。本研究中正常单胎组孕妇HR、SV、CO在早中孕期至中孕期间符合上述变化趋势,但HR、SV变化差异无统计学意义,考虑与样本量较小相关。
由于辅助生育技术发展迅速,双胎甚至多胎妊娠越来越常见。少数文献将双胎与单胎孕妇心脏结构与功能进行对比,发现正常双胎孕妇各孕期CO、SV、HR均增高,左室肥厚程度更重,射血分数更高[5],而全身血管阻力之和TVR较单胎孕妇低[6]。本研究亦发现双胎组各孕期SV、HR、CO均比单胎组高,但仅中孕期两组间HR、CO差异有统计学意义;双胎组及单胎组CO、双胎组HR随孕期增加而增高,两组TVR随孕期增加而降低,且均以早中孕期间变化为著。与左心形态学改变相应,双胎孕妇左心收缩功能亦在早中孕期变化显著,心率及心输出量数值及增长速度明显高于单胎。
目前关于孕妇心脏舒张功能变化的研究较少,常用二尖瓣口血流频谱评价左室舒张功能。Valensise等对43例孕妇序贯研究发现,E峰随孕周略有降低,A峰随孕周增高,故孕期E/A明显降低,但仍在正常范围内[3]。由于E波与A波流速比值(E/ A)在左室僵硬度和舒张早期左房压力升高时E/A呈“假性正常化”仍>1,无法判断此时左室充盈是否异常,需测定其他指标综合判断。
二尖瓣E波速度(E)与二尖瓣环舒张早期速度(E’)比值与右心导管测量的肺毛细血管楔压呈线性相关,可用于判断左心功能[8];E波减速时间(EDT)增高或降低可反应左室充盈异常;Tei指数被认为心室整体功能的指标[8]。本研究发现双胎组E/E’随孕期增加而增高,以21~26周至28~34周间变化为著,说明双胎孕妇中晚孕期左室充盈压增长迅速,但各孕期两组间E/E’差异无统计学意义。EDT及Tei指数整个孕期未见明显变化并保持在正常范围内,与Bamfo等[9]的部分研究结果相同。
既往大量研究发现,妊娠期子宫动脉发生生理性变化,随孕周增加阻力降低[10-12];与单胎孕妇相比,双胎孕妇子宫动脉血流阻力较单胎低[13]。本研究同样证实双胎及单胎孕妇子宫动脉血流阻力均随孕周增加而降低,双胎孕妇各孕期双侧子宫动脉平均血流参数值较单胎组低,且早孕期11~14周双胎孕妇舒张早期切迹存在率较单胎低,间接提示双胎妊娠为满足胎儿需要,血流灌注增加,孕早期子宫动脉阻力即开始降低。
与既往多数横断面研究不同,本研究对正常双胎妊娠孕妇左心结构、功能进行孕期纵向序贯研究,同时分析各孕期子宫动脉血流情况,且将研究开始时间提前至早中孕期11~14周,有利于观察早中孕期孕妇左心结构及功能变化。研究发现正常双胎孕妇左心结构内径、心输出量、心率随孕周增加而增长,总血管阻力及子宫动脉血流参数随孕周增加而减低,以早中孕期变化显著,中晚孕期左室充盈压增长迅速;双胎孕妇中孕期心率、心输出量明显高于单胎,各孕期双侧子宫动脉平均血流参数值较单胎组低,早孕期舒张早期切迹存在率较单胎低。
本研究的局限性:①由于样本量小,SV等测值双胎组与单胎组比较时差异多无统计学意义;②未涉及心脏结构及功能所有测值,包括其他研究中测量的室壁厚度、射血分数、左室质量等;③未涉及发生合并症双胎心脏结构及功能的研究;④本研究中未涉及子宫动脉与心脏结构及功能测值的关系。对以上内容将进行后续研究。希望我们的研究对进一步阐明正常及异常双胎妊娠孕妇血流动力学变化有所帮助。
[1]Bamfo JE,Kametas NA,Nicolaides KH,et al.Maternal left ventricular diastolic and systolic long-axis function during normal pregnancy[J].Eur J Echocardiography,2007,8(5):360-368.
[2]Robson SC,Hunter S,Boys RJ,et al.Serial study of factors influencing changes in cardiac output during human pregnancy[J]. Am J Physiol,1989,256(4 Pt2):H1060-H1065.
[3]Valensise H,Novelli GP,Vasapollo B,et al.Maternal cardiac systolic and diastolic function:relationship with uteroplacental resistances.A Doppler and echocardiographic longitudinal study [J].Ultrasound Obstet Gynecol,2000,15(6):487-497.
[4]Flo K,Wilsgaard T,Vartun A,et al.A longitudinal study of the relationship between maternal cardiac output measured by impedance cardiography and uterine artery blood flow in the second half of pregnancy[J].BJOG,2010,117(7):837-844.
[5]Kametas NA,McAuliffe F,Krampl E,et al.Maternal cardiac function in twin pregnancy[J].Obstet Gynecol,2003,102(4): 806-815.
[6]Kuleva M,Youssef A,Maroni E,et al.Maternal cardiac function in normal twin pregnancy:a longitudinal study[J].Ultrasound Obstet Gynecol,2011,38(5):575-580.
[7]Bhide A,Acharya G,Bilardo CM,et al.ISUOG practice guidelines:use of Doppler ultrasonography in obstetrics[J]. Ultrasound Obstet Gynecol,2013,41(2):233-239.
[8]张运,张梅.心脏功能测定[M]//王新房.超声心动图学.4版.北京:人民卫生出版社,2009:231-235.
[9]Bamfo JE,Kametas NA,Nicolaides KH,et al.Reference ranges for tissue Doppler measures of maternal systolic and diastolic left ventricular function[J].Ultrasound Obstet Gynecol,2007,29(4): 414-420.
[10]Israel T,Dorit M,Joseph I,et al.Changes in uterine blood flow during human pregnancy[J].Am J Obstst Gynecol,1990, 162(1):121-125.
[11]Gómez O,Figueras F,Fernández S,et al.Reference ranges for uterine artery mean pulsatility index at 11-41 weeks of gestation[J].Ultrasound Obstet Gynecol,2008,32(2):128-132.
[12]杨怡珂,林建华,林其德,等.妊娠早中晚期相关动脉血流参数及其规律[J].中国实用妇科与产科杂志,2009,25(9):677-680.
[13]陈倩.正常单胎及双胎妊娠妇女子宫动脉血流变化的比较[J].中华妇产科杂志,1999,34(7):396-398.
A longitudinal study of maternal left cardiac morphology,function and uterine artery resistances in normal tw in pregnancy
LI Xiao-fei,WU Qing-qing
(Ultrasound Department,Beijing Obstetrics and Gynecology Hospital of Capital Medical University,Beijing 100026,China)
Objective:To longitudinally investigate maternal left cardiac morphology,function and uterine artery resistances in uncomplicated twin gestations.Methods:Women with twin pregnancies,who were examined and delivered in Beijing Obstetrics and Gynecology Hospital between January 2013 to October 2014,were enrolled prospectively and underwent serial fetal ultrasound examination and maternal echocardiography at 11~14 weeks,21~26 weeks and 28~34 weeks of gestation.Those with any complications were excluded.Left cardiac morphology,function and uterine artery resistances were assessed longitudinally and compared with those obtained at the same gestational age periods in a group of singleton gestations.Results:There were 50 normal twin pregnancies and 35 singleton pregnancies as controls.In twin pregnancies,left atrial end-diastolic dimensions,left ventricular end-diastolic and end-systolic dimensions showed significant increase throughout the pregnancy period, especially between 11~14 weeks and 21~26 weeks,but the difference was not statistically significant between twin pregnancies and control group.Total vascular resistance(TVR),cardiac output(CO)and heart rate(HR)changed throughout the pregnancy period,especially between 11~14 weeks and 21~26 weeks.E/E'increased throughout the pregnancy period and grew rapidly between 21~26 weeks and 28~34 weeks.Compared with singletons,HR and CO were significantly higher at 21~26 week and diastolic blood pressure(dBp)was significantly higher at 28~34 weeks in twins.Bilateral uterine artery mean pulse index(PI), resistance index(RI)and ratio of peak-systolic to end-diastolic blood flow velocities(S/D)decreased significantly in twins throughout the pregnancy period.The existence of early-diastolic notch decreased significantly especially between 11~14 weeks and 21~26 weeks.Bilateral uterine artery mean PI,RI and S/D at each period and the existence of early-diastolic notch at 11~14 weeks were significantly lower in twins than in singletons(P<0.05).Conclusions:In twin pregnancies,left cardiac dimensions,CO and HR showed significant increase.TVR and uterine artery resistances decreased throughout the pregnancy period,especially between the first and second trimester.Left ventricular filling pressure was growing fast between the second and third trimester.Compared with singletons,HR and CO were significantly higher at the second trimester,dBp was significantly higher at the third trimester in twins,and uterine artery resistance was lower at each time period.The existence of early-diastolic notch was lower at the first trimester.
Ventricular function,left;Pregnancy,multi;Ultrasonography,Doppler,color
R714.252;R714.23;R445.1
A
1008-1062(2016)01-0032-06
2015-05-06;
2015-06-04
李晓菲(1986-),女,四川人,医师。E-mail:fei_allay@sina.com
吴青青,首都医科大学附属北京妇产医院超声科,100026。E-mail:wuqq2007@163.com
首都医科大学附属北京妇产医院科研基金资助项目(201207);北京市医药管理局“登峰”计划专项经费资助(DFL20151302)。
