妊娠期血清中FT3、FT4、TT3、TT4和TSH的变化范围对孕妇甲状腺功能诊断的参考
2016-11-05马雅辉闫晓颖
马雅辉,王 立,闫晓颖
(1.首都医科大学宣武医院内分泌科,北京100053;2.首都医科大学宣武医院妇产科,北京100053)
妊娠期血清中FT3、FT4、TT3、TT4和TSH的变化范围对孕妇甲状腺功能诊断的参考
马雅辉1,王 立1,闫晓颖2
(1.首都医科大学宣武医院内分泌科,北京100053;2.首都医科大学宣武医院妇产科,北京100053)
目的 通过检测妊娠期血清中FT3、FT4、TT3、TT4、TSH的动态变化从而探究此变化范围对妊娠期孕妇甲状腺疾病诊断的影响。方法 通过对269例不同妊娠期的孕妇及80例对照组不同甲状腺激素含量测定,用SPSS 19.0软件对数据结果分析,并采用95%可信区间表示妊娠期特异参考值范围,并根据不同参考值范围统计甲状腺疾病患病率的区别。结果所选取研究对象的孕次及年龄对研究无影响(年龄F=0.627,P=0.074>0.05;孕次F=1.076,P>0.05);在孕期间,FT4水平随孕期进程呈下降趋势,组间均数差异有统计学意义(F=8.527,P<0.05);FT3的含量在妊娠开始后缓慢下降,各组两两比较差异并无统计学意义(F=2.436,P>0.05);在整个妊娠期,早期TSH水平最低,之后逐渐回升,最终妊娠晚期到达最高水平,各组的血清TSH均数的差别有统计学意义(F=17.624,P<0.05);在妊娠过程,TT4和TT3的量都为上升趋势;采用95%可信区间建立了FT3、FT4、TSH的参考值范围;妊娠各期两种参考值范围所得亚临床甲减患病率比较差异具有统计学意义(P<0.05)。结论 在妊娠期间,加强监测孕妇的各甲状腺激素变化,并制定出针对临床妊娠期甲状腺激素的正常参考值范围,将对正常妊娠和胎儿健康发育以及临床诊断都大有裨益。
甲状腺激素; 参考值范围; 甲状腺疾病; 妊娠期孕妇
人体三大营养物质(糖、蛋白质、脂肪)的吸收代谢过程中,甲状腺激素发挥着重要作用,同样在妊娠期间,甲状腺激素对胎儿的生长发育也起着必不可少的作用。如果妊娠期碘过量可诱发甲亢,而碘缺乏时导致母亲及胎儿合成甲状腺激素不足,经反馈会引起垂体分泌大量的促甲状腺激素(TSH),进而使它的靶器官——甲状腺产生一系列病态反应[1],如甲状腺增生、肥大等,严重时会导致胎儿死亡、流产、早产等不良后果。妊娠期也是胎儿身体和神经大脑发育的关键时期[2],所以尽早筛查孕妇是否患有甲状腺疾病并做好防范措施,将提高安全妊娠的几率。由于妊娠期生理状况与正常人不全相同,且处在不同妊娠期的孕妇其甲状腺分泌水平也不尽相同,因此如采取正常人甲状腺疾病的诊断标准来判断孕期妇女的甲状腺功能,可能会出现漏检或误检等情况。本研究通过观察269例妊娠期妇女在不同孕期时的FT3、FT4、TT3、TT4、TSH这几种激素含量的变化,通过对妊娠期间甲状腺功能特异性变化的分析尝试建立参考值范围[3],对比已有的正常人参考范围,观察两者对孕妇患病率诊断的区别,以期通过观察孕妇甲状腺激素动态变化,减少因甲状腺功能异常所致的不良妊娠。
资料与方法
1 研究对象
本研究收集了2014年2月至2015年2月间在宣武医院产科门诊进行产检及住院分娩的269例妊娠期无甲状腺疾病史或影响甲状腺功能疾病的孕妇作为观察组;取同期在产科门诊咨询体检,无甲状腺疾病及其他疾病的育龄妇女80例作为对照组。
研究对象分组:妊娠全程约为40周,根据妊娠分期将妊娠观察组分为3组,其中第13周前称为早期妊娠(84例);14~27周为中期妊娠(98例);第28周直至分娩为晚期妊娠(87例)。
2 试剂与仪器
TT4、TSH、FT4、FT3、和TT3均使用拜耳公司的全自动化学发光免疫分析仪及配套检测试剂盒进行检测。
3 研究方法
3.1 甲状腺相关疾病的诊断方法 诊断依据2012年ATA《妊娠和产后甲状腺疾病诊治指南》[4]中所建议的方法,各种甲状腺疾病的诊断参数如下,妊娠期甲亢:FT4大于1.42ng/dL且血清中TSH浓度小于0.1μIU/mL;妊娠期亚临床甲亢:血清FT4在0.78~1.42ng/dL之间且血清TSH 浓度小于0.1μIU/mL;妊娠期临床甲减:血清TSH浓度大于3.45μIU/mL且血清FT4小于0.78ng/dL;妊娠期亚临床甲减:血清TSH大于3.45μIU/mL,血清FT4在0.78~1.42ng/dL之间。
3.2 标本采集 抽取观察组及对照组空腹肘静脉血5mL于无抗凝剂试管中,而后静置6h离心处理并完成测定。注意需当日抽血当日测定。
4 统计分析
用SPSS 19.0软件处理所收集的数据并加以分析。若计量数据符合正态分布,则用平均值加减方差即x±s来表示,两组之间的比较采用独立样本t检验,多组之间比较则采用单因素ANOVA方差分析;参考值范围采用95%可信区间表示;其中P<0.05为差异有统计学意义。
结 果
1 研究对象基本情况
本实验分为四组,总例数中有80例对照组占22.92%;妊娠早期组84例(24.1%);妊娠中期组98例(28.1%);妊娠晚期组87(24.9%)。年龄和孕次对四组均无显著性差异,其中年龄[5]数据分析结果为(F=0.627,P=0.074>0.05),孕次数据分析结果为(F=1.076,P=0.171>0.05)。见表1。
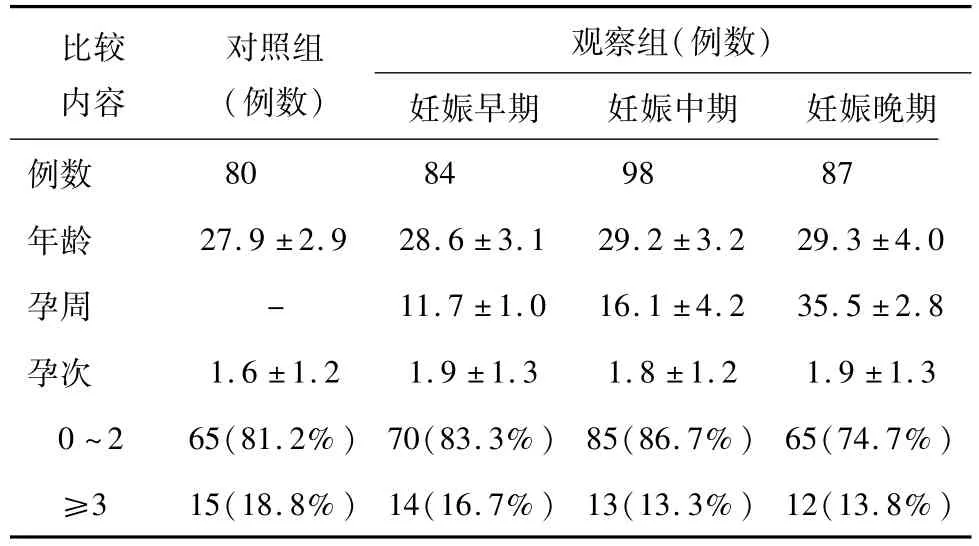
表1 研究对象基本情况
2 妊娠各期及对照组血清中各甲状腺激素水平的观察
如表2所示,早、中、晚妊娠组中FT4均值均较对照组低,分别降低了5.47%、10.95%、14.38%。相对于对照组,妊娠早期组中FT4的均值略低,其差异无统计学意义(P>0.05)。妊娠期各组间均数比较,差异有统计学意义(F=8.527,P=0.01<0.05),并且从孕早期到孕晚期,FT4水平呈下降的趋势。
FT3均值在对照组(未妊娠)的水平最高,在妊娠开始后呈逐渐缓慢下降趋势,妊娠早期组、中期组、晚期组血清FT3水平分别是对照组FT3水平的0.89倍、0.88倍和0.85倍,差异均有统计学意义(P<0.05)。而妊娠早、中、晚期组的FT3两两比较差异无统计学意义(F=2.436,P=0.281>0.05)。
与对照组相比,妊娠早期组TSH水平较对照组降低了21.4%,差异具有统计学意义(P<0.05);相反的,妊娠中、晚期组中TSH水平较对照组略高,但其差异并无统计学意义(P>0.05)。在整个妊娠过程中,TSH水平的变化规律为:早期TSH水平最低[6-7],之后逐渐回升,最终妊娠晚期到达最高水平。妊娠期的早、中、晚孕组的血清TSH均数的差别有统计学意义(F=17.624,P=0.02<0.05)。
自妊娠期开始,TT4、TT3水平相对于对照组均呈上升趋势,妊娠晚期时,TT4为对照组的1.18倍,TT3为1.53倍,这二者的水平在妊娠各期组中比较均具有统计学意义(FTT4=23.541,P=0.01<0.05;FTT3=14.573,P<0.05)
表2 不同组别甲状腺激素含量均值比较(x±s)

表2 不同组别甲状腺激素含量均值比较(x±s)
组别例数FT4(ng/dL)FT3(pg/mL)TT4(μg/dL)TT3(ng/mL)TSH(μIU/mL)对照组801.5±0.54.0±0.77.1±0.21.3±0.81.7±0.7妊娠早期组841.4±0.53.6±0.87.4±0.41.6±0.91.3±0.7妊娠中期组981.3±0.43.5±0.88.0±0.31.7±0.91.7±0.8妊娠晚期组871.3±0.43.4±0.68.5±1.22.0±0.91.8±0.9
3 FT4、FT3、TSH妊娠期参考值范围与正常人标准比较[8-9]
由于FT4,FT3,TSH是诊断各类临床甲状腺疾病的常规主要参考依据,因此表3根据数据统计,列出了采用95%可信区间表示参考值范围的结果,分别列出妊娠前后,及妊娠不同时期FT4,FT3,TSH特异性的妊娠期参考值范围。可以看出,对照组和普通标准的FT4及FT3比各妊娠期组的中位数及参考值范围高;包括对照组在内的4组血清中TSH参考值范围均较正常人参考值标准0.6~4.8μIU/L明显降低。妊娠早期组的中位数相对于对照组明显降低,其差异有统计学意义(P<0.05)。相反妊娠中晚期组的中位数与对照组比较差异无统计学意义(P>0.05)。

表3 不同组别FT4,FT3,TSH参考值范围与中位数比较
4 根据不同参考值范围统计甲状腺疾病患病率的区别
如表4所示分别根据正常人标准和数据所得出的妊娠期内特异性参考值范围分别统计了临床甲减、亚临床甲减、甲亢、亚临床甲亢这四种疾病的患病率。妊娠特异性参考值范围和正常人常规参考值范围[10-11]统计早、中、晚妊娠期甲亢和亚临床甲亢的患病率相同;早期和中期诊断的两种参考值范围在临床甲减所得出的患病率均为0%,但妊娠晚期在特异参考值范围诊断标准中所得出的患病率为0.5%高于正常人常规值参考范围0%。用妊娠特异参考值范围诊断早、中、晚每期妊娠孕妇亚临床甲减的患病率,结果分别为5.2%、2.1%、2.0%,而参考常规诊断范围则在整个妊娠期中均未诊断出具有亚临床甲减症状的孕妇。经统计分析,妊娠各期两种参考值范围所得亚临床甲减患病率差异具有统计学意义(P<0.05)。

表4 普通人常规参考值范围与妊娠特异参考值范围所统计出甲状腺疾病的患病率
讨 论
甲状腺激素是参与人体新陈代谢、生殖等多种组织器官活动的一类重要激素。尤其对于孕妇,甲状腺激素不正常会给孕妇带来很大的影响,严重时会发生妊娠期子痫以及妊娠期高血压[12],早产甚至流产疾病,更重要的是对胎儿造成不良影响,如胎儿智力发育异常[13]。因此检测孕妇甲状腺功能及各种激素水平尤为重要。本研究中对不同妊娠期孕妇的FT4,FT3,TSH,TT4,TT3含量动态变化进行检测,其中TT3,TT4的含量是随妊娠进程推移而不断升高的,分析其原因可能为雌激素升高,引起血清中甲状腺素结合球蛋白(TBG)浓度大幅度提高,因此使得结合状态TT4与TT3水平升高。TSH的含量变化与人绒毛膜促性腺激素(hCG)相关,在本研究中,TSH在妊娠早期较低,在妊娠中期及晚期时逐渐增高,从生化角度分析hCG与TSH有相同的α亚单位,相似的β亚单位,在促进甲状腺激素合成增加的同时抑制TSH水平,大约在妊娠12~15周时,hCG水平达妊娠期间的峰值,同时TSH降至妊娠期间最低水平,随后再逐渐升高。通过对甲状腺激素的动态观察取第2.5~97.5百分位数来建立妊娠期特异甲状腺功能的参考范围,并以此参考值范围依照2012年ATA指南所推荐的诊断妊娠期甲状腺疾病的患病率,并与正常人参考值所得出的结果进行比较,结果得出在诊断甲亢及亚临床甲亢时未发现差别,但在检测甲减及亚临床甲减时发现,如以普通常规参考值范围诊断,将会漏检一些实际已患病的孕妇患病,但依照特异性参考值范围的中、晚孕期亚临床甲减的患病率分别为5.2%、2.12%、2.0%,由此可以判定若依照正常人参考值标准诊断,在临床上,会有一大部分妊娠期孕妇将被漏诊,因此,通过观测妊娠期血清中FT3、FT4、TT3、TT4、TSH的动态变化,从而制定出不同于正常人参考值的临床妊娠期甲状腺激素正常参考值范围对临床诊断、检测妊娠期妇女孕程以及胎儿健康发育都具有重要意义。
[1]Negro R,Schwartz A,Gismondi R,et al.Thyroid antibody positivity in the first trimester of pregnancy is associated with negative pregnancy outcomes.J Clin Endocrinol Metab,2011,96(6):E920-924.
[2]江琳琳,黄佳,杨冬梓.抗甲状腺抗体与妊娠相关疾病关系的研究进展.中华妇产科杂志,2013,48(3):222~224.
[3]Stagnaro-Green A,Abalovich M,Alexander E,etal.Guidelinesof the American Thyroid Association for the diagnosis andmanagement of thyroid disease during pregnancy and postpartum.Thyroid,2011,21(10):1081-1125.
[4]中华医学会内分泌学分会,中华医学会围产医学分会.妊娠和产后甲状腺疾病诊治指南.中华内分泌代谢杂志,2012,28(5):354-359.
[5]Potlukova E,Potluka O,Jiskra J,et al.Is age a risk factor for hypothyroidism in pregnancy?An analysisof5223 pregnantwomen. JClin Endorinol Metab,2012,97(6):1945-1952.
[6]吴远桥,金克勤,蒋群芸,等.金华市4024例孕妇不同孕期甲状腺激素及TSH水平变化的分析.放射免疫学杂志,2013,26(3):369-371.
[7]Wang S,Teng W P,Li JX,et al.Effects of maternal subclinical hypothyroidism on obstetrical outcomes during early pregnancy.J Endocrinol Invest,2012,35(3):322-325.
[8]万晓华,文江平,宋新,等.妊娠早期甲状腺功能指标参考区间的初步调查.中国医药导报,2013,10(11):121-123.
[9]张宁,闫素文,徐斌,等.建立地区、孕龄和方法特异性甲状腺激素参考值范围在妊娠期甲状腺功能评价中的作用.发育医学电子杂志,2013,1(1):23-27.
[10]王蕴慧,张培,赵会丹,等.妊娠期特异性甲状腺功能正常参考值范围.中山大学学报(医学科学版),2013,34(6):996-1000.
[11]戴维,江咏梅.妊娠期甲状腺功能筛查指标的参考值建立及方法学研究现状.中华检验医学杂志,2013,36(1):10-13.
[12]李晓霞,芦惠.妊娠并发甲状腺疾病的新生儿结局.浙江实用医学,2013,18(2):139-141.
[13]Parkes I L,Schenker J G,Shufaro Y.Thyroid disorders during pregnancy.Gynecol Endocrinol,2012,28(12):993-998.
(檀叶青编辑)
The Variation of Surum FT3,FT4,TT3,TT4and TSH in During Pregnancy as Reference of Thyroid Function in Pregnant W omen
MA Ya-hui,WANG Li,YAN Xiao-ying
(Department of Endocrinology,Xuanwu Hospital of Capital Medical University,Beijing 100053,China)
Objective To detect the dynamic changes of serum FT3,FT4,TT3,TT4,and TSH and their impact on the diagnosis of thyroid disease in women during pregnancy.M ethods A total of 269 pregnantwomen and 80 cases in the control group were included in the study for testing thyroid hormone levels.Results The object of study age had no effect on the study[F(Age)=2.32,P=0.074>0.05;F(pregnancies)=1.076,P= 0.171>0.05].FT4levels from early to late pregnancy showed a downward trend,the differences were statistically significant among groups(F=8.527,P=0.01<0.05).FT3during pregnancy gradually declined.FT3pairw ise comparisons showed no statistical significance(F=2.436,P=0.281>0.05). Throughout pregnancy,TSH levelwas the lowest during early pregnancy,then reached the highest level in late pregnancy.TSH differences among groupswere statistically significant(F=17.624,P=0.02<0.05). TT4,TT3showed an upward trend;Reference range for FT3,FT4and TSH were set at 95%confidence interval.Conclusion Thyroid hormone normal
during pregnancy offer a great clinical tool for diagnosis and monitoring for pregnancy and fetal health.
Thyroid hormone; Reference range; Thyroid disease; Pregnantwoman
10.11748/bjm y.issn.1006-1703.2016.05.002
2015-12-01;
2016-03-21
