自固定倒刺可吸收缝合线荷包缝合在腹腔镜阑尾切除术残端包埋中的应用体会
2016-10-21张利军宋娇娇王旺河
张利军 宋娇娇 王旺河
[摘要] 目的 探讨腹腔镜阑尾切除术(LA)残端包埋技巧。 方法 自2013 年6月~2015年6月行LA 40例,采取可吸收缝合线浆肌层缝合包埋阑尾残端。 结果 40例LA 均顺利完成阑尾残端包埋,A组手术操作时间(105.83±18.96)min,切口感染1例,右下腹腔积液1例,7例放置腹腔引流管,术后(48±12)h拔除。B组手术操作时间(48.95±9.12)min,8例放置腹腔引流管,术后(48±12)h拔除。切口脂肪液化1例。随访40例,随访时间4~24个月,未出现切口疝、肠瘘、肠粘连梗阻等严重并发症出现。两组在手术时间、术后住院时间方面比较,差异有统计学意义(P<0.05)。 结论 腹腔镜下自固定倒刺可吸收缝合线荷包缝合包埋阑尾残端,符合经典阑尾切除方法,安全可靠,操作简单,容易在临床开展应用。
[关键词] 腹腔镜; 阑尾切除术;腹腔镜阑尾切除术;残端包埋;自固定倒刺可吸收缝合线;手术技巧
[中图分类号] R656.8 [文献标识码] B [文章编号] 1673-9701(2016)05-0038-03
传统的开腹切除阑尾已有一百多年的历史,是最常见的腹部外科手术,但此手术方式也存在不容易找到阑尾、切口感染、脂肪液化、不易探查腹腔脏器等问题[1]。目前阑尾切除术广泛使用腹腔镜技术。腹腔镜阑尾切除术对右下腹急腹症诊治的正确率增加、减少了切口感染率及术后肠粘连的发生率、缩短了住院时间, 且具有减少瘢痕的美容效果[2,3]。近年来,由于新的器械及手术材料的更新,给临床上带来了新的治疗方法。自2013年6月~2015年6月行LA 40例,其中22例采取自固定倒刺可吸收缝合线(self-retaining absorbable suture,SRAS)浆肌层荷包缝合包埋阑尾残端,现报道如下。
1 资料与方法
1.1 一般资料
自2013年6月~2015年6月行LA患者40例,急性化脓性阑尾炎11例、急性单纯性阑尾炎13例,合并有穿孔2例,急性坏疽性阑尾炎2例,慢性阑尾炎急性发作4例。慢性阑尾炎8例。主要症状为右下腹痛及恶心、呕吐,体温(38.3±1.3)℃, 白细胞计数均大于10×109/L[正常值(4~10)×109/L],体格检查右下腹麦氏点压痛、反跳痛阳性,彩超诊断考虑阑尾炎。A组为可吸收缝合线组18例,男6例,女12例,平均年龄(45.0±9.5)岁。B组为自固定倒刺可吸收缝合线组22例,男9例,女13例,平均年龄(44.0±9.3)岁,在年龄、疾病等方面两组基本相仿。两组患者的一般资料比较,差异无统计学意义(P>0.05)。
1.2 手术方法
1.2.1 A组 术前患者入手术室前排空膀胱尿液,采用喉罩全身麻醉,主刀站于患者左侧腰部,扶镜助手站于术者右上方。先于脐下缘或上缘行1 cm 切口,建立气腹,压力为12~13 mmHg。10 mm Trocar 穿刺鞘卡,作为进镜观察孔。并将患者调至头低位、左斜卧位,进入腹腔镜全面探查。于右侧锁骨中线平脐上下行1 cm切口,置入10 mm Trocar穿刺鞘卡,为主要操作孔。脐与耻骨联合连线中点旁开0.5 cm行5 mm切口,置入穿刺鞘卡为辅助操作孔。展开阑尾系膜,根据系膜的厚度选用一般丝线结扎、单极或双极电凝、超声刀等处理方式,阑尾近盲肠根部用7号线结扎。距结扎线远端0.5 cm处电钩切断阑尾,并用电凝钩烧灼其黏膜。选择普通强生4-0可吸收縫线;距阑尾根部0.5 cm盲肠壁荷包缝合,左手持分离钳慢慢收紧缝线,右手持分离钳按压阑尾残端,然后打结固定(因松开分离钳打结时阑尾残端容易脱出,可钛夹临时固定,然后打结后去除钛夹)。由主操作孔套管内取出阑尾,如果阑尾化脓、坏疽穿孔则将其装标本袋缓缓取出。有脓液渗出者,应用生理盐水或甲硝唑冲洗盆腔,根据情况可选择放置盆腔、腹腔引流管。
1.2.2 B组 术前准备、建立气腹、打孔位置、游离切断阑尾与A组相同,电凝钩烧灼阑尾残端黏膜后,选择4-0自固定倒刺可吸收缝合线距阑尾根部0.5 cm盲肠壁荷包缝合,右手分离钳夹住阑尾残端并按压至盲肠,左手器械收紧缝线,松开缝线打结残端不会自行出来;对于肠壁水肿不易包埋者,将缝针穿过缝线尾部线圈,右手分离钳夹住阑尾残端并按压至盲肠,左手器械收紧缝线进行荷包缝合,然后再进行缝合、打结固定。包埋残端后处理方法同A组。
1.3 观察指标
比较两组的手术时间、手术出血量、术后住院时间、术后切口疼痛、手术并发症。
1.4 统计学分析
采用SPSS17.0统计软件进行分析,计量资料用(x±s)表示,计数资料采用χ2检验,计量资料用独立样本t检验,P<0.05为差异有统计学意义。
2 结果
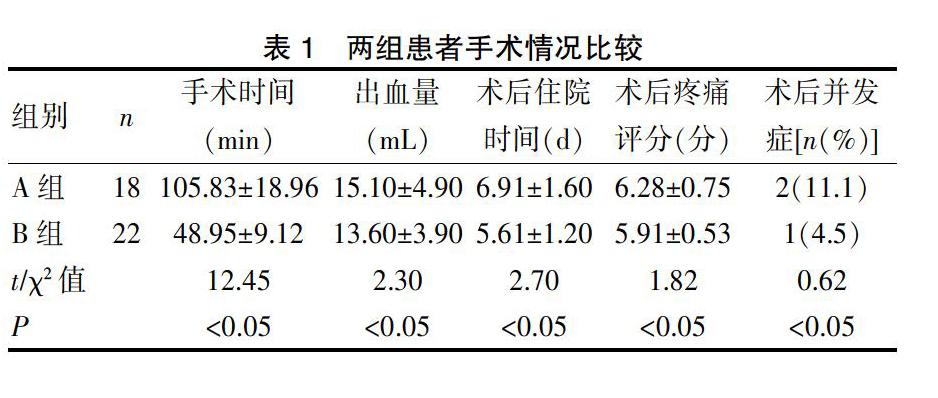
40例腹腔镜阑尾切除术患者成功阑尾残端包埋,A组手术操作时间(105.83±18.96) min,术后住院时间(6.91±1.60) d,切口感染1例,右下腹腔积液1例,7例放置腹腔引流管,术后(48±12)h拔除。B组手术操作时间(48.95±9.12) min,术后住院时间(5.61±1.20) d,8例放置腹腔引流管,术后(48±12)h拔除。切口脂肪液化1例。随访40例,随访时间4~24个月,未出现切口疝、肠瘘、肠粘连梗阻等严重并发症出现。两组在手术时间、术后住院时间方面比较,差异有统计学意义(P<0.05)。见表1。
3 讨论
急、慢性阑尾炎是普通外科常见多发病[4,5],多需要外科手术治疗,开腹手术切除阑尾后常规用荷包缝合浆肌层包埋阑尾残端,使其创面光滑。过去是切除阑尾的经典手术,安全行高,并发症相对少。开腹阑尾切除术具有术式经典成熟、安全性高、易开展等特点而成为传统治疗急性阑尾炎最主要的方式[6],且目前仍是基层医院常规术式。腹腔镜阑尾切除手术能做到微创、切口长度小、术后使用镇痛药物剂量少、并发症发生率低、恢复快等优点[7]。张伟耀等[8]研究报道,与传统开腹手术相比较,腹腔镜手术治疗阑尾炎的患者住院时间明显缩短、出血少、切口感染情况与术后并发症的发生率明显降低。腹腔镜因其操作孔径较小,对腹壁及腹腔的影响特别小,对肠表面及腹膜损伤小,可以减少粘连性肠梗阻的发生机率,有利于胃肠功能的尽早恢复[9]。近年来腹腔镜阑尾切除术逐渐在临床开展应用,个别单位可以应用双孔,甚至单孔就可以完全腹腔镜阑尾切除术,深受患者的青睐。随着腹腔镜技术的普及,腹腔镜阑尾切除术已经成为治疗阑尾炎首选术式[10]。
腹腔镜的应用使腹腔镜阑尾切除术近年迅速普及,很多前瞻性研究的Meta 分析报告也从多方面证实其优于传统的开腹手术[11]。但由于腹腔镜下荷包缝合困难,腹腔镜阑尾切除术因微创的诸多优点备受推崇,但其腹腔内缝合包埋操作难度高,延长了手术时间。许多医师为了降低手术难度、缩短手术时间,省略了该项步骤,但更多学者认为荷包包埋更加可靠,可使阑尾残端浆膜化,降低阑尾残端漏和腹腔内粘连的风险[12],由于钛夹及合成夹处理阑尾残端存在被吸收、游走,许多作者采取了不使用,行腔内打结结扎或套扎阑尾[13],尽管减少了异物残留,而且两结中间有组织间隙,残端炎多发生在此术式上,使LA因其没有荷包缝合包埋阑尾残端导致有阑尾残株炎发生,并且阑尾残端裸露于腹腔,从而导致粘连和腹腔感染的机会增加[14]。杨晓军等[14]行阑尾近盲肠根部结扎后,荷包浆肌层缝合包埋阑尾残端,不但避免了体内异物存留,降低腹腔感染及粘连梗阻发生,并且降低了残端漏发生的机率。腹腔镜下的常规缝合使腹腔镜下阑尾残端浆肌层荷包缝合包埋残端难度大大加大,延长了整个手术过程。
腹腔镜荷包包埋阑尾的难点不仅在于缝合,而且在于双手收线打结阑尾残端没有外力按压阑尾残端,不容易包埋,且费时费力,解决此问题可以将荷包缝合扩大,但容易留死腔导致感染。保持张力下收紧荷包缝线尤为关键,因无张力下阑尾残端可能滑出致反复操作,甚至造成不必要的盲肠壁损伤[12]。腹腔镜下缝合打结的操作相对困难,可以导致手术时间延长,麻醉用药物增多,费用也明显上升。腹腔镜下丝线缝合打结有较长的学习曲线,往往达到一定的病例数才能熟悉并掌握[15]。与传统可吸收缝合线相比,自固定倒刺可吸收缝合线缝合与传统缝线最大区别在于整条线体分布有均匀的“倒刺”结构,在穿过组织后,缝合线与组织间出现均匀、持久的张力以免缝合线反向滑脱出来,所以在连续缝合组织后避免反复收紧缝线,因此可以实现和“打结”一样的作用。我院自固定倒刺可吸收缝合线缝合包埋技术,应用腹腔镜下传统荷包缝合方法,即在距阑尾基部0.5 cm处的盲肠浆肌层用4-0自固定倒刺可吸收缝合线作荷包缝合,右手分离钳夹住阑尾残端并按压至盲肠,左手器械收紧缝线,松开缝线打结残端不会自行出来;对于肠壁水肿不易包埋者,将缝针穿过缝线尾部线圈,右手分离钳夹住阑尾残端并按压至盲肠,左手器械收紧缝线,可以轻松做好荷包缝合,然后再缝合一针打结固定。但应注意残端勿留太长,以免倒刺勾住肠道或大网膜。B组手术时间(48.95±9.12)min,A组手术时间(105.83±18.96) min,大大缩短了手术时间而且避免了不必要的损伤。
通过40例腹腔镜阑尾切除术,应用SRAS进行缝合降低了荷包缝合包埋残端难度,显著缩短了缝合时间。SRAS缝合包埋阑尾残端可以起到与传统阑尾切除一样的效果,操作比较简单,大大节省了手术操作时间,临床易掌握,是值得推荐到临床的一种方法。
[参考文献]
[1] Batajoo H,Hazra NK. Laparoscopic versus open appendectomy in acute appendicitis[J]. J Nepal Health Res Counc,2012,10(22):239-242.
[2] Cross W,Chandru Kowdley G. Laparoscopic appendectomy for acute appendicitis:A safe same-day surgery procedure[J]. Am Surg,2013,79(8):802-805.
[3] 陈泽华,孙伟峰,薛创,等. 保留阑尾系膜的腹腔镜阑尾切除术35例疗效观察[J]. 广西医学,2014,(1):110-111.
[4] 邰兆琴. 急性阑尾炎的CT诊断[J]. 广西医学,2013,(7):886-887,894.
[5] Bhullar JS,Chaudhary S,Cozacov Y,et al. Acute appendicitis in the elderly:Diagnosis and management still a challenge[J]. Am Surg,2014,80(11):295-297.
[6] Wei B,Qi CL,Chen TF,et al. Laparoscopic versus open appendectomy for acute appendicitis:A meta-analysis[J]. Surg Endosc,2011,25(4):1199-1208.
[7] Wang CC,Tu CC,Wang PC,et al. Outcome comparison between laparoscopic and open appendectomy:evidence from a nationwide population-based study[J]. PLo S One,2013,8(7):e68662.
[8] 張伟耀,周霞. 腹腔镜阑尾切除术与开腹阑尾切除术的并发症大样本对比分析[J]. 中国全科医学,2014,17(3):322-324.
[9] Abe T,Naqaie T,Miyazaki M,et al. Risk factors of converting to laparotomy in laparoscopic appendectomy for acute appendicitis[J]. Clin Exp Gastroenterol,2013,6:109-114.
[10] Shen Z,Ye M,Yin M,et al. Laparoscopic appendectomy for acute appendicitis versus chronic appendicitis[J]. J Invest Surg,2012,25(4):209-213.
[11] Roberts KE,Solomon D,Mirensky T,et al. Pure transvaginal appendectomy versus traditional laparoscopic appendectomy for acute appendicitis:A prospective cohort study[J]. Ann Surg,2012,255(2):266-269.
[12] 林增烜,林洪堂,林长国,等. 腹腔镜阑尾切除术50 例报告[J/CD]. 中华普外科手术学杂志:电子版,2012,6(2):219-222.
[13] 张星,陈文忠,华科俊. 腹腔镜阑尾切除术阑尾根部3种处理方法的比较[J]. 中国微创外科杂志,2013,13(2):139-141.
[14] 杨晓军,司若湟,屈坤鹏,等. 腹腔镜阑尾切除术阑尾残端两种处理方法的对比研究[J]. 腹腔镜外科杂志,2014,19(8):610-612.
[15] 石坚,李兰兰,孙长立. 腹腔镜阑尾切除术的临床应用[J].中国普通外科杂志,2007,16(12):1153-1154.
(收稿日期:2015-11-10)
